Analiza de situație




SĂPTĂMÂNA
EUROPEANĂ A MOBILITĂŢII 2018
16 - 22 septembrie
2018
Combină
şi deplasează-te!

SĂPTĂMÂNA
EUROPEANĂ A MOBILITĂȚII, organizată cu susţinerea
politică şi financiară a Direcţiei Generale pentru Mediu
şi Transport a Comisiei Europene, este o campanie
anuală privind mobilitatea urbană sustenabilă prin alegerea unor
moduri de transport urbane cât mai diferite. În cadrul Săptămânii
mobilităţii este promovată ziua de 22 septembrie ca:
„Ziua fără autoturismeˮ.
Date statistice privind nivelul şi dinamica fenomenului
Date statistice la
nivel mondial
|
Începând din anul 2002, când s-a desfăşurat prima
ediţie, SĂPTĂMÂNA
EUROPEANĂ A MOBILITĂȚII a înregistrat o creştere
constantă, atât la nivel european, cât şi la nivel mondial. Astfel,
în anul 2016, campania a înregistrat un nivel de participare de: 2.427 de
localităţi şi oraşe din 51 de ţări au organizat
activităţi pe parcursul respectivei săptămâni. Puţin
peste jumătate dintre localităţile şi oraşele
participante au implementat măsuri cu caracter permanent, acestea
ridicându-se în total la 7.386 şi fiind axate, în principal, pe gestionarea
mobilităţii, pe accesibilitate şi pe facilităţi noi
sau îmbunătăţite pentru biciclete. Anul următor, în 2017,
s-a înregistrat un număr record de 2526 de oraşe participante şi
aproximativ 237 de milioane de oameni. Ca răspuns la campanie, au fost introduse
peste 7993 de măsuri permanente privind mobilitatea alternativă.
2017 - 30 ţări
participante (total oraşe: 2526)
2016 - 51 ţări
participante (total oraşe: 2427)
2015 - 45 ţări
participante (total oraşe: 1869)
2014 - 43 ţări
participante (total oraşe: 2007)
2013 - 47 ţări
participante (total oraşe: 1928)
2012 - 39 ţări
participante (total oraşe: 2150)
2011 - 43 ţări
participante (total oraşe: 2262)
2010 - 41 ţări
participante (total oraşe: 2216)
(Sursa: European
Commission; http://www.mobilityweek.eu/fileadmin/user_upload/materials/participation_resources/2016/2016_EMW_Participation_Report.pdf)
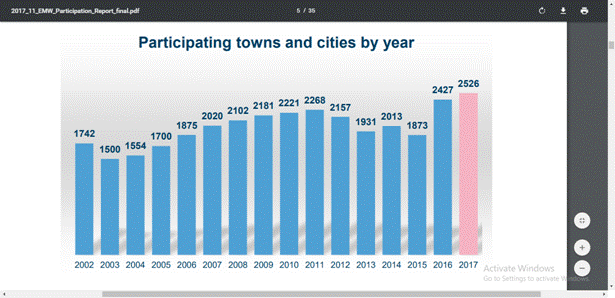
Din graficul de mai sus publicat în raportul final al
campaniei anului trecut se observă că în 2017 Săptămâna
Europeană a Mobilităţii a avut cel mai mare număr de
oraşe participante, în număr de 2526, cifra record înregistrată
din 2002 anul lansării campaniei. La această campanie au luat parte
50 de ţări. Austria, Spania şi Ungaria au
fost în topul primelor 3 ţări participante. În următoarele
ţări din Europa centrală şi estică s-au înregistrat
creşteri semnificative: Polonia, Belarus, Bulgaria, Lituania şi
România.
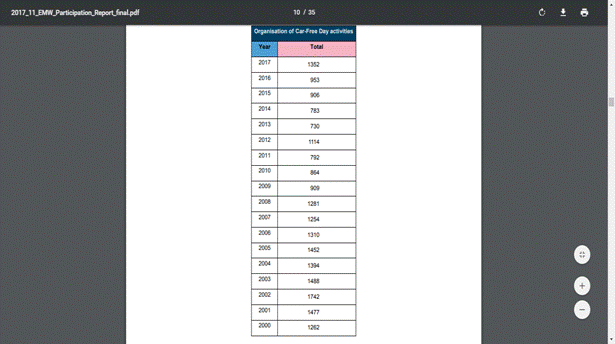
Conform statisticilor anului 2017 reiese că Ziua
fără maşini a luat amploare prin faptul că a fost
celebrată în 1352 de oraşe, cu 399 mai multe faţă de anul
precedent. Aceste oraşe au închis anumite străzi traficului de
maşini. (Sursa:
http://www.mobilityweek.eu/fileadmin/user_upload/materials/participation_resources/2017/2017_11_EMW_Participation_Report_final.pdf)
Statisticile Green Report, cele mai recente date arată
că în Amsterdam ar exista aproximativ 800.000 de biciclete. 63% din
locuitorii oraşului folosesc bicicleta în activităţile zilnice,
având la dispoziţie 500 km de piste de biciclete si alte 900 km de drumuri
unde se poate circula cu 30 de km/h.
În 2015, în Paris erau în jur de 700 km de piste de
biciclete. Unele sunt dedicate, separate de traficul rutier, altele sunt
amenajate pe linii speciale pentru autobuze, care au fost lărgite pentru a
fi folosite şi de biciclişti.
În Copenhaga, lungimea totală a pistelor de biciclete
ajunge la 454 km. Se estimează că 56% dintre locuitorii oraşului
danez folosesc bicicleta zilnic pentru a se deplasa spre serviciu sau studii.
Un studiu făcut recent arată că bicicliştii care ies pe
pistele din Copenhaga pedalează aproximativ 1.240. km zilnic.
În România
În marile oraşe din România,
sunt raportate câteva zeci de kilometri de piste de biciclete.
Potrivit organizaţiei Green Report, 160 de km de piste
de biciclete în Bucureşti din care 26 de km – deschişi
circulaţiei, 5 km – în Constanţa şi Mamaia, 10 km- în
Cluj-Napoca, aproape 20 km – în Craiova, 30 km – în Braşov, în jur de 35
km – în Timişoara, 46 km – în Iaşi şi 70 km – în Sibiu. Aşa
ar arăta, potrivit autorităţilor, bilanţul pistelor de
biciclete în oraşele pe care le administrează.
Bucureşti – 2008: aproape 50 de kilometri. Din lungimea
totală, doar 6 km par să figureze ca piste funcţionale.
Bucureşti – 2010: Conform documentelor transmise, s-au
amenajat aproximativ 111 kilometri de piste, fiind declaraţi
funcţionali cam 20 de kilometri, adică în jur de 18% din total.
Pe lângă situaţia din Bucureşti, Green Report a făcut o
centralizare a situaţiei din alte 7 mari oraşe, în ordinea lungimii
pistelor declarate de municipalităţi.
Autorităţile din Constanţa au recunoscut faptul că au doar 1 kilometru de pistă în
oraş. Alţi 4 km au fost construiţi în Mamaia, cu fonduri europene. Ambele
piste, spun ei, sunt la standarde europene.
Cluj-Napoca are 10 kilometri de piste, potrivit reprezentanţilor
primăriei. Aceştia precizează, însă, că există
alţi 13 km „favorabili bicicliştilor” („semnalizaţi cu
indicatoare rutiere ca zone rezidenţiale şi pentru biciclişti”),
dar şi posibilitatea ca bicicliştii să folosească benzile
dedicate transportului în comun.
În plus, se mândresc cu primul sistem automatizat de închiriere de biciclete din ţară.
În urma unei investiţii din fonduri europene, clujenii ar trebui să
beneficieze de 50 de staţii, 540 de biciclete şi 4.65 km de piste
noi.
Reprezentanţii Primăriei Craiova au declarat
existenţa a 6 piste de biciclete pe 3 artere rutiere. Pe o lungime de
16.225 km, există pistă simplă, iar pe alţi 3.48 km –
pistă dublă. Acestea nu sunt însă omologate, fiind realizate
atât pe trotuare, cât şi pe carosabil.
Locuitorii Braşovului au la dispoziţie 30 de
kilometri de piste: 4 km – pe trotuar, 4 km – separat de trotuar şi
carosabil, iar restul – pe carosabil, ca bandă separată pentru
biciclete sau marcate pe prima bandă de circulaţie.
Îi urmează Timişoara, cu aproximativ 38 de
kilometri de piste pe un sens şi aproximativ 33 pe celălalt.
Situaţia în Iaşi pare să fie una dintre cele
mai bune. Autorităţile declară 46 de km de piste construite la
standarde europene, din fonduri europene.
Aparent, îi întrece doar oraşul Sibiu, cu aproape 70 de
km de piste. Autorităţile menţionează că acestea au
rol utilitar, nu doar pentru agrement, legând centrul oraşului de
cartiere.
Până în anul 2020:
Capitala va avea cel puţin 100 de kilometri de piste de
biciclete.
Până în 2020, autorităţile Constanţei
şi-au planificat să amenajeze încă 34 de kilometri de piste.
În total, autorităţile braşovene şi-au
propus să facă 25 de km de piste până în 2020 şi 40 de km
până în 2030. Intenţiile sunt incluse în planul de mobilitate
urbană durabilă al oraşului.
Vor să construiască piste în afara oraşului,
care să îl lege de localităţile învecinate şi de bisericile
fortificate din Ţara Bârsei şi Transilvania de Sud. Un astfel de
proiect a fost deja planificat. Este vorba despre o pistă de 17 km, între
Braşov şi Cristian, respectiv Râşnov. Potrivit
autorităţilor, se lucrează şi la documentaţia
necesară pentru realizarea a 2 trasee MTB downhill între pârtiile
Subteleferic şi Lupului şi un traseu pentru copii şi familie
între Poiana Braşov şi Poiana de Jos.
Timişoara intenţionează 5 piste cu o lungime
de 61 de km la nivel regional, până în 2030. Iaşiul vrea să
construiască 60 de km de piste până în 2030.
Sursa:
https://www.green-report.ro/pistele-de-biciclete-din-romania/
Studii
naţionale, europene şi internaţionale
Multimodalitatea – Combină
şi deplasează-te este nucleul central al
Săptămânii Europene a Mobilităţii 2018, care
promovează conceptul alegerii unor moduri de transport diferite pe
parcursul aceleaşi deplasări în oraşe.
Ce este
multimodalitatea?

Comisia
Europeană defineşte „multimodalitateaˮ ca fiind „utilizarea unor
moduri de transport diferite în decursul aceleiaşi călătorii”,
atât pentru mărfuri, cât şi pentru pasageri.
(Sursa: European Commission;
http://bit.ly/2rXa7Nx)
Utilizarea tehnologiei informatice şi de
comunicaţie, precum şi sistemele de transport inteligent fac ca
această mobilitate să devină şi mai inteligentă,
reducând, în acelaşi timp, numărul vehiculelor de pe şosele.
Conform unui studiu al Comitetului de cercetare a transporturilor, fiecare
vehicul folosit în comun înlocuieşte aproximativ 15 vehicule pe
şosea.
De asemenea, într-un studiu foarte recent din ianuarie 2018
al Comisiei Europene, publicat în jurnalul de Medicină Preventivă a
fost evidenţiat faptul că oraţele Europei pot evita peste 10.000
de decese prin extinderea reţelei de biciclete.
Sursa:
http://www.mobilityweek.eu/news/
De ce să
trăim multimodal?
ü
Profităm cât mai bine de timpul nostru;
ü
Facem exerciţiu
fizic;
ü
Economisim bani;
ü
Facem din oraşul
nostru un loc mai bun în care să trăim;
ü
Îi redăm
planetei măreţia.
Profităm cât
mai bine de timpul nostru: Călătorind cu mijloacele
de transport public, ne putem folosi timpul pentru a citi, pentru a lucra pe
smartphone, pentru a conversa cu prietenii, pentru a asculta muzică sau,
pur şi simplu, pentru a ne relaxa.
Facem
exerciţiu fizic: Mersul cu bicicleta sau pe jos, pe
distanţe scurte (de până la 5 km), ne asigură cele 30 de minute
de exerciţiu fizic recomandat pentru a rămâne în formă şi a
fi sănătoşi. Studiile arată că speranţa de
viaţă a celor care merg pe jos cel puţin 25 de minute în fiecare
zi este, în medie, cu trei până la şapte ani mai mare decât a
semenilor lor. Aceşti ani de viaţă sănătoşi
câştigaţi ar putea fi folosiţi pentru a face ceva ce ne-am dorit
întotdeauna, de exemplu să călătorim, să
învăţăm o limbă străină sau să ne petrecem
timpul alături de cei dragi.
Economisim bani: Întreţinerea autoturismului
personal costă bani. Calculatoarele de costuri legate de întreţinerea
şi utilizarea autoturismului sunt disponibile online şi ne permit
să evaluăm cheltuielile în mod concret, în funcţie de parametrii
individuali de utilizare. Vom observa că, adesea, cheltuielile cu
deplasarea vor fi mai mici dacă vom alege să combinăm în mod
inteligent modurile de deplasare: mersul pe jos nu costă nimic, preţul
unei biciclete sau al unui abonament pentru transportul public sunt cu mult mai
reduse faţă de preţul autoturismului, iar ofertele de mobilitate
partajată sunt, de asemenea, foarte competitive.
Fiecare kilometru parcurs pe bicicletă şi nu cu
ajutorul unui autovehicul salvează 0,97 euro din costurile economice
indirecte. De exemplu, în Amsterdam, în fiecare zi, se parcurg cu ajutorul
bicicletei două milioane de kilometri, ceea ce contribuie la realizarea
unei economii de peste 700 de milioane de euro pe an. În oraşele în care
infrastructura de transport public este dezvoltată, sunt economisiţi
500-600 de litri de combustibil pe an, acesta este echivalentul, în medie, a 15
rezervoare pline sau a unei excursii în străinătate pentru două
persoane.
Facem din
oraşul nostru un loc mai bun în care să trăim: Provocările urbane legate de
folosirea autoturismului personal sunt numeroase: poluare, supraîncărcarea
traficului, utilizarea spaţiului urban, pericol de accidente rutiere, risc
pentru sănătatea publică, cheltuieli etc. Combinând modurile de
deplasare, putem aborda toate aceste probleme. Spre exemplu,
supraîncărcarea traficului induce costuri anuale de aproximativ 100
miliarde euro, echivalentul a 1 % din Produsul Intern Brut al Uniunii Europene.
O călătorie cu maşina de la domiciliu la
locul de muncă utilizează de 90 de ori mai mult spaţiu urban
decât călătoria cu metroul spre aceeaşi destinaţie şi
de 20 de ori mai mult spaţiu decât călătoria cu autobuzul sau
tramvaiul. Imaginaţi-vă câte parcuri, zone pietonale şi alte
spaţii publice ar putea fi redate oraşului şi oamenilor,
dacă am începe să „facem alegerea corectă” în privinţa
transportului.
Îi redăm
planetei măreţia! Transportul urban generează 40
% din totalul emisiilor de CO2 produse în timpul transportului
rutier. Deoarece autoturismele personale se află în centrul obiceiurilor
europene de mobilitate, potenţialul de îmbunătăţire este
enorm, dacă populaţia este conştientizată asupra
beneficiilor opţiunilor de a combina inteligent modurile de transport
astfel încât acestea să îndeplinească obiectivul fiecăruia
dintre noi de flexibilitate, rapiditate şi confort. Proiectul BiTiBi5 a
demonstrat că, în situaţia în care autorităţile şi
operatorii feroviari ar permite ca 20 % dintre utilizatorii transportului feroviar
să combine acest tip de transport cu mersul pe bicicletă, la nivelul
Uniunii Europene s-ar înregistra o reducere de 800 kt a emisiilor de CO2
şi 250 de tone a NO.”
(Sursa:
http://www.mobilityweek.eu/campaign-resources-for-2018/manual)
r
(Sursa: European Commission -
http://www.mobilityweek.eu- thematic guidelines 2017)
Verigile
lanţului multimodal
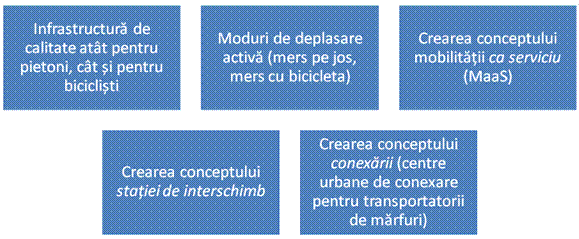
Sectorul transportului este responsabil pentru aproximativ o
pătrime din gazele emise şi reprezintă cauza majoră a
poluării oraşelor. Prin urmare, există o necesitate
imperioasă de a reduce aceste emisii, de a utiliza vehicule mai „curate”,
de a ne deplasa în modalităţi mai „curate” şi a folosi
combustibili mai puţin poluanţi. În iulie 2016, Comisia
Europeană a adoptat Strategia
Europeană a Decarbonizării pentru scăderea emisiilor de gaze.
Această strategie sprijină realizarea obiectivelor privind
creşterea gradului de accesare a combustibililor alternativi.
Pentru ca mobilitatea urbană să devină mai
curată trebuie să reducem numărul total de kilometri
parcurşi cu vehiculele motorizate. Acest lucru implică alegerea altor
modalităţi de deplasare ca mersul pe jos, mersul cu bicicleta sau
transportul în comun. Autobuzele, camioanele, taxiurile, maşinile de pe
şosea trebuie sa devină mai curate cu ajutorul tehnologiei şi al
combustibililor alternativi.
Modalităţile inteligente de transport se
bazează pe folosirea tehnologiilor informaţionale care oferă
date despre traseele disponibile, managementul traficului, plata, preţul
electronic şi sistemele de siguranţă ale vehiculelor.
Există la ora actuală două aplicaţii importante în domeniul
mobilităţii inteligente: automatizarea vehiculelor şi conceptul
de „mobilitate ca serviciu”, care fac
posibilă combinarea serviciilor de transportul public.
Mobilitatea în comun rămâne cea mai bună
opţiune de a transporta în mod rapid un număr mare de pasageri, care
au, în acelaşi timp, oportunitatea de a socializa.
(Sursa: European Commission - http://www.mobilityweek.eu-
thematic guidelines 2017)
Evidenţe utile pentru intervenţii la nivel
naţional, european şi internaţional
Pentru anul 2018 a fost
elaborat un manual care cuprinde orientările tematice şi GHIDUL
PENTRU ORGANIZATORII DE CAMPANII LA NIVEL LOCAL. Acest manual a fost tradus
şi în limba română.
Sursa:
http://www.mobilityweek.eu/campaign-resources-for-2018/
|
Date privind politicile, strategiile, planurile de
acţiune şi programele existente la nivel european, naţional
şi stadiul implementării acestora
Sprijin politic
pentru călătoriile multimodale
Promovarea călătoriilor multimodale este
posibilă numai cu sprijin politic corespunzător. Foaia de parcurs
„Cartea Albă”, din anul 2011, pentru un spaţiu european unic al
transporturilor către un sistem de transport competitiv şi eficient
din punct de vedere al resurselor, promovează călătoriile
door-to-door şi multimodale în zonele urbane şi pentru transportul
interurban. Cheia succesului este posibilitatea de a integra diferitele
reţele modale, inclusiv gări, staţii de metrou şi autobuz,
porturi şi aeroporturi. Reţelele modale trebuie să fie tot mai
interconectate şi transformate în legături multimodale pentru
pasageri, sub forma nodurilor urbane.Prin „Cartea Albă” privind
transporturile, Comisia Europeană se angajează să implementeze
condiţiile-cadru pentru promovarea dezvoltării şi utilizarea
sistemelor inteligente de programare interoperabile, informaţii de
transport on-line, sistemele de rezervare şi emitere a biletelor
inteligente.
(Sursa:
European Commission; http://www.mobilityweek.eu/join-us/theme-2015,
http://www.mobilityweek.eu/campaign-materials;
http://www.mobilityweek.eu/fileadmin/user_upload/materials/participation_resources/2016/160414_EUMW2016_Leaflet_final.pdf)
Programe şi
proiecte: Transport curat – transport urban
În domeniul cercetării mobilităţii urbane, o
gamă largă de activităţi de cercetare aplicată şi
demonstrativă au fost finanţate în ultimii ani. Informaţii cu
privire la multe dintre aceste proiecte, modele de bune practici şi
ghiduri pot fi găsite pe ELTIS, portalul web european privind
transportul urban şi mobilitatea.
CIVITAS. Iniţiativa CIVITAS
sprijină oraşele europene să implementeze strategii inovatoare
şi integrate care abordează energia, transporturile şi
obiectivele de mediu. Până în prezent, au fost sprijinite
astfel de proiecte în 59 de oraşe. Progresele înregistrate sunt
comunicate cu ocazia Forumului anual CIVITAS, care reuneşte practicieni
şi politicieni din oraşele CIVITAS.
Al 7-lea Program-cadru de RDT. Activităţile curente de
cercetare, cercetare aplicată şi demonstraţie sunt implementate
prin intermediul celui de Al 7-lea program-cadru pentru cercetare şi
dezvoltare tehnologică. Cercetarea acoperă aria carburanţilor
alternativi (biocombustibili şi celule de combustie cu hidrogen) şi
aplicarea lor în domeniul transporturilor, precum şi cercetarea
mobilităţii urbane (inclusiv oportunităţile următoarei
generaţii de vehicule, a noilor concepte de mobilitate, a modurilor
non-poluante de transport, gestionarea cererii şi instrumente pentru a
sprijini dezvoltarea şi implementarea politicilor).
Parteneriatul european pentru inovare Oraşe şi
comunităţi inteligente. Scopul parteneriatului european este
de a sprijini oraşele, comunităţile, organizaţiile
guvernamentale şi non-guvernamentale, precum şi societatea
civilă să implementeze soluţii inteligente la o scară mai
mare şi mai rapid. Comisia a propus să conecteze în acelaşi
proiect domeniul energiei, al transporturilor şi al telecomunicaţiilor,
în vederea îmbunătăţirii serviciilor prin reducerea consumului
de energie şi a poluării.
Programul Intelligent Energy Europe (STEER). Activităţile
finanţate prin componenta de transport a programului Europa pentru Energie Inteligentă (STEER) promovează o
utilizare durabilă a energiei în domeniul transporturilor (de exemplu,
creşterea eficienţei energetice, surse noi şi regenerabile de
combustibil, precum şi adoptarea de vehicule propulsate alternativ).
Accentul este pe propulsia alternativă, măsuri de politică
pentru utilizarea mai eficientă a energiei în transporturi, precum şi
consolidarea cunoştinţelor agenţiilor locale de management în
domeniul transporturilor.
Dimensiunea urbană în politicile comunitare. Dezvoltarea durabilă a zonelor
urbane este abordată de iniţiative politice şi programe
comunitare diferite. Comisia Europeană a elaborat două ghiduri care
prezintă cadrul de reglementare şi finanţarea politicilor
mobilităţii alternative în zonele urbane. Primul ghid tratează
dimensiunea urbană în cadrul politicii de coeziune, iar cel de al doilea
ghid este focusat asupra dimensiunii urbane în alte politici comunitare.
Platforma CLARS. Această platformă permite
ca cele mai bune practici să fie exemplificate, pentru a face modele de
succes, mai uşor de implementat.
(Sursa: European
Commission; www.europa.eu/transport/themes)
Măsuri ale
oraşelor europene în domeniul multimodalităţii în deplasare
În 2015 au au fost puse în aplicare 5.657 de măsuri cu
caracter permanent, în 799 de oraşe europene. Cele mai populare
măsuri au fost promovate prin campaniile de conştientizare cu privire
la comportamentul de transport ecologic, creşterea accesului la mijloacele
de transport alternative, precum şi facilităţi noi sau
îmbunătăţite legate de infrastructura pentru ciclism.
(Sursa: European
Commission;http://www.mobilityweek.eu/theme-2016)

Infrastructura. Chiar dacă, în general,
infrastructura rutieră este bine întreţinută pentru
autovehiculele motorizate, de multe ori infrastructura pentru mersul pe jos sau
cu bicicleta este deficitară. Această lipsă de atenţie
asupra acestor mijloace alternative de deplasare este abordată de
către FLOW – un proiect european care îşi propune să
pună „mersul pe jos şi cu bicicleta pe picior de egalitate cu
modurile motorizate”. În acest scop a fost conceput un nou instrument de
modelare a traficului. Acesta va ajuta autorităţile locale să
planifice mai bine traficul alternativ pentru un oraş pentru
biciclişti şi pietoni şi să ofere infrastructura
corespunzătoare. O infrastructură de calitate trebuie să
îndeplinească o serie de criterii, precum continuitatea şi
coerenţa traseelor, lăţimea suficientă, desemnarea
clară a traseelor pentru vehiculele nemotorizate, o calitate bună
şi o suprafaţă bine întreţinută, prezenţa
mobilierului urban necesar etc. (Sursa: FLOW project: http://h2020-flow.eu/)
Proiectul FLOW a demonstrat potenţialul imens pe care
mersul pe jos şi cu bicicleta îl au în vederea reducerii
supraaglomerării urbane, făcând astfel oraşele mai multimodale.
De exemplu, în Strasbourg, extinderea trotuarelor şi schimbarea temporizării
semafoarelor în favoarea pietonilor au redus timpii de deplasare cu autobuzul
cu aproape 40%. În New York City, un studiu a estimat că instalarea de
piste de biciclete protejate a redus cu 35 % timpii de deplasare în trafic pe
drumurile respective.(Sursa: FLOW 15 Quick Facts for Cities, 2017,
http://bit.ly/2ve8wjS)
Prin transformarea malului stâng al Senei într-o cale
pietonală şi implementarea unor zone temporar fără
autoturisme în zilele de duminică, Parisul şi-a regândit accesul spre
principalele sale pieţe până în anul 2020, oferind pietonilor şi
bicicliştilor mai mult spaţiu, în detrimentul autoturismelor. (Sursa:
City of Paris website, Paris respire initaitive, http://bit.ly/2HxHWrQ)
În Luxemburg, autorităţile locale au instalat
indicatoare pentru pietoni care arată distanţele exprimate în durata
de mers pe jos, ceea ce le permite acestora să evalueze modalitatea de
deplasare care le este convenabilă: cu autoturismul, cu mijloacele de
transport public sau pe jos. (Sursa: Esch sur Alzette initiative, press article
in French: http://bit.ly/2BQIcC9)
Serviciile de
folosire alternativă a unei biciclete de către mai multe persoane oferă posibilitatea de a alege
o bicicletă de la o staţie de andocare şi de a o preda la
oricare altă staţie de andocare din oraş. Tariful
călătoriei este mic, în multe oraşe primele câteva minute fiind  gratuite. Unele servicii de
bike-sharing au regim liber de deplasare, fără staţii fixe.
Utilizarea alternativă a unei biciclete de către mai multe persoane
este un model fiabil de mobilitate urbană durabilă: nepoluantă,
inteligentă şi partajată.
gratuite. Unele servicii de
bike-sharing au regim liber de deplasare, fără staţii fixe.
Utilizarea alternativă a unei biciclete de către mai multe persoane
este un model fiabil de mobilitate urbană durabilă: nepoluantă,
inteligentă şi partajată.
Aducerea
bicicletelor în oraşele care au nevoie de ele. O hartă a utilizării
alternative a unei biciclete de către mai multe persoane, creată de
cercetători de la University College of London cartografiază
programele de utilizare alternativă a unei biciclete de către mai
multe persoane din întreaga lume. Harta include peste 600 de
localităţi unde funcţionează astfel de sisteme, 130 dintre
acestea aflându-se în Europa. Franţa, Spania şi Italia sunt
ţările cu cel mai mare număr de astfel de programe, aceste
servicii fiind cu totul absente în „ţările ciclismului”, Olanda sau
Danemarca. Paradoxal, programele de utilizare alternativă a unei biciclete
de către mai multe persoane par să aibă cea mai mare
răspândire acolo unde procentul proprietarilor de biciclete nu este foarte
ridicat.
Vélib’ din Paris este cel mai mare program
de utilizare alternativă a unei biciclete de către mai multe persoane
din Europa, cu mai mult de 20.000 de biciclete şi 1.800 de staţii. BikeMi
din Milano dispune de o flotă de biciclete tradiţionale
şi electrice, în timp ce BiciMAD din Madrid este un program
de utilizare alternativă de biciclete electrice. Aceşti precursori
fac posibil ciclismul pentru noi grupuri ţintă, inclusiv pentru cei
care nu pot utiliza bicicleta tradiţională din motive de
sănătate sau din cauza reliefului oraşului.
Transportul de
persoane şi de mărfuri. Multimodalitatea se aplică atât
în cazul pasagerilor, cât şi al mărfurilor prin introducerea conceptului
conexării prin UCC. În cadrul proiectului FREVUE, Madridul a
reamenajat o fostă piaţă municipală transformând-o într-un centru urban de conexare. Din
această locaţie, mai mulţi operatori privaţi livrează
mărfuri folosind camionete electrice.(Sursa: FREVUE website:
www.frevue.eu)
Conceptul conexării a fost dezvoltat în special pentru
livrările în zonele centrale şi pietonale. De exemplu, UPS
a dezvoltat un „nod ecologic de coleteˮ,
costând într-un container amplasat într-o zonă centrală, de unde
curierii UPS pot prelua şi apoi livra coletele deplasându-se pe jos, cu
tricicleta sau cu tricicleta electrică. Acest sistem, testat pentru prima
dată în Hamburg, este acum implementat în mai multe oraşe europene
importante, ca Basel sau Dublin.(Sursa: http://bit.ly/2F322Nl)
O altă modalitate de a adopta o logistică
urbană multimodală constă în folosirea tramvaielor pentru transportul mărfurilor în interiorul
oraşelor. Acest model se aplică în Saint-Etienne, în Franţa,
unde aprovizionarea magazinelor din centrul oraşului se face prin sistemul
TramFret.
Oraşul Ghent a lansat în anul 2012 primul program
public de utilizare alternativă a unei biciclete de tip cargo de către mai multe persoane în cooperare cu Cambio, o firmă de
utilizare alternativă de către mai multe persoane a autoturismelor.
Programul încurajează mersul la cumpărături sau pregătirea
evenimentelor utilizând mai degrabă biciclete tip cargo decât
autovehicule. Cyclelogistics este
un alt proiect de utilizare alternativă a unei biciclete tip cargo de
către mai multe persoane, cofinanţat de Uniunea Europeană.
Bicicletele tip cargo pot fi utilizate nu numai pentru transport de marfă,
ci şi pentru socializare, ca opţiune de mobilitate, pentru
călătorii „distractive” sau pentru vârstnici. Un astfel de serviciu
este oferit de asociaţia daneză Cycling Without Age (Ciclism la orice vârstă) şi
poate fi adaptat sub formă de autobuze acţionate prin pedalare sau de
către însoţitori.
 Utilizarea tehnologiei. Utilizarea de instrumente
informatice este foarte importantă pentru gestionarea unei flote de
biciclete, precum şi pentru beneficiarii unui astfel de program. De
exemplu, în Budapesta, aplicaţia pentru dispozitive mobile MOL
Bubi oferă în timp real
informaţii pe o hartă cu privire la numărul bicicletelor Bubi
disponibile în staţii. În capitala daneză, toate bicicletele sunt
echipate cu o tabletă cu ecran tactil, cu ajutorul căreia
utilizatorul este informat cu privire la staţiile de andocare,
beneficiază de un sistem de navigare GPS, este asistat la plata serviciilor
şi poate localiza cu uşurinţă obiectivele de interes. În
Bruxelles, informaţiile în timp real cu privire la disponibilitatea
bicicletelor de la staţiile cele mai apropiate sunt oferite de „cyclodispos”,
un sistem de însemne stradale care indică cele mai apropiate staţii
de andocare Villo.
Utilizarea tehnologiei. Utilizarea de instrumente
informatice este foarte importantă pentru gestionarea unei flote de
biciclete, precum şi pentru beneficiarii unui astfel de program. De
exemplu, în Budapesta, aplicaţia pentru dispozitive mobile MOL
Bubi oferă în timp real
informaţii pe o hartă cu privire la numărul bicicletelor Bubi
disponibile în staţii. În capitala daneză, toate bicicletele sunt
echipate cu o tabletă cu ecran tactil, cu ajutorul căreia
utilizatorul este informat cu privire la staţiile de andocare,
beneficiază de un sistem de navigare GPS, este asistat la plata serviciilor
şi poate localiza cu uşurinţă obiectivele de interes. În
Bruxelles, informaţiile în timp real cu privire la disponibilitatea
bicicletelor de la staţiile cele mai apropiate sunt oferite de „cyclodispos”,
un sistem de însemne stradale care indică cele mai apropiate staţii
de andocare Villo.
Instrumentele de
planificare a călătoriilor. Tot mai multe instrumente de
planificare a călătoriilor multimodale încurajează utilizarea
alternativă a unei biciclete de către mai multe persoane.
Autorităţile din Lyon au dezvoltat un instrument online denumit ONLYMOOV,
care indică utilizatorilor cel mai scurt traseu până la
destinaţie, indică disponibilitatea bicicletelor şi cele mai
bune piste. ONLYMOOV monitorizează
şi alte mijloace de transport, oferind actualizări ale traficului,
asigură informaţii cu privire la disponibilitatea locurilor de
parcare pentru autoturisme şi biciclete şi furnizează date în
timp real cu privire la orarul de sosire a altor mijloace de transport în comun.
În Helsinki, Whim include în cadrul
unei singure aplicaţii planificarea călătoriei, stabilirea rutei
şi preţul biletului pentru o serie de mijloace de transport.
Mobilitatea ca
serviciu. Digitalizarea transportului a permis emergenţa
conceptului „mobilitatea ca serviciu” (MaaS). În unele oraşe, un card
unic oferă acces la biciclete utilizate alternativ de mai multe persoane,
la transportul public şi la alte servicii de transport. Aceasta
plasează mersul pe bicicletă în centrul lanţului de mijloace de
mobilitate urbană şi integrează utilizarea alternativă a
unei biciclete de către mai multe persoane în conceptul de „mobilitate ca
serviciu” (MaaS) în zonele urbane. În Toulouse, oamenii folosesc cardul Pastel,
care oferă acces la reţeaua de transport public, precum şi la
sistemele de utilizare alternativă a unui autoturism sau a unei biciclete
de către mai multe persoane. Deşi Google Maps este disponibil pentru
majoritatea oraşelor europene, unele autorităţi publice locale
sau operatori locali de transport au dezvoltat instrumente proprii. De exemplu,
Centrul pentru Transport din Budapesta (BKK) a lansat planificatorul de
călătorii FUTÁR, care oferă itinerarii „punct cu punct”.
Aplicaţia oferă informaţii despre transportul public, metrou,
tramvaie, autobuze, troleibuze, trenuri urbane şi feriboturi, aflate sub
autoritatea BKK, precum şi despre cele mai bune opţiuni pentru
diferite trasee. Pe lângă opţiunile de rute, aplicaţia
oferă şi informaţii în timp real despre localizarea exactă
a vehiculelor de transport public, orarul acestora în fiecare gară şi
staţie şi disponibilitatea bicicletelor la punctele de bike-sharing.
(Sursa: FUTÁR Journey Planner http://futar.bkk.hu)
Programe
inteligente de utilizare alternativă a unui autoturism de către mai
multe persoane. Pe lângă îmbunătăţirile în materie de
emisii produse de vehicule, pe această piaţă au apărut, de
asemenea, noi instrumente TIC. Aceasta a permis introducerea unor sisteme de
utilizare alternativă de către mai multe persoane a autoturismelor cu
regim liber de deplasare, care funcţionează fără
staţii dedicate de ridicare şi predare. Sistemele cu regim liber de
deplasare sunt mult mai flexibile şi permit şoferilor să lase
autoturismele acolo unde aceştia au destinaţia finală.
Partajarea unei
curse: atunci când mobilitatea este sinonimă cu sociabilitatea. Partajarea unei curse,
cunoscută şi ca utilizare simultană a unei maşini de
către mai multe persoane, înseamnă că pasagerii utilizează
simultan un vehicul cu scopul de a reduce costurile. Un astfel de serviciu necesită
o platformă unde punctele de plecare şi de destinaţie ale
şoferilor şi pasagerilor sunt înregistrate şi corelate.
Partajarea unei curse creşte ratele de ocupare a vehiculelor şi
reduce numărul emisiilor pe cap de locuitor, în condiţiile în care se
estimează că naveta clasică folosind autoturismul propriu
implică în proporţie de 85 % doar şoferul, fără
alţi pasageri. Succesul Blablacar arată că partajarea unei
curse a devenit o modalitate populară de deplasare în oraş.
Utilizarea simultană a unei maşini de către mai multe persoane
poate fi, de asemenea, adaptată navetelor zilnice, de exemplu din zone
rezidenţiale către zone comerciale sau industriale importante.
Utilizarea simultană a unei maşini împreună cu colegii de
serviciu sau de şcoală este, totodată, o ocazie de a socializa
şi de a include un grad de divertisment în rutina de transport. Utilizarea
simultană a unei maşini de către mai multe persoane pentru
deplasarea la locul de muncă sau la şcoală este abordarea
adoptată de proiectul european CHUMS. În Craiova, de exemplu, un
sondaj realizat în rândul a 10.850 de navetişti a demonstrat că
implementarea soluţiei de utilizare simultană a unei maşini de
către mai multe persoane a redus numărul de kilometri parcurşi
cu aproximativ 65.000 de kilometri pe an, generând o reducere a emisiilor de
dioxid de carbon cu 11 tone pe an.
Programul
complementar: partajarea locurilor de parcare. Concomitent cu extinderea în multe
oraşe a utilizării alternative de către mai multe persoane a
unui autoturism apare sistemul de partajare a locurilor de parcare, ca o
completare a opţiunilor „tradiţionale” de mobilitate partajată,
în special în rândul proprietarilor de autoturisme. Acest tip de servicii pun
în legătură proprietarii de vehicule cu persoanele care deţin unul
sau mai multe locuri de parcare. Ambele părţi se pot abona la un
serviciu şi pot descărca o aplicaţie pentru dispozitive mobile,
care le indică şoferilor unde se află cele mai apropiate locuri
gratuite de parcare. Plata se efectuează direct prin intermediul unui
instrument online. În Florenţa, municipalitatea încurajează
utilizarea acestui tip de aplicaţii (de exemplu, Sparky,care au un impact pozitiv asupra
reducerii blocajelor din trafic, poluării şi utilizării
spaţiului. (Sursa: European
Commission;http://www.mobilityweek.eu/campaign-materials/)
Analiză a grupurilor populaţionale
Campania se adresează populaţiei generale, îndemnând în mod special participarea la
această manifestare a celor care
folosesc mult maşina personală pentru deplasările urbane.
Ce este activitatea fizică? Potrivit Organizaţiei Mondiale
a Sănătăţii, activitatea fizică este orice
mişcare a corpului produsă de musculatura scheletică, care
necesită consum de energie. Termenul de „activitate fizică” nu trebuie
confundat cu “sportul” sau ”exerciţiile fizice” care sunt sub-categorii
ale activităţii fizice cu caracter planificat, structurat, repetitiv
şi care au ca scop dezvoltarea sau menţinerea condiţiei fizice.
Pe lângă aceste forme structurate, în conceptul de activitate fizică
sunt cuprinse şi activităţile legate de transport – mersul pe
jos şi mersul pe bicicletă, la şi de la locul de muncă.
Activităţile fizice de intensitate moderată practicate în mod
regulat – precum mersul pe jos şi pe bicicletă prezintă beneficii
importante pentru sănătate: menţinerea greutăţii
corporale normale, reducerea riscului pentru boli cardiovasculare, diabet,
cancer de sân şi de colon, depresie. (Sursa: World Health Organization.
http://www.who.int/topics/physical_activity/en/)
Organizaţia Mondială a
Sănătăţii recomandă pentru copii şi
adolescenţi cu vârste cuprinse între 5 şi 17 ani cel puţin 60 de
minute de activitate fizică de intensitate moderată-crescută în
fiecare zi precum şi activităţi de tonifiere musculară
şi fortificare osoasă de cel puţin 3 ori pe
săptămână. (Sursa: http://insp.gov.ro/sites/cnepss/wp-content/uploads/2017/05/SINTEZA-YRBSS-2017.pdf)
În scopul asigurării educaţiei pentru
sănătate a populaţiei, în 2009, Consiliul Naţional al
audiovizualului a introdus printre alte mesaje şi pe cel referitor la
activitatea fizică: ”Pentru o
viaţă sănătoasă, faceţi mişcare cel
puţin 30 de minute în fiecare zi.”(Sursa:
http://www.cna.ro/article2521,2521.html)
Anul trecut, a fost marcat în
programul de guvernare al ministrului Tineretului şi Sportului prin
preocuparea creării unei noi viziuni a mass-media asupra promovării
sportului ca mod sănatos de viaţă. (Sursa:
http://mts.ro/wp-content/uploads/2018/01/Raport-activitate-MTS-2017.pdf)
Totodată, ministrul a lansat proiectul intitulat „Campionii României în
scoală, liceu şi universitate”, care face parte din programul de
guvernare, ca o responsabilitate de a da încredere generaţiei tinere în
tot ceea ce înseamnă activitate fizică şi mişcare.
Programul naţional va fi dezvoltat în peste 2500 de şcoli, licee
şi universităţi din România.(Sursa:
http://mts.ro/noutati/lansarea-programului-national-campionii-romaniei-in-scoala-liceu-si-universitate/)
De asemenea este de amintit faptul că Federaţia Română Sportul
pentru Toţi, înfiinţată în 1992, lansează o serie de
proiecte de parteneriat cu firme ancorate în modernitate interesate de
îmbunatăţirea mentalităţii publicului, cu privire la
adoptarea unui stil de viaţă activ şi sănătos. În 2001
a elaborat şi lansat strategia – PROGRAMUL NATIONAL “SPORTUL PENTRU TOȚI
– ROMÂNIA MILENIULUI III – UN ALT MOD DE VIAȚĂ”, în scopul
cultivării sportului pentru sănătate, educaţie şi
recreere ca parte integrantă a modului de viaţă.
(Sursa:
http://sportulpentrutoti.ro/informatii-generale/)
Planul de mobilitate urbană durabilă 2016-2030 -
Regiunea Bucureşti – Ilfov a fost lansat in Mai 2016. În cadrul acestui plan o
secţiune separată cuprinde -Viziunea de dezvoltare a
mobilităţii urbane-. scop identificarea soluƫiilor de
satisfacere a nevoilor de mobilitate ale indivizilor şi afacerilor din
oraşe şi din împrejurimile lor, pentru a îmbunătăţi
calitatea vieţii, dezvoltarea economică, contribuind la atingerea
obiectivelor europene legate de protecţia mediului şi eficienţa
energetică. PMUD Bucureşti-Ilfov îşi doreşte să
asigure implementarea conceptelor europene de planificare şi management
pentru mobilitate urbană durabilă, adaptate la condiţiile  specifice ale regiunii.
specifice ale regiunii.
Pentru acest lucru, planul include o listă de
măsuri dezvoltate pentru îmbunătăţirea
mobilităţii pe termen scurt,mediu şi lung.
Viziunea pentru regiune este concretizată în cinci obiective operaţionale
realizabile:
Politicile şi măsurile definite în Planul de
mobilitate urbană durabilă vor acoperi toate modurile şi formele
de transport din aglomeraţie urbană, publice şi private, de
pasageri şi de marfă, motorizate şi nemotorizate, în
mişcare şi staţionare.
În Bucureşti şi Ilfov, poluarea aerului are un
caracter specific deoarece zonele rezidenţiale se află în imediata
apropiere a zonelor industriale şi de trafic din Bucureşti. În plus,
traficul vehiculelor reprezintă o sursă de poluare
semnificativă, mai ales de-a lungul reţelei naţionale care se
conectează la Bucureşti, precum şi traficul maşinilor grele
pe şoseaua de centură. Aceşti poluanţi cauzaţi de
traficul rutier sunt grupaţi în mai multe categorii:
·
Gazele anorganice: oxizi de azot, dioxid de sulf,
dioxid de carbon, ozon;
·
Materii sub formă de particule (PM): particule în
suspensie, particule cu diametrul aerodinamic mai mic de 10 μm sau 2,5
μm, fum negru;
·
Componentele materiilor sub formă de particule:
carbon elementar, hidrocarburi policiclice, plumb;
·
Compuşi organici volatili: benzen,
butadienă.
Sursele majore de zgomot
din Bucureşti sunt: traficul rutier, traficul feroviar (tren, tramvai,
metrou), traficul aerian, şi activităţi industriale (conform HG
nr. 321/2005 privind evaluarea şi gestionarea zgomotului din mediu).
Bogăţia florei şi
faunei din judeţul Ilfov sunt ameninţate de gradul ridicat de poluare
cauzat de trafic. Următoarele zone ale judeţului au fost declarate
arii protejate de interes naţional: Lacul Snagov (100 ha prin Legea
5/2000); Pădurea Snagov (10 ha, prin Legea 5/2000); Aria Naturală
Protejată Scroviştea (prin HD 792/1990).
(Sursa:www.pmb.ro/servicii/transporturi_drumuri/docs/planul_de_mobilitate_durabila_2016-2030.pdf)
şi http://pmud.ro/mediu.html)
În condiţiile în care adulţii din România au
probleme mari de mentalitate privind utilizarea bicicletei ca mijloc alternativ
de transport, tinerii reprezintă segmentul mai deschis unei noi atitudini
în ceea ce priveşte mobilitatea personală, cu creştere an de an.
Conform EUROBAROMETRULUI 334 din Martie
2010, România se situa pe locul 6 în ordine descrescătoare (la
egalitate cu Polonia) din 27 de State Membre ale Uniunii Europene, cu 49%
dintre respondenţii din populaţia generală raportând că nu
fac sport niciodată, faţă de 39% media europeană. În anul
2014, (EUROBAROMETRUL 412, Martie 2014) acest procent a crescut la 60%
din populaţie, clasând România pe locul 4 în acelaşi clasament, la
egalitate cu Italia, la o diferenţă aproape dublă, de 19%,
faţă de media europeană de 40% care declară că nu
practică sport niciodată.
În ceea ce priveşte activitatea
fizică practicată în afara activităţilor sportive
organizate (precum mersul pe jos sau pe bicicletă în scop de transport,
dansul sau grădinăritul) în anul 2010 România se clasa pe locul 4 din
27 de State Membre, cu 27% din respondenţii din populaţia
generală declarând că nu practică niciodată
activităţi fizice, cu 13% în plus faţă de media UE, 14%.
Acest procent crescuse la 36% în anul 2014, situând România pe locul 8 din 27
de State Membre, la diferenţă de 6% în plus faţă de media
UE, 30%.În ceea ce priveşte activitatea fizică în rândul
adolescenţilor, România se situează pe locul 22 în ordine descrescătoare
a frecventei elevilor de 15 ani care efectuează cel puţin o oră
de activitate fizică de intensitate moderată-crescută în fiecare
zi, frecvenţă înregistrată într-un şir de 41 de state. În
ceea ce priveşte diferenţa între sexe, în România se constată un
procent aproape dublu (21%) al băieţilor care practică
activităţi fizice moderate-intense cel puţin o oră în
fiecare zi, în comparaţie cu fetele (11%). (Sursa:
http://insp.gov.ro/sites/cnepss/wp-content/uploads/2017/05/SINTEZA-YRBSS-2017.pdf)
Atitudinea bucureştenilor faţă de mijlocele de
transport în comun: Septembrie 2016. În zilele de 17 si 18 Septembrie 2016, cu ocazia
Zilelor Bucureştiului şi a Zilei Mondiale a Ozonului, locuitorii
capitalei au avut parte de un festival ECO intitulat ‘Viaţa Verde’
Bucureşti care s-a desfăşurat în parcul Izvor. Evenimentul a
fost initiat de Asociaţia Pachamama România, Asociaţia Connections
România, Universitatea Ecologică Bucureşti şi Asociaţia
Pădurea Copiilor, fiind sprijinit de Primăria Municipiului Bucureşti.
Pentru că în aceeaşi perioadă a avut loc şi
Săptămâna Europeană a Mobilităţii (16 – 22 Septembrie
2016), Europeam Mobility Week România s-a alăturat evenimentului şi a
petrecut cele două zile de weekend alături de bucureştenii
iubitori de mişcare. Prilejul a fost unul bun şi pentru a colecta informaţii
cu referire la comportamentul cetăţenilor în privinţa
mobilităţii urbane.
Astfel, au aplicat un chestionar (Anexa 1) privind ideile şi
atitudinea românilor faţă de mijlocele de transport in comun
(aproximativ 200 de persoane).
Chestionarul a fost
aplicat pe un eşantion de 204 persoane.
Populaţia
ţintă: locuitori ai Bucureştiului.
Cum evaluati traficul
din orasul dvs? (Sursa: European
Commission; http://mobilityweek.ro/studiu-european-mobilityweek/)

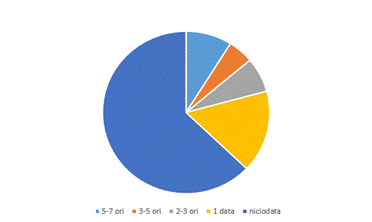
De câte ori folosiţi maşina personală pe săptămână?

De câte ori folosiţi transportul în comun pe săptămână?
De câte ori folosiţi bicicleta pe săptămână?
Ce propuneri de îmbunătăţire a transportului în comun
şi a infrastructurii aveţi pentru autorităţi?
În situaţia în care deţineţi maşină
personală/serviciu sunteţi dispus(a) să utilizaţi pentru o
parte din traseul dumneavoastră obişnuit şi alte mijloace de
transport?
Informaţiile legate de impactul campaniei în România au
fost furnizate de autorităţile publice locale şi publicate în cotidiene
locale sau naţionale.

http://www.realitatea.net/a-inceput-saptamana-mobilitatii-europene-participa-si-romania-cu-46-de-orase_871948_foto_1179464.html
Planificarea oraşului şi desemnarea unor zone
specifice unde nu este permis accesul cu maşini private pot contribui la
reducerea nivelurilor de poluare, precum şi la reducerea ambuteiajelor
şi a zgomotului în centrul oraşelor.
În 2012, oraşul Iaşi din România a închis centrul istoric
circulaţiei maşinilor. A fost nevoie de negocieri intense pentru ca
hotărârea să fie aprobată, dar a reuşit. După trei ani
de la introducerea ei, nivelul de dioxid de carbon a scăzut în timpul
zilei cu aproape 8%, iar dioxidul de azot cu 7,5%. 90% din opinia publică
acceptă această decizie.
Pentru ca transportul în comun să se ridice la
aşteptările călătorilor, trebuie adesea ca operatorul
să facă o reorganizare a traseelor. În multe oraşe din vestul
Europei, sunt adesea întâlnite, de exemplu, coridoarele de tranzit, care
acordă prioritate autobuzelor pentru a face cursele cât mai dese posibil,
reducând astfel aglomerarea călătorilor. În Iaşi, România, s-a
luat recent hotărârea de a implementa semafoare cu prioritate pentru
autobuze, tramvaie si taxiuri pe coridorul special alocat. Rezultatul a fost o
creştere a gradului de satisfacţie a călătorilor cu 45%.
Datorită acestor servicii, 88% ajung la timp, înregistrându-se şi o
creştere a vitezei de deplasare a autobuzelor la orele de vârf. (Sursa: European
Commission; http://www.mobilityweek.eu/fileadmin/files/docs/Thematic_Guidelines_2013.pdf)
Tramvaiele pot, de asemenea, beneficia de
reparaţii menite să economisească energie. În Craiova, România, sistemul electric de tramvai şi infrastructura erau
din anii 1980. Era nevoie de îmbunătăţiri pentru a creşte
siguranţa şi confortul pasagerilor şi de reduceri
substanţiale de costuri. Flota transportului electric este
reprezentată de 36 de tramvaie şi de 36 km de linie de tramvai. 27
dintre tramvaiele din Craiova sunt în uz, dar nouă linii nu erau folosite
pentru că aveau un sistem de conducere depăşit cu un consum mare
de energie electrică. Prin instalarea unui nou sistem s-a realizat
reducerea cu 40% a consumului de electricitate pe tramvaiele modernizate.
(Sursa: European Commission; http://www.mobilityweek.eu/fileadmin/files/docs/Thematic_Guidelines_2013.pdf)
Benzinăriile
electrice: Pentru reducerea poluării urbane, Guvernul a elaborat
o strategie pentru marile oraşe ale României. Peste doar trei ani,
până în 2020, în România vor fi cel puţin 1.000 de puncte de
alimentare a maşinilor cu combustibili alternativi. Un număr de 166
de benzinării vor fi în oraşe, iar restul pe şosele
asigurându-se conectivitatea interurbană şi cea
transfrontalieră.

Harta staţiilor se va prezenta astfel: Bucureşti =
50 puncte de reîncărcare cu energie electrică şi 10 staţii
de realimentare cu GNC. Bacău, Braşov, Brăila, Galaţi,
Cluj-Napoca, Constanţa, Craiova, Iaşi, Oradea, Ploieşti,
Timişoara, Baia Mare, Piteşti = câte 5 puncte de reîncărcare cu
energie electrică (total: 65 de puncte) şi câte 1 staţie de
realimentare cu GNC (total: 13 staţii). Arad, Reşiţa, Drobeta
Turnu-Severin, Deva, Zalău, Satu-Mare, Bistriţa, Suceava,
Botoşani, Piatra Neamţ, Târgu Mureş, Vaslui, Miercurea Ciuc,
Bacău, Alba Iulia, Sfântu Gheorghe, Sibiu, Focşani, Râmnicu Vâlcea,
Târgovişte, Buzău, Tulcea, Târgu Jiu, Slatina, Alexandria, Slobozia,
Călăraşi, Giurgiu = 1 punct de reîncărcare cu energie
electrică (total: 28 de puncte). (Sursa: http://www.economica.net/statii-incarcare-electrica_150045.html)
Uniunea Europeană a anunţat în 2017 că
urmează să finanţeze cu 18,8 milioane de euro dezvoltarea unei
reţele de 252 de staţii de încărcare pentru autovehicule
electrice în Europa Centrală şi de Est, inclusiv România. Ca o
premieră absolută, călătoria pe distanţe lungi,
bazată 100% pe electricitate, va fi posibilă în şase state
membre, Republica Cehă, Slovacia, Ungaria, Slovenia, Croaţia şi
România.(Sursa:
http://www.zf.ro/companii/uniunea-europeana-finanteaza-cu-18-8-mil-euro-dezvoltarea-unei-retele-de-252-de-statii-de-incarcare-pentru-autovehicule-electrice-in-europa-centrala-si-de-est-inclusiv-romania-16813637)
Programul de
realizare a pistelor pentru biciclişti în România:
Ministerul Mediului şi Pădurilor susţine
realizarea de piste pentru biciclişti, pentru că încurajarea mersului
cu bicicleta, în locul celui cu maşina contribuie la reducerea emisiilor
de gaze poluante - condiţie din tratatul postaderare semnat de statul
român cu Uniunea Europeană. În plus, oficialii de la mediu spun că
utilizarea pistelor pentru biciclete contribuie la decongestionarea traficului,
problematic în anumite zone din marile aglomerări urbane. Pistele pentru
biciclişti fac parte din programele de gestionare a calităţii
aerului elaborate de autorităţile de mediu, iar prin intermediul lor
s-a propus crearea de spaţii verzi, construirea de centuri ocolitoare
şi înfiinţarea de piste pentru biciclişti.
În Bucureşti,
pistele pentru biciclete au fost realizate în continuarea celor vechi, pe o
suprafaţă de 22.500 de
metri pătraţi, presărate
cu 51 de automate de dirijare a circulaţiei, 15 semafoare pentru pietoni, biciclişti şi vehicule şi 6 camere de detecţie.
Din acest an, 2018, proiectul de construire şi începere
a lucrărilor a încă 67 de kilometri de piste de biciclete pe patru
trasee a fost aprobat de Ministerul Mediului. În total, vor exista 240 de
kilometri de piste pentru biciclete în Bucureşti.
De asemenea, Primăria Capitalei a anunţat că
urmăreşte introducerea unui sistem de transport public cu biciclete
cu crearea de staţii de închiriere, parcări şi
achiziţionarea de biciclete pentru utilizare de către public. (Sursa:
https://www.hotnews.ro/stiri-administratie_locala-22407243-primaria-capitalei-anunta-comisie-ministerului-mediului-aprobat-proiectul-pentru-realizarea-pistelor-biciclete-bucuresti-ilfov-67.htm)
Încă din 2013 modernizarea Capitalei a fost o
ţintă luată serios de către Primarul General al
Bucureştiului. Cu toate că declaraţiile sale din ultima
perioadă privind pistele de biciclete nu au fost tocmai constante ca
mesaj, cel mai recent comunicat al instituţiei conduse de el
precizează că “avem nevoie de experienţa oraşului Copenhaga
în ceea ce priveşte infrastructura rutieră, şi mă refer mai
ales la planificarea traficului”.

Cadrul general al acestui comunicat de presă se
referă la dorinţa primarului Bucureştiului ca
municipalităţile oraşelor Copenhaga şi Bucureşti
să stabilească relaţii bilaterale prin care experţii danezi
să-i îndrume pe cei români în probleme de infrastructură, mediu
şi planificarea traficului. “Este cunoscut că în Danemarca
există o tradiţie veche în ceea ce priveşte mersul pe
bicicletă, însă Copenhaga a transformat această variantă de
transport într-un element esenţial al planificării urbane. (Sursa:
http://www.freerider.ro/noutati/generale/edilul-sef-doreste-un-bucuresti-precum-copenhaga-cu-piste-cu-tot-53287.html)
În 2010 a fost lansată o iniţiativă de
realizare a unei piste de biciclete cu o distanţă totală de 35
kilometri, urmând traseul Berretyoujfalu – Mezopeterd – Biharkeresztes – Artand
– Borş – Oradea. Investiţia
ar putea fi parte din Programul de Cooperare Transfrontalieră Ungaria –
România 2007 – 2013. (25 febr. 2010).
La Sibiu, pista de
biciclete este o investiţie importantă pentru oraş.
Bicicliştii au la dispoziţie peste 50 km de pistă realizaţi
pe arterele principale, astfel încât aceştia pot folosi mai în
siguranţă acest mijloc de transport. Amenajarea acestei piste este un
semnal pe care municipalitatea a dorit să îl dea pentru a încuraja
folosirea bicicletei ca mijloc de transport în defavoarea altor mijloace.

In aprilie 2018
Primăria Sibiu a publicat tema de proiectare pentru realizarea pe fonduri
europene a primei piste de biciclete care
să conecteze un cartier de centrul oraşului. “Proiectul va
asigura facilitarea transportului public nemotorizat şi a soluţiilor
alternative de mobilitate, prin prioritizarea acestora în scopul reducerii
duratelor de parcurs şi a reducerii emisiilor de noxe. Astfel, se
doreşte creşterea gradului de atractivitate al transportului
nemotorizat cu bicicleta, în detrimentul autoturismului propriu şi în
condiţiile unei accentuări în ultimele perioade a congestiilor de
trafic“, se arată în tema de proiectare elaborată de Primăria
Sibiu. În plus, trebuie să integreze această investiţie în
conceptul mai larg al mobilităţii urbane, concept care include
sistemele de bike-sharing propuse în Sibiu. Aceste staţii de biciclete vor
fi amplasate în zona staţiilor de autobuz. Prin această abordare
integrată, proiectul va facilita creşterea numărului de
biciclişti şi a numărului de călători cu transportul
public.


(Sursa:
http://www.turnulsfatului.ro/2018/04/24/prima-pista-de-biciclete-care-leaga-centrul-de-un-cartier-al-sibiului-sigura-si-separata-de-pietoni-si-masini/)
Anul 2012 a înregistrat la Sibiu
deschiderea unui Centru de închirieri de biciclete.
La data de 1 Mai 2013, 300 de sibieni au ignorat temperatura
de afară şi şi-au dat întâlnire în zona Hotelului Hilton, pentru
a participa la prima ediţie a
„Mişcării pentru Sănătate”.
220 de ciclişti şi 80 de alergători au
participat, miercuri, întâi mai, la competiţia sportivă derulată
sub deviza „Mişcare pentru Sănătate”, organizată de
Instituţia Prefectului Judeţului Sibiu, în parteneriat cu Consiliul
Judeţean Sibiu, Direcţia Judeţeană pentru Sport şi
Tineret Sibiu, Clubul Sportiv Municipal Sibiu şi Inspectoratul Şcolar
Judeţean Sibiu. Scopul competiţiei, care a inclus o probă de
ciclism, una de alergare pe şosea şi o probă de
ştafetă (7 x 2.500 metri), a fost acela de a marca necesitatea
construirii unei noi piste de biciclete care să închidă „bucla”
traseelor existente.
Timişoara 2010: Renunţaţi la
maşină în Săptămâna Europeană a Mobilităţii
?

Oficialii Primăriei spun
că Timişoara este cel de-al doilea oraş din ţară în
ceea ce priveşte lungimea pistelor pentru biciclişti, după
Bucureşti, care are 65 de kilometri. Municipiul de pe Bega are, în
prezent, aproximativ 50 de kilometri de benzi speciale pentru biciclete, potrivit
autorităţilor. (Sursa: www.tion.ro/stiri/ timis.2010)
Începând din luna august 2014, Timişoara intră în
rândul oraşelor europene cu biciclete de închiriat în mai multe zone din
oraş. Se vor pune rastele de biciclete şi se vor aduce mijloace de
transport pe două roţi. Potrivit managerului de proiect proiectul
trebuie încheiat până în luna iulie a acestui an, 2014, ceea ce
înseamnă că din august, timişorenii iubitori de mişcare pe
două roţi se vor putea plimba, gratuit, cu cele 300 de biciclete.
Sistemul este simplu. Orice timişorean care vrea
să închirieze o bicicletă poate să o ia dintr-o staţie RATT
şi să o lase în alta. Rastelele vor avea mecanisme automate de
securizare, conform proiectului. Oamenii nu vor trebui să
plătească nimic pentru a lua bicicleta, se discută doar despre o
garanţie, ce poate fi recuperată de îndată ce bicicleta este
înapoi în rastel.
În septembrie 2015 în Timişoara au mai avut loc
următoarele acţiuni, care au promovat mijloacele alternative de
transport:

·
Desfăşurarea de către Primăria
Municipiului Timişoara a activităţilor Proiectului Traffic Snake
Game (TSG) în cadrul Campaniei „OSCAR, ŞARPELE HOINAR”, coordonat la
nivelul României de Asociaţia „Oraşe Energie România”, cu
participarea elevilor din ciclul primar al ECO-Şcolii Generale cu clasele
I-VIII „Take Ionescu” Timişoara. În România, Traffic Snake Game sub
denumirea „Oscar, şarpele hoinar” se desfăoară în cadrul
Săptămânii Europene a Mobilitătii, în perioada 21 septembrie – 2
octombrie. Campania se organizează în paralel, în 19 ţări
europene. Traffic Snake Game este adresată în principal şcolilor
primare, care încurajează copiii şi părinţii
deopotrivă, să ia în considerare consecinţele modului lor de
deplasare, propunându-le ca alternative mersul pe jos, cu bicicleta sau
transportul în comun. La nivel naţional, au participat în anul 2016, la
campanie peste 12.000 copii din 64 şcoli primare din Iaşi şi din
alte 15 oraşe din ţară. La nivel european Traffic Snake Game (TSG) este o campanie creată pentru a
încuraja mersul la şcoală, pe jos şi cu bicicleta, având drept
principal grup ţintă elevii şi părinţii acestora.
Campania constă într-un joc distractiv şi uşor de pus în
aplicare. Pe lângă jocul efectiv, fiecare şcoală
participantă este încurajată să organizeze acţiuni conexe
şi să familiarizeze elevii cu concepte precum transport sustenabil
şi mobilitate, mediu înconjurător şi sănătate. Pornit
ca un mic proiect în Flandra (Belgia), acum reţeaua Trafic Snake are participanţi
din 19 ţări europene. Proiectul european Traffic Snake Game Network,
implementat în România de Asociaţia OER, este cofinanţat în perioada
2014-2016 prin programul Intelligent Energy Europe al Uniunii Europene. (Sursa:
http://curierul-iasi.ro/oscar-jocul-care-incurajeaza-mobilitatea-15536)
Implementarea
Proiectului MOBI, coordonat la nivelul României de Asociaţia „Oraşe
Energie România”. Proiectul MOBI este un proiect de mobilitate urbană prin
care angajaţii sunt încurajaţi să utilizeze modalităţi
sustenabile de transport pentru deplasarea la locul de muncă (pe jos, cu
bicicleta, cu mijloacele de transport public sau utilizând în comun un
autoturism).
Proiectul la care
vor fi angrenaţi şi angajaţii Primăriei Municipiului
Timişoara presupune utilizarea unei aplicaţii on-line dedicată
mobilităţii, denumită From5to4 (F5T4). Aplicaţia propune o
metodă accesibilă şi interactivă de înregistrare a
informaţiilor privind obiceiurile de transport ale participanţilor.
Prin intermediul acesteia, utilizatorii au acces la informaţii
personalizate privind cantitatea de energie economisită, emisiile de CO2
reduse, numărul de calorii arse în timpul deplasării, dar şi
informaţii despre modalităţile de transport existente sau recomandări
despre cum să se deplaseze mai sustenabil la locul de muncă.
Această
abordare oferă oportunităţi pentru orice organizaţie care
îşi propune să îşi ajute angajaţii să contribuie la o
transformare pozitivă a zonei unde îşi desfăşoară
activitatea.
Proiectul MOBI
oferă o serie de beneficii pentru organizaţii:
•
Potenţial de îmbunătăţire a
nivelului de satisfacţie al angajaţilor
(sănătate/productivitate),
•
Informaţii privind deplasarea
participanţilor,
•
Sondaje adaptate la nevoile/ priorităţile
organizaţiilor,
•
Bază de date privind emisiile de CO2 rezultate
din deplasarea angajaţilor la locul de muncă,
•
Diminuarea emisiilor de carbon.
(Sursa:http://www.ziuadevest.ro/35-actualitate/56279-saptamana-mobilitatii-la-timoara-curse-gratuite-cu-noile-tramvaie-armonia-si-circulatie-incha-in-pasajul-michelangelo-pentru-masini)
O altă abordare a campaniei a avut loc pe 6 iulie 2014,
când sexul feminin şi-a luat ca temă = Pedalează în fustă pe bicicletă! Biciclistele
militează pentru un oraş mai frumos în cadrul unei plimbări
simultan în mai multe oraşe din România. Mai mult decât atât, în toate
oraşele ţării, zeci de femei pedalează în fiecare zi
către serviciu, şcoală, casă sau întâlniri cu prietenii.
Fetele în fustă şi pe bicicletă s-au întâlnit
în aceeaşi zi, pe 6 iulie, în Alba
Iulia, Baia Mare, Braşov, Bucureşti, Cluj, Deva şi Iaşi!
SkirtBike este o promenadă pe
străzile oraşului, o plimbare adresată doamnelor şi
domnişoarelor pentru care bicicleta reprezintă o expresie a
feminităţii, a frumuseţii şi a libertăţii de mişcare.
Optimismul şi energia biciclistelor a ajuns de fiecare
dată şi la femeile care încă n-au descoperit frumuseţea
mersului pe bicicletă. Evenimentul a avut la fiecare ediţie mai multe
participante. Fetele au pedalat, bucurându-se de admiraţia celor pe
lângă care treceau şi, mai ales, de sentimentul de libertate
deplină şi de bucuria pe care o asemenea activitate ţi-o
oferă. Caracterul inedit şi misiunea evenimentului adună
ediţie de ediţie un număr mare de fete frumoase, cochete,
sportive şi cu grijă faţă de natură.
Camera de Comerţ şi Industrie Bistriţa-Năsăud, prin centrul Europe Direct
Bistriţa, a fost in anul 2015 unul dintre promotorii campaniei de
conştientizare a publicului cu privire la politicile Uniunii Europene
privind transportul, combaterea încălzirii globale, eficienţa
energetică şi dezvoltarea urbană durabilă.
Astfel, echipa Centrului a organizat, în parteneriat cu
Primăria municipiului Bistriţa, la data de 22 septembrie 2015,
următoarele activităţi:
·
Concursul “Seniorul
bicicliştilor”, la care au participat biciclişti cu vârste de
peste 60 de ani, urmând ca cei mai vârstnici biciclişti să fie
premiaţi cu diferite accesorii pentru biciclete;
·
Minicampanie de informare şi promovare a unui
comportament mai prietenos mediului înconjurător şi a folosirii
mijloacelor de transport alternative.
(Sursa:http://www.cciabn.ro/webb/saptamana-mobilitatii-europene-2015-alege-schimba-combina/)
Cea mai lungă pistă de biciclete din România -
2012:
Izbânda în anul 2011 a celor din Asociaţia Unda Verde a stârnit multă admiraţie.
Puţine ONG-uri au reuşit să pună la punct o pistă de
biciclete care leagă două oraşe, cum este cea dintre Târgu Mureş şi Reghin,
realizată printr-un proiect coordonat de un ONG românesc.
Satisfacţia este că traseul Târgu Mureş –
Reghin a intrat în conştiinţa oamenilor şi locul a revenit în
sfera de interes. Malurile erau uitate, deşi au un imens potenţial de
recreere. „Dacă în vara lui 2010 exploram zona pentru identificarea
locurilor accesibile şi întâlneam în medie doi oameni pe zi, peste un an,
odată cu primul indicator la ieşirea din oraş, familii cu copii
mici şi grupuri de biciclişti puteau fi văzuţi pe maluri.
Ne bucurăm că s-a dovedit faptul că era nevoie de spaţiu
pentru desfăşurarea activităţilor în aer liber, pentru
relaxare. Proiectele noastre includ bicicliştii şi pietonii –
încurajăm mijloacele alternative de deplasare, transportul în comun –
oraşele devin responsabile pentru viaţa şi sănătatea
locuitorilor lor. E important să sensibilizăm cât mai multă lume
cu privire la valorile pe care le promovăm, până când acest proiect
se va autosusţine".
(Sursa:http://www.freerider.ro/mag/o-privire-de-ansamblu-asupra-celei-mai-lungi-piste-de-biciclete-din-romania-24128.html)
Sistemul Bla Bla
Car in România. Ridesharing de încredere.
O altă abordare a reducerii poluării o constituie
introducerea şi în România a sistemului de partajare a
călătoriilor.
Din martie 2015, BlaBlaCar, a devenit cea mai mare şi
de încredere comunitate de ridesharing din lume.
Comunitatea BlaBlaCar are peste 10 milioane de membri din 18
ţări.
De curând acest sistem a devenit funcţional şi în
România în special pentru deplasările interne de persoane.
Funcţionează ca un serviciu de transport prin
intermediul unei platforme online.

Avantajele unui astfel de sistem sunt: transportul e mai
prietenos decât în orice alt transport rutier, costurile de transport reduse,
funcţioneză door-to-door pentru economie de timp etc.
(Sursa: https://www.blablacar.ro/)
Statisticile BlaBlaCar arată
următoarele aspecte ale sistemului:
·
10 milioane de călători în fiecare trimestru
·
peste 3 miliarde de kilometri parcurşi de membri
împreună
·
aproximativ 1,5 miliarde de lei economisiţi de
conducătorii noştri auto în fiecare an
·
valoare
estimată de 1 milion de tone de emisii de CO2 evitate în ultimele 12 luni
·
medie de ocupare a maşinii de 2,8 persoane
(faţă de media de 1,6 constatată în general).
(Sursa:https://adevarul.ro/locale/alba-iulia/cum-functioneaza-blablacar-serviciul-impart-costurile-calatoriei-mai-pasageri-mai-folosit-romania-1_58df7a2d5ab6550cb8df38e7/index.html)

Automatele pentru
colete InPost în România susţin multimodaliatea.
Începând cu anul 2014 s-a implementat şi în România
sistemul InPost prin amplasarea a 500 de automate de colete în zone publice, cu
trafic ridicat, precum supermarketuri, benzinării, staţii de metrou,
centre comerciale. Automatele InPost permit ridicarea 24/24 a
cumpărăturilor comandate prin magazinele online.
La plasarea comenzii, clienţii optează pentru
serviciul de livrare InPost şi aleg automatul din zona de unde doresc
să ridice coletul. Aceştia pot monitoriza livrarea şi primesc
notificări prin sms şi e-mail la sosirea pachetului, precum şi
un cod utilizat pentru a deschide caseta.
Expansiunea sistemului în România face parte dintr-un plan
amplu de dezvoltare şi investiţii la nivel european de 300 mil. Euro.
Sistemul eficientizează logistica de transport prin reducerea
distanţelor parcurse de către curieri, ceea ce face ca InPost să
ofere o alternativă mai ieftină şi mai puţin poluantă
la livrările actuale.

(Sursa:https://www.wall-street.ro/articol/Companii/155347/integer-pl-va-instala-200-de-automate-pentru-colete.html)
Situaţia
campaniei în anii anteriori
Săptămâna
Europeană a Mobilităţii 2017: „Mobilitate în comun, curată şi
inteligentă” „Împreună ajungem mai departe!”
Săptămâna
Europeană a Mobilităţii 2016: „Mobilitate inteligentă şi eficientă. O
investiţie pentru Europa”.
Săptămâna
Europeană a Mobilităţii 2015: „Alege! Schimbă! Combină!”
Săptămâna
Europeană a Mobilităţii 2014: „Străzile noastre, alegerea noastră”
Săptămâna
Europeană a Mobilităţii 2013: „Aer curat - e rândul tău!"
Săptămâna
Europeană a Mobilităţii 2012: „Transportul urban pe calea cea bună"
Săptămâna Europeană a Mobilităţii
2011: "Mobilitatea
alternativă"
Săptămâna
Europeană a Mobilităţii 2010: "Călătoriţi mai inteligent,
trăiţi mai bine"
Săptămâna
Europeană a Mobilităţii 2009: "Îmbunătăţeşte
climatul oraşului tău!".
Anul 2008: „Aer curat pentru toţi"
Anul 2007: „Străzi pentru oameni"
Anul 2006: „Schimbări Climatice"
(Sursa: European
Commission; www.mobilityweek.eu)
În anul 2012 s-au înscris 281 de oraşe la nivel
european, din România fiind înscris un singur oraş, Oradea.
În anul 2014, 27 de oraşe din România au participat la
Săptămâna europeană a mobilităţii (SEM), campanie ce
se desfăşoară anual în perioada 16 – 22 septembrie. Marea
majoritate a acestor localităţi au în vedere organizarea de
evenimente de-a lungul întregii perioade, punerea în practică a unor
măsuri permanente în favoarea mobilităţii şi sensibilizarea
cetăţenilor prin interzicerea parţială a traficului rutier
în "ziua fără maşini". (Sursa:
http://ec.europa.eu/romania/news/16092015_saptamana_europeana_mobilitate_ro.htm)
Anul 2015 a adus la această campanie 9 oraşe din
ţara noastră.
În 2016, au participat constant, doar 9 oraşe.
Anul 2017 a înregistrat o creştere semnificativă a
participării, un număr de 94 oraşe.
Anexa 1
Chestionar
Ai ales mijlocul de transport potrivit?
Nume şi prenume:___________________
Telefon:___________________________
Adresa de email:____________________
1. Cum
evaluaţi traficul din oraşul dumneavoastră?
foarte dificil___; dificil___; nu mă
deranjează___; bun___; foarte bun___
2. De câte ori
folosiţi maşina personală pe săptămână?
5-7 ori / 3-5 ori / 2-3 ori / 1 dată / niciodată
3. De câte ori
folosiţi transportul în comun pe săptămână?
5-7 ori / 3-5 ori / 2-3 ori / 1 dată /
niciodată
4. De câte ori
folosiţi bicicleta pe săptămână?
5-7 ori / 3-5 ori / 2-3 ori / 1 dată /
niciodată
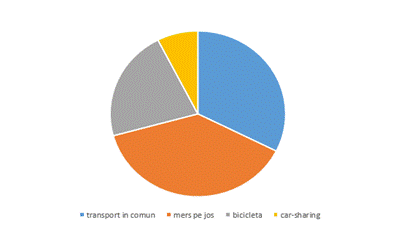
5. În
situaţia în care deţineţi maşină personală/de
serviciu, care din următoarele mijloace de alternative de deplasare
aţi fi dispus(ă) să le utilizaţi pentru o parte din traseul
dumneavoastră obişnuit?
transport în comun___; bicicletă___; mers pe
jos___; car-sharing___;
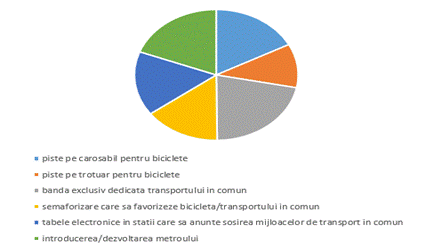
6. Pe care din
următoarele soluţii de îmbunătăţire a transportului în
comun şi a infrastructurii rutiere le consideraţi utile?
piste pe carosabil pentru biciclete ___;
piste pe trotuar pentru biciclete___;
bandă exclusiv dedicată transportului în
comun ___;
semaforizare care să favorizeze
bicicleta/transportul în comun ___;
tabele electronice în staţii care să
anunţe sosirea mijloacelor de transport în comun ___;
introducerea / dezvoltarea metroului ___;
Analiza de situaţie ocazionată de
campania pentru celebrarea Săptămânii Mondiale a Alăptării
SĂPTĂMÂNA MONDIALĂ A
ALĂPTĂRII
1-7 august 2018
ALĂPTAREA - FUNDAMENT AL VIEȚII
Context. Importanţa problemei
Săptămâna
Mondială a Alimentaţiei la Sân (SMAS) este celebrată în fiecare an în
perioada 1-7 august, în peste 120 de ţări, pentru a încuraja alimentaţia
la sân şi pentru a
îmbunătăţi starea de sănătate a copiilor din întreaga
lume. SMAS celebrează Declaraţia Innocenti elaborată de politica
OMS şi UNICEF - în august 1990, pentru a proteja, promova şi sprijini
alăptarea: „alimentaţia la sân este
cea mai bună modalitate de a furniza nou-născuţilor
substanţele nutritive de care au nevoie”.
În documentul elaborat
de WHO/UNICEF - Global Strategy for Infant and Young Child Feeding - (2003)[1]
cu privire la alimentaţia sugarilor, este consemnat ca o recomandare
globală privind sănătatea publică faptul că, pentru a
realiza o creştere şi dezvoltare optimă şi în deplină
sănătate, sugarii ar trebui să fie alăptaţi exclusiv
în primele şase luni de viaţă; apoi, pentru a răspunde
nevoilor lor nutriţionale în creştere, sugarii ar trebui să
primească o alimentaţie complementară adecvată, în
condiţii de siguranţă nutritivă, în timp ce se
continuă alăptarea până la 2 ani şi peste.[2]
[3]
De asemenea, OMS şi UNICEF
recomandă începerea precoce a alăptării în termen de o oră
de la naştere.
Sloganul campaniei
„Săptămâna mondială a alăptării 2018” este
„Alăptarea - fundament al vieţii”. Alăptarea este o soluţie
universală care oferă tuturor un start corect şi şanse
egale în viaţă.
Obiectivele campaniei:
Obiectivul general:
·
Asigurarea
unei nutriţii optime a copiilor până la vârsta de 24 de luni.
Obiective specifice:
·
În
acord cu obiectivului OMS, creşterea la 50% a copiilor alimentaţi
exclusiv la sân în primele 6 luni de viaţă, până în anul 2025.
În prezent, la nivel mondial, mai puţin de 40% dintre copii sunt
alăptaţi exclusiv la sân în primele 6 luni.
·
Îmbunătăţirea
stării de sănătate şi alimentaţie a mamei şi
copilului şi reducerea riscului de deces infantil şi matern (O.S.1.1.din Strategia Naţională
de Sănătate 2014-2020)[4].
În
studiile citate de Child Young în „Infant and Young Child Feeding” (2011)[5],
au fost identificate dovezi clare conform cărora alăptarea
exclusivă până la 6 luni şi continuarea alăptării
până la 12 luni este intervenţia preventivă cu cel mai mare
impact în reducerea mortalităţii infantile (13%), în timp ce
alimentaţia complementară începută la 6 luni împreună cu
continuarea alăptării s-a clasat a III-a (6%). S-a estimat că,
cele două intervenţii pot preveni aproape o cincime din mortalitatea
copiilor sub cinci ani (în ţările în curs de dezvoltare). Cel mai
mare impact a fost legat de reducerea morbidităţii şi
mortalităţii prin diaree şi pneumonie5.
·
Creşterea
nivelului de informare, conştientizare şi responsabilizare a
populaţiei privind alimentaţia şi sănătatea nou
născutului şi copilului mic prin creşterea
accesibilităţii la informaţii de specialitate de bază
precum şi diseminarea unor noutăţi ştiinţifice legate
de această temă.
·
Reducerea
cheltuielilor pentru sănătate (reducerea cheltuielilor de spitalizare
şi tratament), din gospodărie (alăptarea este accesibilă
oriunde şi oricând, este gratuită) şi de mediu (laptele de
mamă este ecologic, nu poluează).
Astfel, prin măsurile de educaţie şi promovare a
sănătăţii privind alăptarea, pe lângă prevenirea
a 823.000 de decese anuale la copiii sub 5 ani şi 20.000 de decese anuale
din cauza cancerului de sân şi ovarian[6],
s-ar putea economisi aproximativ 302 miliarde USD la nivel global, în fiecare
an[7].
Astfel, nealăptarea este asociată cu o povară economică
semnificativă la nivel mondial, de exemplu: costuri estimate la 14,2
miliarde de dolari din cauza morţii premature în SUA[8],
223,6 milioane USD în China, 6,0 milioane în Brazilia[9]
şi 118 milioane USD în Indonezia.[10]
·
Atingerea
Obiectivelor de Dezvoltare Durabilă (ODD) până în anul 2030, prin
conectarea fiecăruia dintre aceste obiective la alăptare.
Ţintele
majore ale campaniei sunt: profesioniştii din asistenţa medicală
primară (medici de familie, moaşe, asistente medicale generaliste,
asistente comunitare, consilieri pentru alăptare, voluntari), cei care se
ocupă de sănătatea copiilor până la împlinirea vârstei de
24 de luni, gravide sau femei care alăptează precum şi
părinţii acestora.
Campania la nivel
mondial se concentrează pe:
1. Prevenirea malnutriţiei
sub toate formele sale
Malnutriţia se referă
atât la subnutriţie, cât şi la excesul de greutate şi bolile
netransmisibile asociate. Această dublă povară a
malnutriţiei are consecinţe majore asupra
sănătăţii pe termen scurt şi lung.
2. Asigurarea securităţii
alimentare chiar şi în perioadele de criză
Conform „Declaraţiei Mondiale asupra
Nutriţiei” FAO/OMS/ROMA/ 1992 şi a „Declaraţiei asupra
Securităţii Alimentare Mondiale” FAO/OMS/ 1996, „Securitatea
alimentară există atunci când toţi oamenii, în orice moment, au
acces fizic şi economic la alimente sigure şi nutritive care
îndeplinesc necesităţile de hrană ale organismului uman, pentru
a duce o viaţă sănătoasă şi activă”.
Securitatea alimentară înseamnă accesul la alimente pentru toţi
oamenii în orice moment. Este afectată de disponibilitatea,
accesibilitatea alimentelor, şi de momentele de criză, de exemplu:
foamete, dezastre naturale, conflicte, degradarea mediului.
3. Ruperea cercului
sărăciei
Foametea împinge familiile
sărace într-o spirală descendentă şi le împiedică
să iasă din cercul sărăciei.
Date statistice la nivel internaţional, european
şi naţional privind nivelul şi dinamica alăptării
Datele cu privire la
alimentaţia naturală, alimentaţia la sân, la nivel mondial pot
fi accesate pentru fiecare ţară pe site-ul OMS.
Datele OMS despre Europa
arată că, în perioada 2006-2012, doar 25% dintre sugari au fost
alăptaţi exclusiv în primele 6 luni, comparativ cu 43% dintre copiii
din ţările regiunii Asia de Sud-Est. Acelaşi studiu arată
că în 21 de ţări europene, procentul copiilor alăptaţi
exclusiv până la vârsta de 6 luni este de 13%.[11]
Figura nr. 1:
Proporţia sugarilor alăptaţi exclusiv sub vârsta de 6 luni, în
2015 (Sursa: UNICEF, baze de date la nivel mondial, în 2015)

Figura nr. 2: Proporţia
sugarilor alăptaţi exclusiv sub vârsta de 6 luni, în 2004[12]
(Sursa: OMS, baze de date la nivel mondial, în 2004)
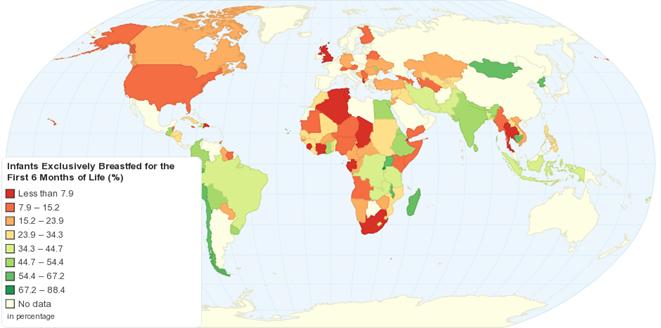
Figura nr. 3:
Ratele alăptării exclusive până la 6 luni în tările central
europene (Sursa: OMS, baze de date)[13]

În figura nr. 3 se
observă că ratele cele mai crescute ale alăptării exclusive
până la 6 luni din ţările central europene se ating în Ungaria,
Armenia, Moldova.
Există numeroase
studii care arată ca există o strânsă corelaţie între
alăptare şi concediu plătit postnatal. Se observă rate
crescute ale nivelului alăptării în ţările nordice: Suedia,
Norvegia, Islanda, Canada, unde femeile beneficiază de concediu postnatal
plătit, faţă de Anglia, Irlanda, Israel, Belgia, unde ratele
alăptării sunt scăzute. Deşi în SUA femeile nu
beneficiază de concediu postnatal plătit, rata alăptării se
situează la un nivel cel puţin comparativ cu cel european.
Figura nr. 4:
Ratele de alăptare ale sugarilor precum şi variaţia concediilor
postnatale ale mamelor, în mai multe ţări din lume. (Sursa: Save
the Children’s 2012 State of
the World’s Mothers Report)[14]

În figura de mai jos se
observă că în Europa, ratele de alăptare cele mai scăzute
se înregistrează în Irlanda, Franţa Belgia, Malta şi Regatul
Unit, iar cele mai crescute în ţările nordice: Norvegia, Danemarca,
Suedia, dar şi în ţări ca Turcia, Slovenia, Ungaria. În România,
conform aceloraşi surse, copiii care au fost vreodată
alăptaţi ating procentul de 88%.
Figura nr. 5: Ratele
de alăptare comparativ pe
ţări în anul 2005 (Sursa: OECD Family
database).[15]
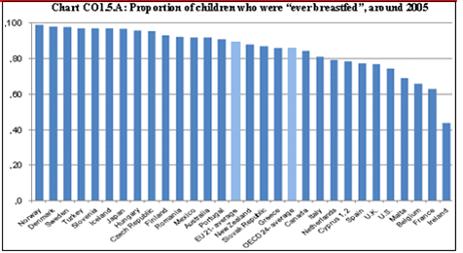
Date statistice privind alimentaţia la sân
în România
Datele oferite de
Organizaţia Mondială a Sănătăţii cu privire la
situaţia alimentaţiei la sân în România în anul 2004 (Ministry of
Health, World Bank, UNFPA, USAID, UNICEF. Reproductive Health Survey: Romania,
2004. Summary Report. Romania: Ministry of Health, World Bank, UNFPA, USAID,
UNICEF, 2005)[16]
sunt redate mai jos:
Procentajul copiilor care au fost vreodată
alăptaţi:
Total:
88,3 %
Urban:
88,0 %
Rural:
88,5%
Rata copiilor care sunt
hrăniţi exclusiv prin alăptare până la 6 luni:
Total:15,8
%
Urban:
14,3 %
Rural:
17,3 %
Rata iniţierii
timpurii a alăptării:
Total:
12,0%
Urban:
10,5%
Rural:
13,5%
Conform unui studiu[17]
realizat de Asociaţia SAMAS, Sănătate pentru Mame şi
Sugari, în parteneriat cu Institutul pentru Ocrotirea Mamei şi Copilului
„Alfred Rusescu” şi Societatea Naţională a Medicilor de Familie,
se arată că în prima lună după naştere, româncele
îşi alăptează copiii în procent de 80%. Rata alăptării
exclusive a copilului până la şase luni este în creştere,
ajungând la 29,8% în 2016, faţă de 12,6% în anul 2011.
Conform studiului mai
sus menţionat, frecvenţa sugarilor alăptaţi exclusiv este
ilustrată în figura 6.
Figura nr. 6:
Frecvenţa alăptării exclusive în funcţie de vârsta
sugarului. (Sursa:SAMAS)

Distribuţia
duratei alăptării exclusive pe medii de reşedinţă este
ilustrată în figura de mai jos. Astfel, în mediul rural, frecvenţa
copiilor alăptaţi exclusiv la sân este mai crescută faţă
de mediul urban (pentru sugarii cu vârste de sub 1 lună: 21%, între 1-4
luni: 29%, între 4-6 luni: 24%, în mediul rural, faţă de cei din
mediul urban, pentru sugarii cu vârste de sub 1 lună: 20%, între 1-4 luni:
17%, între 4-6 luni: 18%). Acest raport se inversează în favoarea
sugarilor cu vârste de 6 luni şi peste, din mediul urban (26% dintre
sugarii din mediul rural sunt alăptaţi până la 6 luni şi
peste, faţă de 45% din cei din mediul urban).
Figura nr. 7:
Distribuţia duratei alăptării exclusive pe medii de
reşedinţă (Sursa SAMAS)
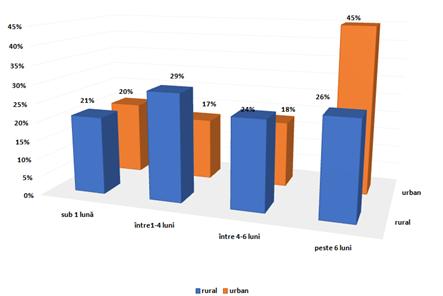
Educaţia mamei
creşte şansa de alăptare exclusivă. Durata
alăptării creşte proporţional cu nivelul de educaţie:
51% dintre mamele cu studii superioare îşi alăptează copiii
conform recomandărilor actuale ( >6 luni). Procentul este mult mai mic
la mamele cu studii postliceale (41%) şi scade la jumătate la cele cu
studii medii (25%) sau cu nivel de instrucţie sub 8 clase (23%).
Figura nr. 8:
Distribuţia duratei alăptării exclusive în funcţie de
nivelul de educaţie a mamei (Sursa SAMAS).
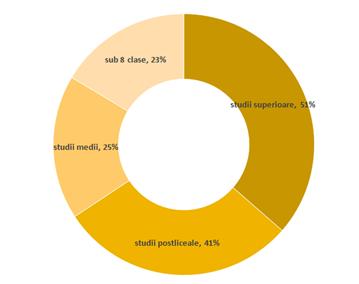
Figura nr. 9: Distribuţia
duratei alăptării exclusive la sân în primele 6 luni în funcţie
de vârsta mamei (sursa SAMAS).
Consilierea
prenatală are impact asupra duratei alăptării, medicul de
familie îşi menţine un rol important şi în această
formă de educaţie, fiind susţinut, în special, de asistentele
medicale, dar şi de alte cadre medicale (medici pediatri, ginecologi, alte
asistente, inclusiv cele cu activitate de educator perinatal asumată).
Mamele care au primit consiliere antenatală privind alimentaţia
exclusivă la sân a sugarilor, alăptează într-un procent mai
mare. Dintre cele care alăptează 6 luni şi peste, 32% au fost
consiliate pro-alăptare prenatal. Educaţia perinatală privind
alăptarea a fost furnizată în primul rând de medicul de familie
(23%), urmat de asistentele din maternitate (15%), şi de medicul ginecolog
(12%). 10% dintre mame menţionează că au primit sfaturi de la
mai multe cadre medicale, atât de la medicul de familie cât si de la alţi
medici (neonatologi, pediatri sau de alte specialităţi). 5% dintre
persoanele intervievate au fost consiliate de educatori perinatali.
Despre alăptare
Programul RO19
„Iniţiative în sănătatea publică”, proiectul RO19.04
„Intervenţii la mai multe niveluri pentru prevenţia bolilor
netransmisibile (BNT) asociate stilului de viaţă în România” a condus
la elaborarea unui ghid de prevenţie pentru stilul de viaţă
sănătos şi alte intervenţii preventive prioritare pentru
boli netransmisibile, în asistenţa medicală primară, vol. 6.:
„Probleme de nutriţie, creştere şi dezvoltare la copil:
alimentaţia 0-2 ani, tulburările de creştere şi
dezvoltare”, apărut în 2016.[18]
Acest ghid oferă
cunoştinte de bază în ceea ce priveşte alimentaţia
optimă a copiilor de la naştere şi până la 2 ani, precum
şi femeilor în perioda de sarcină şi alăptare. Acesta se
adresează atât profesioniştilor din asistenţa medicală
primară (medici de familie, moaşe, asistente medicale generaliste,
asistente comunitare, consilieri pentru alăptare, voluntari) cât şi
gravidelor sau femeilor care alăptează.
Redăm mai jos unele
paragrafe din acest material exhaustiv, care se referă la beneficiile
alimentaţiei la sân:
Laptele matern este un
aliment natural perfect, totdeauna proaspăt, curat şi disponibil 24
de ore/zi, în orice zonă geografică.
Colostrul este laptele
matern pe care femeile îl produc în primele zile după naştere. Are
consistenţă mai mare şi o culoare gălbuie. El conţine
mai multe proteine decât laptele matur. Laptele matur este laptele matern
produs după câteva zile de la naştere. Treptat, cantitatea de lapte
creşte şi mama îşi simte sânii tari şi grei.
Consistenţa şi compoziţia laptelui variază şi pe
parcursul unei alăptări. La început, laptele este mai subţire,
conţine proteine, lactoză şi alţi nutrienţi şi
satisface şi setea copiilor pentru apă. De aceea, adăugarea de
alte fluide pentru satisfacerea setei sugarului este inutilă şi chiar
dăunătoare, întrucât va influenţa cantitatea totală de
lapte matern supt. La sfârşitul unei alăptări, laptele are o
consistenţă mai crescută şi este mai bogat în lipide,
conferind saţietate.
Dat fiind faptul că
laptele matern conţine factori protectori (cu concentraţie mare în
colostrum), alăptarea conferă beneficii, reducând riscul pentru:
· infecţii
gastrointestinale[19]
[20]şi
infecţii respiratorii şi ale urechii20
· boli cardiovasculare,
inclusiv hipertensiune arterială[21]
· diabet zaharat tip 2[22]
· atopie, astm, boala
celiacă şi tulburări ale lipidelor (valori ale colesterolului
total şi LDL colesterolului, mai mici la vârsta de adult)21
· faţă de copiii
care sunt hrăniţi cu formulă de lapte, cei alăptaţi au
un risc mai redus de a deveni obezi în copilărie, adolescenţă
şi maturitatea timpurie21
· Alăptarea poate fi,
de asemenea, un factor important în apropierea dintre mamă şi copil
· O meta-analiză
citată de Lee, Amanda, et al. în „Infant feeding guidelines: information
for health workers” (2012), a indicat scoruri mai mari la testele de
inteligenţă la copiii care au fost alăptaţi timp de cel
puţin 1 lună (diferenţa medie 4,9; 95% CI 2,97-6,92),
faţă de cei care nu au fost alăptaţi sau au fost
alăptaţi mai puţin de o lună. Acest efect benefic devine
mai pronunţat la o durată mai mare de alăptare; sugarii
prematuri hrăniţi cel puţin o lună cu lapte matern
înregistrează beneficii mai mari în privinţa scorului de
inteligenţă măsurat la vîrsta de 7-8 ani, comparativ cu cei
hrăniţi cu formula de lapte (aproximativ 7 unităţi IQ în
plus).
· Acelaşi document
arată că, pe lângă beneficul adus copiilor, alăptarea
asigură beneficii şi mamelor: pe termen scurt (grăbeşte
involuţia uterină, reduce riscul de hemoragie; creşte
posibilitatea de recăpătare a greutăţii corporale de
dinainte de sarcină) şi pe termen lung (reduce riscul de cancer
ovarian şi de sân şi pe cel de a dezvolta diabet zaharat tip 2 în
rândul femeilor cu istoric de diabet gestaţional). O meta-analiză a
studiilor epidemiologice din 30 de ţări, citată în acelaşi
document, a arătat un risc relativ de reducere a cancerului de sân de 4,3%
(95% CI 2,9 - 5,8) pentru fiecare 12 luni de alăptare în plus,
faţă de o scădere de 7,0% (95% CI 5,0 -9,0) pentru fiecare
naştere.
· Fără a fi
considerată o metodă contraceptivă sigură, există
dovezi care arată o probabilitate crescută ca mamele care
practică alăptarea exclusivă să aibă o amenoree mai
prelungită (iar probabilitatea de sarcină în timpul perioadelor de
amenoree de lactaţie este la nivelul de 1,7% în primele 6 luni, dacă
o femeie cu amenoree alăptează atât ziua cât şi noaptea)[23]
· Avantajele economice ale alăptării
iau în considerare scăderea costurilor pentru asigurarea alimentaţiei
copiilor atât pentru familie, cât şi pentru societate, la care se
adaugă diminuarea costurilor legate de scăderea incidenţei
şi prevalenţei cel puţin a bolilor diareice şi respiratorii
din perioada copilăriei. O analiză mai recentă din SUA,
citată de Lee, Amanda, et al. în „Infant feeding guidelines: information
for health workers” (2012) a constatat că, dacă 90% din familii ar
putea să respecte recomandările medicale de a alăpta exclusiv
pentru 6 luni, s-ar economisi 13 miliarde dolari pe an şi, anual ar putea
fi prevenite 911 decese. Child, Young în „Infant and Young Child Feeding”
(2011) citează rezultatele studiilor care au arătat rolul
alăptării în reducerea riscurilor pentru: infecţiile tractului
respirator inferior (cu 72%), infecţiile gastrointestinale (cu 64%), otita
medie (cu 50%), astm (cu 42%), diabetul de tip 2 (cu 39%) sau de tip 1 (cu
19-27%), şi riscul cu 27% mai mic pentru obezitate; aceleaşi studii
indică un risc de mortalitate post-neonatală cu 21% mai mic în rândul
copiilor alăptaţi şi reducerea riscului de a dezvolta anumite
tipuri de cancer în copilărie, cum ar fi leucemia (cu 30% mai mic în cazul
alăptării timp de 6 luni) sau limfoamele[24]
Context legislativ european şi naţional
·
Organizaţia
Mondială a Sănătăţii recomandă alimentaţia
exclusivă la sân (alăptarea) în primele 6 luni de viată,
după care se recomandă diversificarea alimentaţiei şi
continuării alimentaţiei la sân până la vârsta de 2 ani.
Sursa:
http://www.who.int/nutrition/en/
·
Protection, promotion and support of breastfeeding in Europe: a blueprint
for action („Protecţia, promovarea şi susţinerea alimentaţiei la
sân în Europa: un plan de acţiune”)
(EU Project Contract N. SPC 2002359)
·
Document
prezentat la Conferinţa pentru Promovarea Alimentaţiei la Sân în
Europa 18 iunie, 2004, Dublin Castle, Ireland.
Acest document se
doreşte a fi un plan de acţiune care să ofere guvernelor
statelor membre o strategie de orientare în susţinerea şi promovarea alimentaţiei
la sân. Cele şase puncte subliniate în acest document
sunt: politica şi planificarea la nivel naţional; informarea,
educarea şi comunicarea (IEC) despre alăptare; pregătirea
profesională; protejarea, promovarea şi susţinerea
alăptării; monitorizare; cercetare.
Documentul
recomandă guvernelor să formuleze politici naţionale bazate pe
Strategia Globală Pentru Hrănirea Copiilor şi
Nou-Născuţilor (Global Strategy on Infant and Young Child Feeding)
şi să o integreze în politicile generale ale sistemului de
sănătate.
·
COM 2008 637 Proposal on
pregnant and breastfeeding workers
Acest document este o propunere pentru o directivă a Parlamentului
şi Consiliului European cu privire la modificarea Directivei 92/85/EEC a Consiliului. Această ultimă
directivă se referă la introducerea măsurilor de a încuraja
siguranţa şi sănătatea la locul de muncă a angajatelor
gravide sau care tocmai au născut.
Propunerea COM 2008 637 a
fost înaintată în Octombrie 2008, atât Consiliului European cât şi
Parlamentului European spre adoptare şi se aşteaptă în momentul
de faţă luarea unor decizii de către ultimele două
instituţii cu privire la document.
·
Legea nr. 25 din 5 martie 2004 pentru aprobarea
Ordonanţei de urgenţă a Guvernului nr. 96 din 2003 privind
protecţia maternităţii la locurile de muncă. Acest act
legislativ reglementează dreptul mamelor de a alăpta copiii la
locurile de muncă. Legea specifică numărul pauzelor de
alăptare la care au dreptul mamele, condiţiile în care acestora li se
poate cere să muncească, cât şi condiţiile care trebuie
puse la dispoziţie de angajator pentru a facilita alăptarea.
·
Ordinul
Ministrului Sănătăţii nr. 377/2017 privind aprobarea
Normelor tehnice de realizare a programelor naţionale de
sănătate publică pentru anii 2017 şi 2018,
o
Calendarul
pentru organizarea campaniilor IEC
destinate celebrării zilelor mondiale/europene şi a celor cu teme stabilite pe baza unor
priorităţi de sănătate specifice naţionale – anul
2017-2018;
o
Metodologia pentru proiectarea,
monitorizarea, colectarea şi analiza datelor, evaluarea şi raportarea
implementării campaniilor
IEC destinate celebrării zilelor mondiale/europene, conform calendarului
pentru anul 2017-2018;
·
Strategia Naţională de Sănătate
2014-2020, elaborată de Ministerul Sănătăţii în 2014
Politici, strategii, planuri de acţiune
şi programe existente
În urmă cu 25 de
ani, Alianţa Mondială a Alimentaţiei la Sân (WABA) a lansat
prima campanie „Săptămâna Mondială a Alimentaţiei la Sân”
cu tema: „Spitalul prieten al bebeluşilor”.
OMS şi UNICEF,
împreună, au lansat şi au dezvoltat „Strategia Globală pentru
alimentaţia bebeluşilor şi copiilor” în anul 2002, reafirmând
cele 4 obiective Innocenti stabilite în 1995 şi au adăugat obiective
suplimentare. Strategia globală a identificat o nevoie clară pentru
practici de alimentaţie optimă în vederea reducerii malnutriţiei
şi a sărăciei. Este bazată pe o abordare orientată în
jurul drepturilor omului şi cere dezvoltarea unor politici complete pentru
alimentaţia bebeluşilor şi a copiilor mici. Oferă sfaturi
cu privire la protejarea, promovarea şi suportul acordat alăptării
la sân în primele 6 luni şi continuării acesteia până la 2 ani,
alături de o alimentaţie diversificată începând cu vârsta de 6
luni[25].
În perioada 2004-2005,
Reţeaua Internaţională de Acţiune pentru Alimentaţia
Bebeluşilor (IBFAN), unul dintre partenerii principali ai Alianţei
Mondiale a Alimentaţiei la Sân (WABA), a lansat iniţiativa Trenduri
la Nivel Mondial în Alimentaţia la Sân (WBTi), pentru a urmări,
evalua şi monitoriza implementarea strategiei globale. Potrivit Raportului
asupra Stării Copiilor în Lume în 2011, din 136,7 milioane nou-născuţi,
doar 32,6% sunt hrăniţi prin alăptare în primele 6 luni.
Potrivit evaluării WBTi în 40 de ţări, majoritatea acestora nu
au o politică de alimentaţie a copiilor mici eficace şi cu un
buget adecvat implementării acesteia. Pentru a face posibilă creşterea
ratelor de alăptare, este important de evaluat politicile şi
programele existente şi de a acţiona în concordanţă.
Săptămâna Mondială a
Alimentaţiei la Sân
Campanii anterioare
http://worldbreastfeedingweek.org/index.shtml
Anul
2017

Temă: Parteneriatul
Durabil şi Statul de Drept
A 25-a celebrare a
„Săptămânii Mondiale a Alăptatului”, din 2017, este despre a
activa împreună în scopul binelui comun. În 2016, WABA a început
„călătoria” de 15 ani pentru atingerea obiectivelor de dezvoltare
durabilă (ODD), prin conectarea fiecăruia dintre aceste obiective la
alăptare. Dar, nu putem realiza o dezvoltare durabilă fără
parteneriate cu mai multe nivele, la toate eşaloanele.
Obiective:
Ø
INFORMARE:
Să se înţeleagă importanţa activării împreună în
cele 4 zone tematice.
Cele 4 zone tematice sunt:
v
mediul şi schimbările
climatice,
v
nutriţie, siguranţa
alimentelor şi reducerea sărăciei,
v
supravieţuire, sănătate
şi bunăstare,
v
productivitatea femeilor şi
locurile de muncă.
Ø
FUNDAMENTARE:
Să se recunoască rolul şi diferenţa ce poate fi
făcută la locul de muncă.
Ø
MOBILIZARE:
Să se ajungă la alţii pentru a stabili arii de interes comun.
Ø
ANGAJAMENT:
Să se conlucreze pentru atingerea obiectivelor de dezvoltare durabilă
până în anul 2030.
Anul
2016

ALĂPTATUL: O CHEIE
PENTRU O DEZVOLTARE DURABILĂ
Campania
„Săptămâna Mondială a Alimentaţiei la Sân 2016” se
concentrează pe cele 17 „Obiective
de dezvoltare durabilă” (ODD), pe care guvernele din întreaga lume
şi-au propus să le atingă până în 2030[26].
Tema din
acest an WBW este Alăptarea: o
cheie pentru o dezvoltare durabilă. Anul 2016 celebrează
începutul „Obiectivelor de dezvoltare durabilă” (ODD). O abordare larg
utilizată este tema sustenabilităţii, temă relevantă
şi favorabilă incluziunii. Aceasta va permite dezvoltarea
„mişcării alăptării” (şi nu numai), pentru a se
conecta la o varietate de probleme de dezvoltare în următorii 15 de ani
(până în anul 2030) pentru un impact maxim. Alăptatul este legat de
ODD în mai multe moduri. Materialele campaniei vor acoperi principalele zone
de legătură între alăptare şi ODD prin intermediul a 5
teme generale:
1) de
siguranţă a produselor alimentare,
2) sănătatea,
bunăstarea şi supravieţuirea,
3) mediul şi
schimbările climatice,
4) productivitatea
muncii, emanciparea, protecţia socială,
5) parteneriate durabile
şi statul de drept.
Obiectivele:
·
INFORMAREA
populaţiei cu privire la noile obiective de dezvoltare durabilă (ODD)
şi modul în care rezultatele acestora pot fi influenţate de
îmbunătăţirea alăptării şi alimentaţiei
copiilor mici.
·
FUNDAMENTAREA alăptatului ca o componentă cheie a
dezvoltării durabile.
·
MOBILIZAREA
diverselor acţiuni la toate nivelurile privitoare la alăptat şi
alimentaţia copiilor mici în noua eră a ODD.
·
ANGAJAREA
şi colaborarea cu toţi actorii posibili în scopul promovării,
protejării şi susţinerii alăptatului.
Cele 17 Obiective de
Dezvoltare Durabile sunt ilustrate mai jos:

Anul
2015

Alăptează şi lucrează: Acum este
posibil!
Obiectivele campaniei
2015:
1. Stimularea
eforturilor multidimensionale în toate sectoarele de activitate pentru a
permite femeilor de pretutindeni să poată munci şi alăpta
la locul de muncă.
2. Promovarea
acţiunilor angajatorilor pentru ca aceştia să devină
apropiaţi faţă de familie/ părinte/ bebeluş şi
mamă pentru a facilita şi sprijini activ femeile angajate să
continue alăptarea.
3. Informarea
populaţiei privind evoluţiile recente ale îngrijirii şi
protecţiei drepturilor de maternitate la nivel mondial şi
creşterea gradului de conştientizare a necesităţii
consolidării şi aplicării acestora în legislaţiile
naţionale.
4. Consolidarea,
facilitarea şi prezentarea practicilor de susţinere care să
permită femeilor ce lucrează în sectorul informal să
alăpteze.
5. Angajament
faţă de grupuri ţintă ca: sindicate, organizaţii ale
drepturilor muncitorilor, grupuri şi organizaţii de femei şi
tineret pentru protejarea drepturilor femeilor care alăptează la
locul de muncă.
Tema campaniei:
Tema campaniei din anul
2015 şi anume „femeile care lucrează
şi alăptează”, revitalizează campania din 1993 a SMAS privind
iniţiativa locului de muncă plăcut, „prietenos”.
În cadrul revizuirii 183
a convenţiei OIM (Organizaţiei Internaţionale a Muncii), au fost
adoptate măsuri privind îmbunătăţirea legislaţiilor
şi practicilor naţionale în acest sens.
S-au întreprins numeroase
acţiuni pentru reconfigurarea locului de muncă în vederea
alăptării, premii pentru angajatorii care creează climatul
propice alăptării, precum şi o intensă campanie de
conştientizare, informare a femeilor cu privire la drepturile lor. Cu
toate acestea, după două decenii de monitorizare a alimentaţiei
sugarilor şi copiilor mici, la nivel global, se arată că al
4-lea obiectiv al Declaraţiei Innocenti din 1991 este încă departe de
a fi realizat.
Anul
2014
„ALIMENTAŢIA LA
SÂN: Un punct al victoriei pentru viaţă!”

Tema afirmă
importanţa creşterii şi susţine protejarea, promovarea
şi sprijinirea alăptatului în cadrul obiectivelor de dezvoltare ale
mileniului.
Anul
2013
“SPRIJINIREA
ALIMENTAŢIEI LA SÂN: RELAŢIE APROPIATĂ DE MAMĂ”

În anul 2013, tema
Săptămânii Mondiale a Alimentaţiei la Sân a fost „Sprijinirea
alimentaţiei la sân: Relaţie apropiată de mamă”, subliniind
importanţa „consilierii reciproce, de la
persoană la persoană”- Peer Counselling. Chiar şi atunci când
mamele sunt capabile de un start bun, în mod frecvent în următoarele
săptămâni sau luni de la naştere, se înregistrează o
scădere bruscă a celor care alăptează, în mod particular a
celor care alimentează exclusiv la sân. Pentru perioada în care
proaspetele mămici nu se adresează unei unităţi de
asistenţă medicală, este esenţial sprijinul acordat de
instituţiile comunitare. Acest sprijin poate fi acordat diferit. În mod
tradiţional, acest lucru se realizează de către familie. Societăţile
sunt în schimbare şi odată cu urbanizarea, cercul celor care
asigură sprijinul se lărgeşte, de la specialiştii din
sănătate la liderii din comunitate, la prietenii care au familie,
care sunt mame sau taţi.
Anul 2012 a marcat celebrarea a 10 ani a
Strategiei Globale a OMS/UNICEF pentru alimentaţia sugarilor şi
copiilor mici şi a 20 de ani de celebrare a Săptămânii Mondiale
a Alimentaţiei la Sân.

Campania având ca
slogan: „Înţelegerea trecutului -
Planificarea viitorului” a avut următoarele obiective:
1.
A recapitula ce s-a întâmplat cu alimentaţia sugarilor şi copiilor
mici în ultimii 20 de ani.
2.
A celebra succesele şi realizările la nivel naţional, regional
şi global şi prezentarea activităţii naţionale la
nivel global.
3.
A evalua nivelurile de implementare a strategiei globale pentru alimentaţia
bebeluşilor şi copiilor mici.
4.
A încuraja acoperirea lacunelor rămase între politicile şi programele
de promovare a alimentaţiei la sân.
5.
A atrage atenţia publicului asupra nivelului politicii şi programelor
alimentaţiei la sân şi alimentaţiei copiilor.
Anul 2011
Tema pentru anul 2011 s-a concentrat pe angajarea
şi mobilizarea activităţii de tineret şi între
generaţii, cu un slogan răsunător: Vorbeşte-mi! Alăptatul - o experienţă 3D! Tema
se ocupă de comunicarea la diferite niveluri şi între diferite
sectoare.

Obiectivele campaniei
din 2011 au fost:
1.
Încurajarea
comunităţilor şi facilitatorilor de servicii de
sănătate să folosească noua tehnologie media pentru a
ajunge la un număr cât mai mare de persoane, oferind informaţii
privind alăptatul.
2.
Extinderea
domeniului de aplicare a susţinerii alăptării, de a implica
şi alte părţi interesate (de exemplu: tinerii,
bărbaţii, medicii cabinetelor de planificare familială).
3.
Dezvoltarea
abilităţilor de comunicare în educaţia alăptării,
educaţie pentru sănătate cu participarea activă a
tinerilor.
4.
Crearea
de reţele, a canalelor de comunicare între diferitele sectoare, astfel
încât informaţiile privind alăptarea şi feedback-ul să
poată fi accesate şi îmbunătăţite.
5.
Încurajarea
mentoratului prin alăptare, experţi şi comunicatori cu
experienţă pentru cei care intră în noua epoca de comunicare,
indiferent de vârsta lor.
6.
Explorarea creativă, suport,
recunoaştere şi punerea în aplicare a abordărilor inovatoare în
comunicare şi punerea la dispoziţie a unui spaţiu pentru oameni
în vederea dezvoltării ideilor lor.
Anul 2010
„Cei Zece Paşi pentru alimentaţia la sân de
succes” a reprezentat tema
campaniei din 2010.

- Cei Zece Paşi
către alimentaţia la sân de succes oferă o cale
susţinută şi sistematică de a împuternici femeile,
intenţiile şi speranţele cu privire la alăptarea copiilor
lor şi de a îmbunătăţi pregătirea angajaţilor din
domeniul sănătăţii cu privire la susţinerea şi
îmbunătăţirea calităţii alăptării,
- Săptămâna
Mondială a Alimentaţiei la Sân celebrează 20 de ani de la
Declaraţia Innocenti care cerea implementarea celor 10 paşi în
instituţiile de maternitate,
- În ultimii 20 de ani,
20.000 de maternităţi au adoptat Cei Zece Paşi şi au fost
acreditate de către iniţiativa „Spital-prieten al copilului”,
- În acest timp, ratele de
hrănire ale pruncilor exclusiv prin alăptare, au crescut
nesemnificativ, însă pregătirea slabă a cadrelor şi lipsa
introducerii cuprinzătoare la nivel mondial a Iniţiativei au avut ca
rezultat faptul că în multe medii, ratele de hrănire prin alăptare
la sân stagnează.
Obiectivele Săptămânii Mondiale ale
Alimentaţiei la Sân
- Atragerea atenţiei
asupra celor „10 paşi” în îmbunătăţirea ratelor de
alimentaţie la sân ale nou-născuţilor,
- Înnoirea şi
reimpulsionarea acţiunilor sistemelor de sănătate, a
ofertanţilor de îngrijire medicală şi a comunităţilor,
pentru a face din alimentaţia la sân a copiilor alegerea uşoară
pentru mame,
- Informarea
populaţiei despre riscurile reprezentate de către hrănirea
artificială şi folosirea înlocuitorilor pentru laptele de sân,
- Informarea despre rolul
pe care îl are alimentaţia la sân pentru dezvoltarea copiilor şi
impactul pozitiv asupra sănătăţii pe termen lung, atât a
copiilor cât şi a mamelor,
- A permite mamelor
să se bucure de deplina susţinere pentru alimentaţia la sân din
partea sistemelor de sănătate şi nu numai.
Cei Zece Paşi spre alimentaţia la sân de succes:
1.
Este
importantă crearea unei politici scrise de alimentaţie la sân, care
este în mod repetat comunicată întregului personal din domeniul
sănătăţii.
2.
Antrenarea
şi pregătirea întregului personal privind abilităţile
şi cunoştinţele necesare implementării acestei politici.
3.
Informarea
tuturor mamelor despre managementul şi beneficiile alimentaţiei la
sân.
4.
Ajutarea
şi încurajarea mamelor de a începe alimentaţia la sân într-un
interval de până la o jumătate de oră de la naştere.
5.
Învăţarea
mamelor cum să alăpteze şi să menţină
lactaţia, chiar şi dacă sunt separate de copii.
6.
Să
nu se ofere sugarilor nicio formă de mâncare sau băutură în
afară de laptele de mamă (cu excepţia cazurilor în care acestea
sunt recomandate medical).
7.
Încercarea
de a menţine mama şi copilul împreună cât mai mult în timpul
zilei, dacă se poate chiar pe întregul parcurs al zilei.
8.
Încurajarea
alimentaţiei la sân la cerere.
9.
A
nu se oferi suzete sau sâni falşi copiilor care încă sunt
hraniţi cu lapte la sân.
10.
Încurajarea creării grupurilor de suport
pentru alăptat şi informarea mamelor despre acestea după
externarea din spital sau clinică.
Anul 2009
În anul 2009, campania a avut ca titlu „Alimentaţia la Sân, o reacţie
vitală de urgenţă”

Obiective şi raţionament:
- Pentru a atrage
atenţia asupra rolului vital pe care alimentaţia la sân îl joacă
în topul urgenţelor în întreaga lume.
- Pentru a sublinia nevoia
de susţinere activă şi ajutor pentru alimentaţia la sân
înainte şi în timpul urgenţelor.
- Pentru a mobiliza la
acţiune şi a îmbunătăţi comunicarea şi
colaborarea între cei cu cunoştinţe şi abilităţi de
susţinere a alimentaţiei la sân şi cei implicaţi în a
reacţiona în cazul situaţiilor de urgenţă.
- Copiii sunt cel mai
vulnerabil grup în timpul urgenţelor şi calamităţilor, iar
rata mortalităţii în rândul lor poate creşte de la de 2 ori la
de 70 de ori faţă de cea normală în timpul acestora.
- Este vitală
pregătirea pentru situaţii de urgenţă. Susţinerea
şi promovarea alăptării în lipsa urgenţelor va împuternici
capacitatea mamelor şi copiilor de a face faţă în situaţii
de urgenţă.
În anul 2008, Campania a avut denumirea „Suport pentru mame: în cursa spre aur
câştigă toată lumea”.

În 2008, Campania a
făcut o puternică referire la jocurile olimpice de vară care
s-au organizat în China. Cu această ocazie, campania s-a concentrat asupra
importanţei şi nevoii de a hrăni copiii exclusiv cu lapte de mamă
în primele 6 luni de viaţă, şi de a continua alăptarea în
combinaţie cu alimentaţia complementară până la vârsta de
doi ani, şi chiar dincolo de această vârstă.
Campanii naţionale anterioare:
În anul 2002 a fost
înfiinţat Comitetul Naţional de Promovare a Alimentaţiei la Sân,
a cărui primă misiune s-a concretizat în elaborarea Strategiei
Naţionale de Promovare a Alimentaţiei la Sân în România pentru
perioada 2003-2012 şi a Planului Naţional de Acţiune pentru 2003-2004.
Ministerul
Sănătăţii a continuat acţiunea de promovare a
alimentaţiei la sân şi în anul 2004. Din fondurile Programului
Naţional de sănătate a femeii şi a copilului (PN 3) au fost
alocate pentru anul 2004 nu mai puţin de 3,2 mld. lei pentru susţinerea
acţiunilor de promovare a alimentaţiei la sân în România.
Astfel, Ministerul
Sănătăţii continuă proiectul început în anul 2002,
când, în colaborare cu Reprezentanţa UNICEF în România, a lansat
iniţiativa „Spitalul Prieten al Copilului”, pentru promovarea
alimentaţiei la sân în spitale, cu scopul de a dezvolta practici corecte
de iniţiere, promovare şi susţinere a alăptării în
maternităţi, secţii de pediatrie, în reţeaua
asistenţei medicale primare şi la nivelul comunităţii. Scopul
strategiei era atingerea celui mai înalt standard posibil de sănătate,
prin promovarea alimentaţiei la sân exclusiv în primele 6 luni de
viaţă şi continuarea alimentaţiei la sân până cel
puţin la vârsta de 1 an, precum şi dezvoltarea unui cadru legislativ
şi administrativ favorabil promovării alimentaţiei la sân.
Campania din 2007: Iniţiativa alăptării în prima
oră de la naştere este considerată un pas vital pentru reducerea
mortalităţii infantile şi în special a mortalităţii
neonatale precoce. „Salvaţi un milion de bebeluşi începând cu o
acţiune, o oră de suport şi un mesaj: Începerea
alăptării în prima oră de după naştere!”

ZIUA MONDIALĂ DE
LUPTĂ ÎMPOTRIVA HEPATITEI
28 iulie 2018

Campania Găsiţi Milioanele Nediagnosticate
Alianţa Mondială pentru Hepatită (World Hepatitis Alliance-WHA) conduce lupta globală împotriva hepatitei virale, una din
principalele cauze de deces la nivel mondial.
Fiecare
an se concentrează pe o temă specifică. Lista temelor anterioare
este următoarea:
·
2011: Hepatita
afectează pe oricine, oriunde. Află. Confrunt-o.
·
2012: Este mai aproape decât crezi.
·
2013: Trebuie făcut mai
mult pentru a stopa acest ucigaş tăcut.
·
2014: Hepatita: Mai gândeşte-te…
·
2015: Prevenirea Hepatitei virale. Acţionaţi acum.
·
2016: Află despre
Hepatite - Acţionaţi acum.
·
2017: Eliminarea Hepatitei.
Hepatita virală este una din cele mai mari
ameninţări de sănătate publică a timpului nostru.
·
1,34 milioane decese pe an
·
Duce la două din trei decese
prin cancer hepatic
·
>300 milioane persoane trăiesc fără să
ştie cu hepatita virală
·
Dar împreună putem elimina hepatita virală
·
Strategia Globală de eliminare a fost adoptată în anul
2016
·
Există tratament pentru hepatita C şi există tratament şi vaccin pentru hepatita B
·
Hepatita virală a fost inclusă în Obiectivele de
Dezvoltare Durabilă
Hepatita B şi C cauzează 1, 3 milioane de decese
pe an - mai mult decât HIV/SIDA, tuberculoza şi malaria, la un loc.
Împreună, aceste virusuri provoacă în întreaga lume două din
fiecare trei decese prin cancer hepatic.
ZIUA
MONDIALĂ A HEPATITEI (ZMH) 2018
Din cele 325 de milioane de oameni care trăiesc
cu hepatita virală la nivel global, mai mult de 300 de milioane (9 din
10!) trăiesc cu hepatita B sau C, fără să ştie.
Fără îmbunătăţirea semnificativă în diagnostic, ratele de tratament vor scădea,
ratele de infectare vor creşte şi vom pierde posibilitatea de a
elimina hepatita virală până în 2030.
În anul 2016, 194 de guverne au
adoptat Strategia
globală a OMS privind hepatita virală, care include obiectivul de a
elimina hepatita B şi C până în 2030, dar numai câteva ţări
sunt pe cale de a îndeplini aceste obiective. Suntem într-un moment critic.
Dacă nu vom lua măsuri, şansa noastră de a elimina hepatita
va fi ratată. De ZMH 2018, facem apel la toate persoanele şi organizaţiile
să se unească sub tema „ Eliminarea
hepatitei“, în scopul de a conduce
acţiuni şi de a impulsiona guvernele - pentru că numai
împreună putem elimina hepatita virală până în 2030.
CAMPANIA: GĂSIŢI MILIOANELe LIPSĂ
Deoarece scopul de eliminare a
hepatitei virale nu poate fi atins fără a găsi persoanele
nediagnosticate şi fără conectarea acestora la îngrijire si
tratament, Alianţa Mondială pentru Hepatită (World Hepatitis
Alliance-WHA) lansează Campania de căutare pentru a
găsi „milioanele lipsă”.
Căutarea
începe cu trei ani de campanie de sensibilizare şi advocacy, care îşi propune
să educe, să influenţeze politicile naţionale de testare
şi să încurajeze oamenii să se testeze şi/sau să
devină susţinători în încercarea de a găsi cazurile nediagnosticate.
Campania
va fi lansată de ZMH 2018, pentru a atrage atenţia asupra faptului
că milioane de oameni trăiesc fără să ştie cu
hepatită virală. Ocazia ar trebui folosită pentru a inspira
comunitatea să ia măsuri pentru reabsorbţia în programele de screening şi diagnostic.
„DEPĂŞIREA BARIERELOR DE DIAGNOSTIC: ROLUL
PERSOANELOR CARE TRĂIESC CU HEPATITĂ VIRALĂ ÎN GĂSIREA
MILIOANELor LIPSĂ“: CARTA ALBĂ
La 28 iulie se va lansa lucrarea Alianţei privind
„Depăşirea barierelor la diagnostic: Rolul persoanelor care
trăiesc cu hepatită virală în găsirea milioanelor
lipsă. Această cercetare nouă la nivel mondial va evidenţia
barierele cheie pentru diagnostic şi recomandările asupra modului în
care grupurile societăţii civile pot ajuta la depăşirea
acestora.
Carta albă este încununarea unei consultări
la nivel mondial a părţilor interesate, sondaj condus de Alianţa
Mondială a Hepatitei; este un instrument cheie de advocacy pentru comunitatea hepatitei şi ar trebui să fie
utilizat atunci când se discută cu factorii de decizie politică,
atunci când este implicată mass-media
şi atunci când sunt furnizate comunicate sau educaţie medicală.
Carta albă va fi însoţită de un film educaţional scurt care
subliniază barierele globale şi modurile cele mai potrivite prin care
pacienţii le pot depăşi. Videoclipul va fi lansat de Ziua
Mondială a Hepatitei.
CĂUTAREA GLOBALĂ
InTERACTIVĂ PENTRU A GĂSI MILIOANELE LIPSĂ
„Global Quest“pentru a găsi
Milioanele nediagnosticate este o platformă online în care
susţinătorii din întreaga lume îşi pot afişa
activităţile, pentru a găsi milioanele de oameni care
trăiesc fără să ştie cu hepatita virală. Fie
că sunteţi dintre cei cu rol
în creşterea gradului de conştientizare prin intermediul mass-media sociale, sau dintre cei
din unităţi de screening pentru testare sau dintre cei care promovează
politici, sunteţi parte din încercarea de a găsi milioanele care lipsesc.
Din 14 iunie se pot adăuga
activităţile pe hartă interactivă, prin distribuire de imagini de la evenimente,încărcare de
videoclipuri cu activităţi sau încărcare de rezumate despre
modul în care sunt găsite „milioanele care lipsesc”.
„GĂSIŢI MILIOANELE
LIPSĂ”- EVALUAREA RISCULUI DE INFECŢIE
Evaluarea online a
riscului de infecţie este o modalitate utilă de a se angaja publicul
larg şi de a trimite mesajul cheie. La 14 iunie, se lansează o
evaluare de risc personalizată, care permite utilizatorilor
să-şi listeze rezultatele şi care în acelaşi timp îi
încurajează să se testeze. Se recomandă tuturor
susţinătorilor ZMH să utilizeze acest instrument în special în
cadrul activităţilor de social media mai
largi. [1]
HEPATITELE VIRALE la nivel mondial
HEPATITA
VIRALĂ ESTe O PROBLEMĂ DE SĂNĂTATE LA NIVEL MONDIAL
5 INFORMAŢII
cheie despre HEPATITA VIRALĂ
1.
Hepatita B şi C ucide mai mulţi oameni anual decât
HIV/SIDA, malaria şi tuberculoza
2.
Hepatitele B şi C sunt responsabile pentru 2 din 3
decese cauzate de cancerul hepatic
3.
>300 de
milioane de oameni trăiesc fără să ştie cu hepatita
virală
4.
Costul de 20 de
cenţi de vaccin la naştere încă nu este folosit în 48% din
ţările lumii
5.
Eliminarea hepatitei B
şi hepatitei C, ca ameninţări la adresa
sănătăţii publice, până în 2030 ar preveni
aproximativ 36 de milioane de infecţii şi ar salva 10 milioane de
vieţi
Hepatitele
cronice B şi C sunt boli infecţioase care provoacă leziuni grave
hepatice, cancer şi moarte prematură. Mai mult de 300 de milioane de persoane sunt infectate cu
virusul hepatitei B sau cu virusul hepatitei C. Hepatitele B şi C sunt
epidemii
silenţioase, care afectează mai ales copiii şi populaţiile
marginalizate: persoane care injectează droguri, populaţii indigene,
prizonieri, bărbaţi care fac sex cu bărbaţi, migranţi şi persoane cu HIV/SIDA.
La
nivel global, 90% din persoanele care trăiesc cu virusul hepatitei B
şi 80% din cele cu hepatita C nu sunt conştiente că trăiesc
cu boala, având ca rezultat posibilitatea reală de a dezvolta boli
hepatice fatale sau cancer de ficat, la un moment dat în viaţa lor
şi, în unele cazuri, transmiterea în necunoştinţă a infecţiei altor persoane.
Cu disponibilitatea de vaccinuri
şi tratamente eficiente pentru hepatita B şi tratament pentru
hepatita C, eliminarea hepatitei virale este realizabilă,
dar este necesară o mai mare conştientizare şi înţelegere a
bolii şi a riscurilor, astfel cum este şi accesul la diagnostic
şi tratament mai ieftine.
În
2015, hepatita virală a fost inclusă în Obiectivele de dezvoltare
durabilă (SDG) şi a fost ratificată în 2016 prima strategie din
lume pentru eliminarea hepatitei la nivel mondial. Garantarea că nimeni nu
e lăsat în urmă şi că factorii de decizie politică
onorează angajamentul,vor fi esenţiale pentru realizarea
ţintelor de eliminare. [1]
Există cinci
virusuri hepatitice diferite: A, B, C, D
şi E. Mai jos este prezentat modul prin care fiecare dintre virusuri este
transmis, prevenit şi tratat
HEPATITA A
Transmitere: prin ingestie
de alimente sau apă contaminate sau prin contact direct cu persoana
infectată; se poate manifesta epidemic, pe fondul deficienţelor de
igienă personală şi a sanitaţiei precare. La nivel mondial,
se estimează un număr de 1,4 milioane de cazuri noi anual şi,
deşi nu se cronicizează, poate genera pierderi economice
semnificative şi consecinţe sociale în comunităţile
afectate.
Prevenire: există un vaccin pentru a preveni hepatita
A. Tratamentul în termen de câteva săptămâni de la expunerea la virus
poate aduce de asemenea imunitate pe termen scurt. Riscul de expunere poate fi
redus prin igienă şi salubritate şi prin evitarea apei potabile
provenite de la surse nesigure.
Prevenţia
se bazează pe ameliorarea condiţiilor de sanitaţie, pe respectarea
regulilor de igienă personală şi colectivă, precum şi
pe vaccinare. În caz de epidemie, vaccinarea este foarte eficientă când se
aplică precoce, în comunităţi mici, cu acoperire mare în mai
multe grupe de vârstă.
Tratament: nu există un tratament pentru hepatita A.
Hepatita A provoacă doar hepatită acută, astfel organismul este
adesea în măsură să îndepărteze infecţia în câteva
săptămâni. Cu toate acestea, hepatita A poate duce uneori la
complicaţii. [1,4]
HEPATITA B
Transmitere:
hepatita B se transmite prin contact cu sângele sau alte fluide ale corpului
unei persoane infectate; se poate transmite în timpul naşterii de la mamă la
copil, prin schimbul de lame de ras sau periuţe de dinţi, prin sex neprotejat şi prin schimbul de
ace şi seringi în cazul injectării de droguri.
Conform OMS,
există aproximativ 2 miliarde de persoane infectate cu HVB, 240 milioane
cu infecţie cronică iar 780000 mor anual din cauza acestei patologii
(130000 prin hepatită acută şi 650000 prin ciroză sau
cancer hepatic).
Hepatita virală B
este o problemă importantă de sănătate publică şi
prin potenţialul de cronicizare, cu evoluţie spre ciroză
hepatică şi carcinom hepatocelular, transmiterii facile prin
contactul cu sângele sau alte fluide biologice (HVB este de 50-100 de ori mai infecţios
decât HIV în caz de înţepătură accidentală cu ac
contaminat, ceea ce-l transformă într-un permanent pericol profesional
pentru personalul medical), transmiterii perinatale, sexuale şi
creşterii prevalenţei în rândul consumatorilor de droguri.
Prevalenţa
hepatitei virale tip B este mai mare în Africa sub-sahariană, Asia de
Sud-Est, regiunea amazoniană şi sudul Europei estice, cu o rată
a portajului de HVB între 5-20% (la care se poate adăuga şi portajul
de HVD). Transmiterea de la mamă la copil a HVB reprezintă calea de
transmitere principală în zonele cu prevalenţă mare, unde 5–10% din populaţia
adultă are infecţie cronică.
Prevenire: vaccinarea hepatitei B este foarte
eficientă în prevenirea infecţiei. La nevaccinaţi, se
recomandă folosirea de prezervative şi evitarea schimbului de ace sau
obiecte, cum ar fi periuţe de dinţi, aparate de ras sau foarfece de
unghii cu o persoană infectată, pentru a reduce riscurile de
expunere. În caz
de tatuaj sau piercing, se recomandă doar
unităţile cu autorizaţie de
funcţionare. Pentru cei susceptibili de a fi expuşi în viitor,
vaccinarea
este foarte recomandată. Copiii născuţi din mame cu hepatita B
trebuie vaccinaţi în decurs de 12 ore de la naştere, astfel se previne evoluţia infecţiei spre hepatită
cronică B.
Prevenţia se
bazează pe vaccinare şi implementarea strategiilor de
siguranţă a tratamentului parenteral, transfuziilor de sânge şi
conduitei sexuale.
Tratament: deşi nu există în prezent nici un
tratament eficient pentru hepatita B, sunt disponibile medicamente cum ar fi
interferon alfa şi peginterferon, dar şi o varietate de medicamente
antivirale. Aceste medicamente pot încetini replicarea virusului. Cel mai
important, ele reduc foarte mult riscul complicaţii - ciroza hepatică
şi cancerul hepatic.[1,6]
HEPATITA D
Transmitere:
hepatita D se transmite prin contact cu sânge infectat. Virusul hepatitic D este un virus defectiv care necesită
prezenţa HVB pentru realizarea infecţiei şi asigurarea
replicării. Astfel, poate fi găsit doar la persoanele infectate cu
HVB, prin coinfecţie sau suprainfecţie.
Prevenire:
hepatita D apare numai la persoanele care sunt deja infectate cu virusul
hepatitei B. Oamenii care nu sunt infectaţi cu virusul hepatitei B, pot
preveni infecţia cu virusul hepatitei D, prin vaccinarea împotriva
hepatitei B, prin evitarea schimbului de ace şi alte elemente, cum ar fi periuţe de
dinţi, aparate de ras sau foarfece de unghii, cu o persoană
infectată. În caz de tatuaj sau piercing, se recomandă doar
unităţile cu autorizaţie de funcţionare. Vaccinarea este
strategia cea mai eficientă pentru prevenirea infecţiei cu virusul
hepatitic B.
Tratament: Tratamentul pentru
hepatita D constă din interferon, dar nu este foarte eficient. [1,6]
HEPATITA C
Transmitere:
hepatita C se transmite prin contact sânge-la-sânge. Cele mai frecvente moduri
de infecţie includ practici nesigure de injectare, sterilizarea
necorespunzătoare a echipamentelor medicale şi prin sânge şi
produse din sânge netestate. Aceasta poate fi transmisă şi prin
intermediul unor practici sexuale,iar riscul creşte prin prezenţa
altor infecţii cu transmitere sexuală.
Conform OMS, la nivel
mondial există aproximativ 130-150 de milioane de persoane infectate
cronic cu HVC, din care aproximativ 500.000 mor anual prin consecinţe ale
acestei patologii. Se transmite parenteral prin transfuzii de sânge sau produse
de sânge, instrumentar medical inadecvat sterilizat, consum de droguri
injectabile (fără asigurarea seringilor şi acelor de unică
folosinţă) şi mai rar, prin transmitere sexuală şi
verticală. HVC se transmite de 10 ori mai uşor decât HIV şi
poate supravieţui la temperatura camerei, pe diverse suprafeţe din
mediul înconjurător, cel puţin 16 ore.
Deşi distribuţia geografică este
universală, cele mai afectate regiuni sunt în Africa de Nord Vest şi
Asia Centrală şi de Est, unde majoritatea infecţiilor sunt
cauzate de tratamente injectabile şi proceduri medicale nesigure. Infecţiile cu HVC
legate de consumul de droguri injectabile apar în toate regiunile lumii, cu
aproape 67% din consumatori infectaţi cu virusul hepatitei C.
Prevenire: în prezent, nu există nici o vaccinare
pentru hepatita C. Pentru a reduce riscul de expunere este necesar să se
evite schimbul de ace şi alte elemente, cum ar fi periuţe de
dinţi, aparate de ras sau foarfece de unghii cu o persoană
infectată. În caz de tatuaj sau piercing, se recomandă doar
unităţile cu autorizaţie de funcţionare.
În lipsa unui vaccin antiHVC, prevenţia este nespecifică prin
reducerea expunerii, screening-ul
donatorilor de sânge şi organe, creşterea siguranţei produselor
transfuzabile, decontaminarea/sterilizarea adecvată în mediul de spital,
asigurarea seringilor/acelor de unică folosinţă, utilizarea
obiectelor de igienă personală strict individualizate, conduită
sexuală protejată.
Tratament: Tratamentul poate vindeca infecţia cu
virusul hepatitei C. Până de curând, tratamentul reprezenta o
combinaţie de interferon, în general pegilat, interferon de durată
lungă şi ribavirină dar există o utilizare tot mai mare de
medicamente antivirale care acţionează direct (AAD). Persoanele cu
diferite genotipuri de hepatita C răspund diferit la tratament, unele cu mai mult succes decât
altele, dar diferenţele dintre genotipuri dispar deoarece ratele de
vindecare cu noile medicamente se apropie de 100%.
Strategiile
integrate de prevenire a hepatitelor B şi C trebuie să includă
asigurarea de produse de sânge sigure, practici sigure de injectare, servicii
de reducere a consecinţelor negative pentru consumatorii de droguri
injectabile şi promovarea de comportamente sexuale fără riscuri.
[1,7]
HEPATITA E
Transmitere: ca
şi hepatita A, hepatita E se transmite prin consumul de
alimente contaminate sau apă potabilă contaminată. Focarele apar
în cazul în care există o lipsă de apă potabilă şi
canalizare.
Transmisă
preponderent pe cale digestivă (în special prin apă
contaminată), are o răspândire universală, cu prevalenţe
mai ridicate în Asia de Sud şi Est, unde se concentrează peste 60%
din cazuri şi peste 65% din decesele imputabile HEV. În Egipt, 50% din
populaţia de >5 ani este pozitivă serologic pentru HVE.
Această
hepatită este autolimitată de obicei, dar poate determina forme
fulminante, soldate cu deces, în special la gravide. Conform OMS, în fiecare an
apar 20 milioane de infecţii cu virusul hepatitic E, peste 3 milioane de
cazuri de hepatită E şi 56600 de decese. Mortalitatea în
populaţia generală variază între 0,5% şi 4%, dar poate
ajunge la 20% în rândul gravidelor.
Prevenire: în prezent, există un vaccin pentru a
preveni hepatita E, dar nu este disponibil pe scară largă. Reducerea
riscului de expunere la virusul hepatitei E se bazează
pe menţinerea potabilităţii apei, a condiţiilor corecte de
sanitaţie, pe respectarea regulilor de igienă personală şi
pe evitarea consumului de peşte insuficient prelucrat termic, a fructelor
şi legumelor necurăţate de coajă, în special în
ţările endemice.
Tratament: nu există nici un
tratament pentru hepatita E, frecvent recuperarea se produce de la sine. Se
poate, totuşi, să fie fatală în unele cazuri. [1,5]
EXAMINARE PREVENTIVĂ, DIAGNOSTIC, TRATAMENTUL HEPATITEI
B ȘI C
Virusul hepatitei B (VHB) se
transmite între oameni prin contact cu sânge sau alte fluide ale corpului,
inclusiv sperma şi lichidul
vaginal al unei persoane infectate; este foarte puţin probabil ca acesta
să poate fi contractat prin sărut sau prin schimb de tacâmuri.
Virusul hepatitei C (VHC) se transmite prin contactul direct cu sângele
infectat.
PREVENIRE
Cele mai frecvente
căi de transmitere pentru virusurile hepatitelor
B sau C sunt următoarele:
·
Transfuziile
de sânge şi produse din sânge, fără testarea prealabila a
sângelui utilizat
·
Intervenţiile
medicale sau dentare, fără sterilizarea adecvată a
echipamentului
·
De
la mamă la copil în timpul naşterii
(frecvente în hepatita B, mai puţin frecvente în hepatita C)
·
Tratament
injectabil necorespunzător în unităţile de asistenţă
medicală
·
Schimbul de echipamente pentru
injectarea/prizarea drogurilor
·
Schimbul de aparate de ras,
periuţe de dinţi sau alte articole de uz casnic
·
Tatuaj şi piercing,
dacă se face cu echipamente nesterilizate
În cazul hepatitei B, infecţia se poate produce şi
prin sex neprotejat
cu o persoană infectată.
Vaccinarea este cel mai bun mod de a preveni infecţia cu virusul hepatitei
B. Mai mult de un miliard de doze de vaccin hepatitic B, au fost folosite de la
începutul anilor 1980 şi s-a dovedit a fi eficient în aproximativ 95% din
cazuri. Nu există în prezent nici un vaccin pentru hepatita C.
DIAGNOSTIC
Pentru diagnosticul hepatitei
B din sânge trebuie verificat antigenul de suprafaţă al hepatitei B
(HBsAg). Antigenul HBs este o parte a virusului şi va apărea, de
obicei, în sânge de la şase până la douăsprezece
săptămâni după infectare. În cazul în care testul este pozitiv, diagnosticul
este de hepatită B.
În acest caz, medicul
recomandă teste suplimentare pentru a verifica dacă infecţia
hepatitei B este nouă sau veche şi dacă este nevoie sau nu de
tratament. După infecţia naturală sau după vaccinarea împotriva
hepatitei B, se dezvoltă anticorpi la virusul hepatitei B (anti-HBs),
pentru a distruge virusul. Prezenţa anti-HBs înseamnă protecţie
împotriva infecţiei viitoare cu virusul hepatitei B.
Pentru hepatita C,
medicul verifică mai întâi pentru anticorpii hepatitei C (anti-HCV), care
apar în sânge la şapte până la nouă săptămâni
după infectare. În cazul în care sistemul imunitar
este slăbit, poate dura mai mult pentru ca organismul să
producă anticorpi sau se poate să nu producă deloc.
În cazul în care primul
test este pozitiv, medicul va recomanda testarea pentru virusul in sine
(hepatita C ARN). În cazul în care testul este pozitiv, diagnosticul este de
hepatită C.
TRATAMENTUL HEPATITEI B
Hepatita acută B: nu este de obicei
necesar de a trata o infecţie nouă în primele şase luni.
Nouă din zece noi infecţii la adulţi se vindecă pe cont
propriu, cu sau fără tratament. În acest stadiu incipient al bolii,
tratamentul face o diferenţă foarte mică în şansele de
vindecare. Medicamentele antivirale pot fi necesare şi utile în cazuri
rare, în care infecţia acută cauzează inflamaţia
agresivă a ficatului.
Hepatita cronică
(de lungă durată) de tip B: Unii oameni au nevoie de tratament, în timp ce
alţii trebuie să aştepte. Tratamentul de obicei nu vindecă
de hepatita B, dar poate transforma o infecţie cu virus hepatitic B
„agresiv“într-o infecţie uşoară si poate opri deteriorarea
ficatului. În cazul în care infecţia este considerată
uşoară, e mai bine să se monitorizeze şi să se aştepte
până mai târziu pentru tratament. Se poate trata cu interferon alfa
pegilat sau cu pastile numite analogi nucleozidici sau nucleotidici. Interferon
alfa pegilat stimulează sistemul imunitar împotriva virusului. Acest
tratament poate avea efecte secundare, cum ar fi oboseala, simptome asemănătoare
gripei, depresie, etc. Tratamentul se continuă timp de 24 până la 48
săptămâni; de exemplu, la pacienţii cu genotip A, AgHBe pozitiv,
cu creşteri ale enzimelor hepatice, dar fără ciroză, se
poate reduce cu succes infecţia virală la o stare mai blândă.
Analogii nucleozidici
şi nucleotidici opresc replicarea virusului. Pastilele au foarte
puţine efecte secundare, şi chiar şi pacienţii cu
ciroză le pot lua. Cu toate acestea, pacienţii trebuie să ia
pastile în fiecare zi, timp de mai mulţi ani şi, uneori, o
viaţă întreagă. În cazul în care virusul devine rezistent la un
singur tip de pastilă, s-ar putea să nu mai funcţioneze, şi
va trebui să fie adăugat la tratament un alt medicament diferit
pentru a ţine virusul sub control. Medicul trebuie să monitorizeze
încărcătura virală (ADN-ul hepatitei B), pentru a se asigura
că tratamentul funcţionează.
Organizaţia
Mondială a Sănătăţii a lansat liniile
directoare pentru prevenirea, îngrijirea şi
tratamentul persoanelor cu infecţie cronică hepatită B, care
să stabilească cine ar trebui să fie tratat şi cu ce
medicamente. Deoarece liniile directoare au ca scop unităţile cu
resurse limitate, acestea nu includ interferonul, mai complicat de gestionat
decât medicamentele analogice nucleozidice şi nucleotidice.
TRATAMENTUL HEPATITEI C
S-a realizat o cantitate mare de medicamente pentru hepatita
C,cu multe medicamente noi lansate în ultimii doi ani. În timp ce tratamentul
hepatitei C care constă din ribavirină şi interferon în forma
pegilată, stimulează sistemul imunitar al organismului, cele mai
multe dintre noile medicamente atacă virusul in sine. Ele vizează în
primul rând una din cele trei părţi distincte ale virusului numite
proteaza, polimeraza şi zona NS5A şi, prin urmare, sunt cunoscute
drept inhibitori de protează, inhibitori ai polimerazei şi inhibitori
NS5A; acestea sunt cunoscute ca antivirale directe, ele sunt acum folosite tot
mai mult în combinaţie unele cu altele şi fără interferon.
Acestea permit cursuri de tratament mult mai scurte, 12 săptămâni sau
mai puţin, cu mai puţine efecte adverse.
Scopul tratamentului pentru hepatita C este
de a atinge un răspuns virologic susţinut (RVS), ceea ce
înseamnă că virusul nu este detectabil în sânge 24 de
săptămâni, acum mai frecvent 12 săptămâni după oprirea
tratamentului. Acest răspuns este echivalentul unei vindecări, deoarece virusul nu revine, cu excepţia persoanelor recent
infectate.
În timp ce genotipul
Unul dintre cele mai
interesante aspecte ale noilor medicamente este faptul că, în absenţa
interferonului, ele par a fi suficient de sigure la pacienţii cu
ciroză decompensată, oferind şansa de vindecare şi o îmbunătăţire
a stării de sănătate.
Noile medicamente sunt
scumpe în lumea dezvoltată şi acest lucru limitează utilizarea
lor în unele ţări. Multe guverne sunt în prezent în negocieri cu
producătorii pentru a asigura preţuri mai mici. În lumea în curs de dezvoltare,
unii producători au anunţat deja „programe de acces“; aceste programe
implică preţuri semnificativ mai mici şi acorduri de
licenţiere cu producătorii de medicamente generice. În afară de
negocierile asupra preţurilor, accesul la medicamente este încetinit de
timpul necesar pentru licenţe şi/sau înregistrare.
Organizaţia
Mondială a Sănătăţii a lansat liniile
directoare
pentru screeningul, îngrijirea şi tratamentul
persoanelor cu hepatită C, care au stabilit cine ar trebui să fie
tratat şi cu ce medicamente. Acest lucru va fi actualizat în mod regulat,
pe măsura ce devin disponibile medicamente noi.
Exemple de AAD
disponibile în prezent în unele ţări sunt:
Inhibitori de proteaze
(numele se termină în -previr)
·
Prima generaţie: Boceprevirul;
telaprevir
·
A
doua generaţie (mai bună şi cu mai puţine efecte
secundare): Asunaprevir; Paritaprevir;
Simeprevir
Inhibitori de polimeraze
(numele se termină în -buvir): Dasabuvir; sofosbuvir
Inhibitori de NS5A
(numele se termină în -asvir): Daclatasvir; Ledipasvir; Ombitasvir
Combinaţii
comercializate de un singur producător: Harvoni - sofosbuvir şi Ledipasvir; '3D' - Paritaprevir,
Dasabuvir şi Ombitasvir [1]
STRATEGIA GLOBALĂ
DIN SECTORUL DE SĂNĂTATE, 2016–2021, CU ŢINTA DE ELIMINARE A
HEPATITELOR VIRALE
Strategia
mondială se adresează celor cinci virusuri hepatitice (A, B, C, D
şi E), cu atenţie particulară pentru hepatitele B şi C,
care reprezintă o povară pentru sănătatea publică.
Cele
cinci virusuri hepatitice sunt foarte diferite, cu moduri diferite de
transmitere, care afectează diferite populaţii şi care duc la
consecinţe diferite în starea de sănătate.
Hepatitele virale A şi E sunt
infecţii cu transmitere prin aliment şi apă, care pot duce la
izbucniri epidemice în comunităţi cu apă nesigură şi
sanitaţie deficitară. Nu duc la infecţie cronică sau
boală cronică hepatică şi nu există tratament
specific. Prevenirea se face prin îmbunătăţirea condiţiilor
sanitare, măsuri de siguranţa a alimentului şi prin vaccinare.
Hepatitele virale B şi C sunt
infecţii cu transmitere prin sânge, cu procente mari de transmitere în
etapele timpurii ale vieţii, prin injecţii nesigure şi proceduri
medicale, mai rar prin contact sexual. [1,3]
Eliminarea hepatitelor virale,care
reprezintă o ameninţare la sănătatea publică, se poate
realiza prin intermediul instrumentelor şi abordărilor actuale.
Există oportunităţi pentru creşterea şi răspândirea
globală a soluţiei la această problemă (atingerea
ţintelor de reducere cu 90 % a infecţiilor noi şi de reducere cu
65% a deceselor), prin investiţii în 5 arii majore de intervenţie:
01/ Vaccinuri
Sunt
disponibile vaccinuri eficiente pentru prevenirea hepatitelor virale A, B
şi E, iar multe ţări implementează programe de vaccinare a
copiilor împotriva HVB;
02/ Prevenirea
transmiterii virusului hepatitic B de la mamă-la-copil
Vaccinarea
oportună cu prima doză la naştere este o intervenţie cheie
pentru prevenirea transmiterii la naştere a virusului B de la
mamă-la-copil;
03/ Siguranţa
injecţiilor, produselor de sânge şi siguranţa chirurgicală
Transmiterea
hepatitelor virale B şi C în unităţile de asistenţă
medicală poate fi stopată prin aplicarea riguroasă a
Precauţiilor Universale pentru toate intervenţiile medicale invazive,
prin promovarea de măsuri pentru siguranţa injecţiilor şi
securizarea aprovizionării cu produse de sânge.
04/ Servicii de reducere
a riscurilor pentru persoane care îşi injectează droguri
Asigurarea
accesului la echipament de injectare steril şi tratamentul eficient al
dependenţei de drog pot preveni şi controla transmiterea hepatitelor
virale B şi C, ca parte a unui pachet de intervenţii integrate pentru
prevenirea, tratamentul şi îngrijirea HIV, hepatite virale şi alte
infecţii transmise prin sânge, în rândul persoanelor care îşi
injectează droguri.
05/ Servicii
de diagnostic şi tratament
Medicamente noi, cu administrare orală, bine
tolerate şi regimuri de tratament pentru pacienţii cu infecţie
cronică HVC, pot duce la rate de vindecare mai mari de 90%. Există
tratament eficient şi pentru pacienţii cu infecţii cronice HVB,
de obicei este vorba despre un tratament pe viaţă. Pentru un impact
mai mare, intervenţiile eficiente trebuie combinate şi adaptate
unităţii de îngrijire, locului şi grupurilor specifice de
populaţie. De exemplu, pentru epidemia de HVB, în anumite ţări
cu prevalenţă mare a infecţiei, se pot obţine beneficii
pentru sănătatea publică dacă eforturile se canalizează
pe reducerea deceselor prin prevenirea infecţiei la copii, cu ajutorul
vaccinării nou-născuţilor şi copiilor, dar şi prin
tratamentul pacienţilor cu infecţii cronice.[8]
Datele
noi ale OMS din 28 ţări – ceea ce reprezintă aproximativ 70% din
povara globală a hepatitei – arată că eforturile de eliminare a
hepatitei sunt tot mai energice. Publicate cu ocazia ZMH 2017, datele
arată că aproape toate cele 28 ţări au creat comitete
naţionale la nivel înalt pentru eliminarea hepatitei (cu planuri de
acţiune şi obiective) şi că mai mult de jumătate
dintre acestea au alocat fonduri dedicate pentru hepatită. De ZMH, OMS
solicită ţărilor să continue să transforme
angajamentele în mai multe servicii pentru eliminarea hepatitei. OMS a
adăugat un nou tratament generic pentru creşterea accesului la
terapie, şi promovează prevenţia prin siguranţa
injecţiilor,factor cheie în reducerea
transmiterii hepatitei B şi C.
De la angajament la Acţiune
„Este încurajator
să vedem ţări care transformă promisiunea de eliminare a hepatitei în acţiune”, a afirmat Dr Tedros
Adhanom Ghebreyesus, Directorul General al OMS. „Identificarea
intervenţiilor cu impact mare reprezintă pasul cheie spre eliminarea
acestei boli devastatoare. Multe ţări au reuşit să
îmbunătăţească vaccinarea pentru hepatita B. Acum e nevoie
să insistăm pentru creşterea accesului la diagnostic şi tratament”.
Ziua Mondială a
Hepatitei din 2017 s-a celebrat sub tema „Eliminarea Hepatitei”, pentru a
mobiliza acţiuni intense în cadrul Obiectivelor de Dezvoltare
Durabilă 2030 (SDG).
Datele noi ale OMS
arată că mai mult de 86% din ţări au stabilit obiective
naţionale de eliminare a hepatitei şi că mai mult de 70% au
iniţiat planuri naţionale pentru hepatită, în scopul de a
asigura accesul la prevenire efectivă, diagnostic, tratament şi
servicii de îngrijire. Mai mult, aproape jumătate din ţările
studiate ţintesc eliminarea prin furnizarea accesului universal la
tratamentul pentru hepatită. Dar OMS consideră că progresul
trebuie accelerat – „este inacceptabil că cel mult una din zece persoane
care trăiesc cu hepatita ştie că este infectată şi
poate accesa tratamentul”, a spus Dr. Gottfried Hirnschall,
Director al Departamentului HIV şi al Programului Global Hepatita; „pentru
ca
eliminarea hepatitei să devină o realitate, ţările trebuie
să accelereze eforturile şi să crească investiţiile în
sănătate. Nu există motive plauzibile pentru ca atâtea milioane
de persoane să nu fie testate pentru hepatită şi să nu
poată accesa tratamentul de care au nevoie.”
Creşterea accesului la tratamentul pentru Hepatita C
Hepatita C poate fi
tratată complet, în decurs de trei luni,cu antivirale cu acţiune
directă (AAD). Totuşi, în anul 2015, doar 7% din cele 71 milioane
persoane cu hepatită cronică C au avut acces la tratament.
OMS insistă să
se garanteze că medicamentele AAD sunt accesibile celor care au nevoie de
tratament. Preţurile au scăzut mult în unele
ţări slab şi mediu dezvoltate, cu o povară
mare a bolii,prin introducerea versiunilor
generice ale acestor medicamente. Lista medicamentelor AAD disponibile pentru
tratarea hepatitei C este în creştere.
OMS a precalificat prima versiune a unuia din aceste
medicamente generice: sofosbuvir. Preţul mediu al tratamentului de trei
luni cu acest generic este de 260$-280$, o mică parte din costul iniţial din 2013. Precalificarea OMS
garantează calitatea, siguranţa şi eficienţa unui produs,
ceea ce înseamnă că acest produs poate fi achiziţionat de
Naţiunile Unite şi agenţii precum UNITAID, care include în
prezent medicamente pentru persoane cu HIV.
Tratamentul Hepatitei B
Cu morbiditate si
mortalitate globală ridicate, există interes şi pentru
dezvoltarea de terapii noi pentru infecţia cronică cu virusul
hepatitei B. Cel mai eficient tratament din prezent, tenofovir (care nu este
curativ şi care e pe viaţă), este disponibil la preţul de
48$ pe an în multe ţări slab şi mediu dezvoltate. Există
şi nevoia urgentă de creştere a accesului la testarea pentru
hepatita B.
Îmbunătăţirea
siguranţei injecţiilor şi prevenirea infecţiei pentru
reducerea numărului de cazuri noi de hepatită B şi C - utilizarea
în unităţile de asistenţă medicală a echipamentelor
injectabile contaminate explică numărul mare de infecţii noi HCV
şi HBV, ceea ce face din siguranţa injecţiilor o strategie
mondială importantă. Sunt incluse şi prevenirea transmiterii
prin proceduri invazive cum sunt tratamentul chirurgical si tratamentul dentar; creşterea ratelor de vaccinare în hepatita B
şi dezvoltarea programelor de reducere a riscului pentru persoane care
folosesc droguri injectabile.
OMS a lansat o gamă
de instrumente educaţionale şi de comunicare pentru campania de
îmbunătăţire a siguranţei
injecţiilor „Get the Point-Make
smart injection choices”, cu scopul de prevenire în unităţile
de asistenţă medicală a hepatitei şi a altor infecţii transmise prin
sânge.
Summitul Mondial pentru
Hepatită
World Hepatitis Summit 2017, 1–3 noiembrie in São Paulo,
Brazilia, cel mai mare eveniment global care a pus hepatita virală pe primul loc;
organizat de OMS, Alianţa Mondială pentru Hepatită(WHA) şi Guvernul Braziliei, tema Summitului a fost
„Implementarea strategiei
Globale din sectorul de sănătate referitoare la hepatita virală:
spre eliminarea hepatitei ca o ameninţare de
sănătate publică”.
Hepatita C: tratamentele curative simplificate
13 aprilie 2018, Paris –
Accesul la tratamentul curativ al hepatitei C este în creştere, pe
măsură ce sunt disponibile tratamente mai ieftine pentru salvarea de
vieţi. Conform unui raport OMS, aproape 1,5 milioane de
persoane au început în anul 2016 un tratament cu antivirale cu acţiune
directă (AAD), comparativ cu 1 milion în anul 2015. Ţările care
au raportat progres: Egipt, Pakistan, Australia, Brazilia, China, Franţa,
Georgia, Mongolia, Maroc, Rwanda şi Spania.În ciuda progresului,
numărul total de persoane care au primit tratament pentru HCV este de doar 3 milioane, din totalul de 71 milioane de
persoane cu HCV.
Simplificarea
majoră şi administrarea tratamentului HCV sunt acum posibile; sunt
disponibile tratamente noi foarte eficiente, care pot vindeca toate cele 6
subtipuri de HCV cu o rată de succes de mai mult de 90%.Administrarea
tratamentului poate fi simplificată cu o-pilulă-pe-zi,fără
a fi nevoie de genotipare; utilizarea acestor regimuri de tratament
pan-genotipic uşurează efortul ţărilor în gestionarea
achiziţiei şi a rezervei de antivirale cu acţiune directă.
Dovezile ştiinţifice
recente sugerează că toate persoanele cu vârsta peste 12 ani
diagnosticate cu HCV cronică (cu excepţia gravidelor) trebuie să
primească tratament. “Începerea tratamentului
curativ mai devreme la toate persoanele cu hepatită C, indiferent de stadiul bolii,poate fi foarte benefică. Aceasta
înseamnă că pacienţii vor fi trataţi rapid şi se va
reduce semnificativ riscul de cancer hepatic şi de alte boli.”, a spus Dr Marc Bulterys, Coordonatorul Programului
Global pentru Hepatită.
În fiecare an,pe plan mondial sunt în jur
de 400000 decese prin ciroză şi cancer hepatic, cauzate de
infecţii HCV netratate. Tratamentul poate duce la reduceri cu cel
puţin 87% a deceselor de cauze hepatice şi cu 80% a riscului de
cancer hepatic determinat de HCV. Tratamentul poate scădea şi
comorbidităţile frecvente la cei cu HCV, cum sunt depresia, diabetul
şi bolile renale cronice. Majoritatea-estimativ 62%-din persoanele
care au nevoie de tratament HCV trăiesc în ţările
slab şi mediu-dezvoltate, care
au licenţe pentru AAD şi care pot procura medicamente generice
ieftine. [2]
HEPATITELE VIRALE la nivel european
Hepatita virală A (HVA)
În
anul 2015, 30 de ţări UE/SEE au raportat la TESSy (The European
Surveillance System - sistem pentru colectarea, analiza şi diseminarea datelor
despre bolile transmisibile) un număr de 12527 cazuri confirmate (41% din
România şi 9% din Bulgaria). Cazurile au apărut la toate grupele de
vârstă, majoritatea la grupele de vârstă 5-14 ani (39%) şi 25-44
ani (19%). Cazurile la bărbaţi au fost mai frecvente decât la femei,
mai ales la grupele de vârstă 15-24 şi 25-44 ani (raportul
bărbaţi /femei de 1.3 şi respectiv de 1.2). Majoritatea (91%)
infecţiilor raportate au fost cele cu transmitere domestică. Pentru
cazurile asociate călătoriilor, cele mai frecvente destinaţii au
fost Siria, Maroc şi Turcia.
În
cadrul UE/SEE, seroprevalenţa Hepatitei A prezintă un grad înalt de
variabilitate temporală şi spaţială. Există un trend general descrescător în timp,
în majoritatea ţărilor, şi se observă un model geografic de
creştere a seroprevalenţei dinspre nordul spre centrul, sudul şi
estul UE/SEE.
În perioada februarie-decembrie 2016, cinci
ţări UE au raportat focare sau
cazuri sporadice; alte trei ţări, Spania, Italia şi Germania, au
raportat creşteri regionale a hepatitei tip A la homosexuali sau în
populaţii adulte de sex masculin. Nu a fost implicată transmiterea
prin alimente, care ar fi dus la un număr mai mare de cazuri în
populaţia generală. Pentru aceste îmbolnăviri, ipoteza
probabilă este de transmitere homosexuală. [9]
De la actualizarea din 22 decembrie
22 ţări
UE/SEE (Austria, Belgia, Croaţia, Cehia, Danemarca, Estonia, Finlanda,
Franţa, Germania, Grecia, Irlanda, Italia, Letonia, Luxembourg, Malta,
Olanda, Norvegia, Portugalia, Slovenia, Spania, Suedia şi Anglia) au
raportat 320 cazuri noi confirmate; acestea sunt rezidenţi UE/SEE cu
confirmare de laborator de virus hepatitic (HAV) genotip IA.
Din ianuarie 2017 până în februarie 2018, 26
ţări (cele 22 menţionate mai sus, plus Ungaria, Islanda,
Lituania şi Polonia) au raportat 21230 cazuri confirmate cu laboratorul,
cu raport pe sexe M/F de 3,3. Cele 20089 cazuri de hepatită A raportate de 26
ţări în perioada ianuarie-decembrie 2017 reprezintă o
creştere de aproape 4 ori comparativ cu media celor 5648 cazuri raportate
pentru aceeaşi perioadă între 2012 şi 2015. Din acestea, pentru
20067 cazuri există informaţii despre sexul pacientului: 15591
bărbaţi şi 4476 femei. Comparativ cu numărul mediu de
cazuri de hepatită A raportate în anii din perioada 2012-2015,
numărul de cazuri la bărbaţi a crescut cu 413% şi
numărul de cazuri la femei a crescut cu 70%.[10]
În 2 mai 2018, Danemarca
a raportat un focar de infecţie cu 6 cazuri confirmate de HAV genotip 1A;
Olanda, Germania şi Irlanda au raportat cazuri indigene sau cu istoric de
călătorie în Maroc.[11]
În regiunea OMS Europa, se estimează că există 14 milioane
de adulţi infectaţi cronic cu HVB, 9 milioane infectaţi cronic
cu HVC, prevalenţele fiind de 2-3 ori mai mari în ţările
neincluse în UE. Se estimează că un adult din 50 este infectat cu
virusul hepatitic B sau are infecţie cronică cu HVC.[12]
Hepatita virală B (HVB)
Din datele furnizate în 4 noiembrie
2016 de TESSy, reiese că:
În anul 2015, 30 state membre UE/SEE
au raportat 24573 cazuri de infecţii cu virusul hepatitic B, cu rata
crudă de incidenţă de 4.7 cazuri la 100 000 locuitori. Din
aceste cazuri, s-au raportat 10,2% ca fiind acute, 63,5% cronice, 19,4%
necunoscute, iar 6,9% nu pot fi clasificate.
Cel mai afectat grup de vârstă,
atât pentru infecţiile acute cât şi pentru infecţiile cronice a
fost 25-34 ani, cu 32,0% din cazuri; raportul bărbaţi-femei a fost de
1,6 la 1.
Continuă tendinţa
descendentă în rata de cazuri acute, în acord cu trendurile globale, ceea ce reflectă impactul programelor
naţionale de vaccinare. În contrast, rata cazurilor cronice nou
diagnosticate continuă să crească în timp, această
creştere este cel mai probabil legată de schimbări în practicile
locale de testare şi raportare.
Datele despre transmitere au fost
complete pentru 9,6% din cazuri. În cadrul cazurilor acute cu informaţie
completă, cel mai frecvent raportată a fost transmiterea
heterosexuală (31,1%), urmată de transmiterea nosocomială (16,3%),
transmiterea în rândul bărbaţilor care întreţin relaţii
homosexuale (11,6%) şi transmiterea prin consum injectabil de droguri
(11,3%). Transmiterea de la mamă-la-copil a fost cel mai frecvent
raportată (65,3%) pentru cazurile cronice.
Pentru continuarea trendului descendent în transmitere,
trebuie menţinute Programele de prevenire şi control. Aceste programe
necesită actualizare, dacă ţările europene urmăresc
eliminarea hepatitelor B. Datele de supraveghere sunt importante în monitorizarea
situaţiei epidemiologice şi este nevoie de
îmbunătăţirea calităţii datelor.[13,14]
Hepatita virală C (HVC)
Din datele furnizate de TESSy, reiese
că: în anul 2015, 28 state membre UE/SEE au raportat 34651 cazuri de
hepatită C, cu rata crudă de incidenţă de 8,6 cazuri la 100
000 locuitori (o scădere uşoară de 4,0% faţă de anul
precedent). Din aceste cazuri, s-au raportat 1,0% ca acute, 12,7% cazuri
cronice, 69,5% ca „necunoscute” şi 16,8% cazuri neclasificate.
Ratele de incidenţă variază de la 0,1 cazuri la 100000 în Grecia
la 79,1 cazuri la 100000 în
Letonia. Regatul Unit a raportat 39,2% din toate cazurile raportate. Austria şi Germania au înregistrat reduceri în rata infecţiei HVC, între 2014 şi 2015 (de la 23,2 cazuri la 100000 la 18,6
cazuri la 100000 în Austria; de la 7,2 cazuri per 100000 la 5,9 cazuri per
100000 în Germania).
Nu au raportat date: Franţa, Liechtenstein
şi Spania.
Hepatita C este mai frecvent
raportată la bărbaţi decât la femei, raportul
bărbaţi-femei a fost de 1,9 la 1. Din toate cazurile de hepatite C
raportate în 2015, 50,8% au fost cu vârste între 25 şi 44 ani, iar 6,9%
din cazuri au fost cu vârste sub 25 ani.
Doar 14,4% din cazuri includ date
despre modul de transmitere, şi dintre acestea, cel mai frecvent raportat
a fost consumul injectabil de droguri (75,3%).
În perioada 2006-2015, numărul
total de cazuri diagnosticate şi raportate de statele membre UE/SEE a
crescut cu 26,1%. Rata de incidenţă a fluctuat între 7,3 şi 9,4
la 100000 locuitori, cu o creştere constantă intre 2010 şi 2014.
Interpretarea datelor de hepatită
C rămâne problematică, cu diferenţe în sistemele de supraveghere
şi dificultăţi în definirea cazurilor raportate ca acute sau
cronice. În cazul hepatitei C, o boală asimptomatică până în
stadiile tardive, supravegherea bazată pe datele de notificare este
plină de provocări, cu informaţii care reflectă mai mult
practicile de testare decât debutul real al bolii.[15]
Potrivit
estimărilor ECDC, prevalenţa hepatitei B în Uniunea Europeană
şi Spaţiul Economic European (UE/SEE) este în jur de 0,9% şi de 1,1%
pentru hepatita C (HCV).
Comisarul European
pentru Health and Food Safety,
Vytenis Andriukaitis a subliniat importanţa creşterii testării
care să ducă la rate mai mari de depistare: ''Sunt necesare eforturi
mai mari pentru a reduce atât suferinţa, cât şi costurile pe care le
generează hepatita în Europa. Comisia se angajează să sprijine
Statele Membre să atingă ODD de stopare HIV/AIDS şi
tuberculoză şi de reducere a hepatitei până în 2030.Împreună,
vom îmbunătăţi programele de prevenire şi testare, în special
la cei vulnerabili, pentru reducerea inechităţilor în
sănătate. Pentru a pune în practică eliminarea hepatitei,
trebuie să combinăm instrumentele medicale cu cele sociale şi
să colaborăm pentru politici comune de sănătate, sociale
şi de educaţie.'' În 2015, ţările UE/SEE au raportat
aproape 60000 cazuri noi depistate cu aceste două infecţii – cu 24573
cazuri de HBV şi 34651 cazuri de HCV. Pentru hepatita C, aceasta
constituie o creştere cu 4% comparativ cu 2014 şi urmează
trendul general european de creştere cu 26% a cazurilor diagnosticate
şi raportate între 2006 şi 2015.Această creştere
generală nu se aplică tuturor ţărilor europene.
Un studiu recent ECDC
arată variaţii mari între ţări, iar proporţia
infecţiilor nediagnosticate variază între 45-85% pentru HBV şi
între 20-89% pentru HCV, subliniind lacunele în programele de testare
naţionale.“Sunt disponibile medicamente foarte eficiente pentru
tratamentul persoanelor infectate cu hepatită B şi C, dar blocajul
principal observat în Europa este starea actuală a depistării
cazului: prea multe infecţii cu hepatită virală rămân
nediagnosticate”, a spus Andrea Ammon, Directorul ECDC.
“Un studiu ECDC
arată că mai puţin de jumătate din ţările UE/SEE
au ghiduri dedicate pentru testarea HBV sau HCVşi chiar mai puţine
ţări pot furniza informaţii despre populaţia infectată
nediagnosticată”, a continuat Ammon.“Este nevoie ca ţările
să îmbunătăţească calitatea şi acoperirea datelor
de supraveghere, mai ales cele referitoare la calea de transmitere.
ECDC lucrează în
prezent la un ghid bazat pe dovezi, cu recomandări de testare, pentru a
sprijini ţările în încercarea de atingere a ţintei de eliminare
până în
HEPATITELE VIRALE la
nivel naţional
Hepatita virală tip A
Conform Centrului Naţional de Supraveghere
şi Control al Bolilor Transmisibile, în anul 2016,
s-au
înregistrat 3212 cazuri de hepatită virală A, cu incidenţa la nivel naţional de 16,3%000 locuitori,cu 48,5% mai mică
decât în anul 2015. Din cele 3212 cazuri, 55,04 % au
fost înregistrate la persoanele de sex masculin. În ceea ce priveşte mediul de
provenienţă: 75,43% din cazuri au provenit din
mediul rural şi 24,47% din urban. În anul 2016, în funcţie de data debutului,
incidenţa hepatitei virale A a înregistrat o creştere în luna
ianuarie, valoarea maximă de 2,2%000 locuitori, după care a
scăzut până în luna mai. Se observă incidenţe crescute ale
cazurilor în lunile august, octombrie şi noiembrie, păstrându-se
aceeaşi sezonalitate ca şi în anii precedenţi, care
sugerează legătura cu colectivităţile. Cazuri de
hepatită virală A au fost raportate în toate judeţele României,
cu o incidenţă maximă în judeţul Vaslui (70, 48%000)
şi o incidenţă minimă în judeţul Maramureş (0.43%000). [17]
Hepatite virale tip B şi tip C
Anul 2017 este al
şaselea an de supraveghere a hepatitelor virale B şi C, prin
intermediul metodologiei introdusă în anul 2012. În anul
Din totalul de 238
cazuri intrate în sistemul de supraveghere pentru hepatita virală tip B
şi C în anul 2017, 14% nu
s-au încadrat în definiţiile de caz CNSCBT (cu 4% mai puţine
faţă de anul 2016).
Evoluţia incidenţei hepatitelor virale tip B şi C, în
România, în perioada 2006-2017 este prezentată în graficul de mai jos.
Continuă trendul descendent pentru incidenţa raportată a
hepatitei virale tip B, în paralel cu variaţii minore, de la un an la
altul, pentru hepatita virală tip C.
Sursa:
CNSCBT
Hepatita virală tip B
În anul 2017,media ratei
incidenţei a fost depăşită cu peste 2 STDEV (standard deviation –
funcţie care estimează abaterea
standard bazată pe un eşantion; abaterea standard este o
măsură a cât de mult sunt dispersate valorile faţă de
valoarea medie) în
judeţul Covasna. Depăşiri cu 1 STDEV ale mediei au fost înregistrate
în judeţele Iaşi, Călăraşi, Constanţa şi Vâlcea.
Şapte judeţe (Brăila, Giurgiu, Harghita, Satu-Mare, Sălaj, Suceava, Tulcea) nu au introdus nici un caz
in sistemul naţional de supraveghere.
S-a raportat un caz de hepatită virală
acută tip B perinatală.
În anul 2017, cele mai multe
cazuri (28%) au fost înregistrate la grupa de vârstă 35-44
ani.
Rata
maximă de incidenţă
specifică s-a înregistrat la această grupă de vârstă la
sexul masculin (1,6%ooo), în timp ce la
sexul feminin s-a înregistrat la grupa de vârstă 45-54 ani (1,3%ooo). Cu
excepţia grupelor de vârstă 5-14 ani şi 45-54 ani, ratele de
incidenţă au fost mai mari la sexul masculin.
Categoriile de
transmitere posibile pentru hepatita virala acută tip B, menţionate
cu frecvenţa cea mai mare, au fost cea nosocomială (24,1%), urmată de cea hetero-sexuală (7,5%).
În ceea ce priveşte
posibila transmitere nosocomială la cazurile de hepatită virală
acută tip B, manevrele
stomatologice au fost menţionate şi în acest an cu
frecvenţa cea mai ridicată: 9,8% din totalul cazurilor de HVB
acută, cu 2,4% mai mare faţă de anul 2016. Doar 5 cazuri de HVB acută au fost vaccinate cu 3
doze (4%). Nici unul din cele 2 cazuri de HVB cronică nu a fost vaccinat.
Hepatita virală tip C
În anul 2017, ratele maxime
de incidenţă s-au înregistrat la grupa de vârstă 55-64
ani, atât pentru sexul feminin (0,8%ooo), cât şi pentru
cel masculin (0,48%ooo).
Incidenţa
specifică pe sexe a fost de 0,4%ooo
la sexul feminin şi de 0,3%ooo la cel masculin. Valoarea maximă a
ratei incidenţei s-a înregistrat la grupa de vârstă 55-64 ani pentru
stadiul acut; pentru HVC cronică numărul de cazuri este prea mic
pentru o comparaţie relevantă. Categoria de transmitere
posibilă, menţionată cu frecvenţa cea mai mare, a fost cea nosocomială (37,3%).
În ceea ce priveşte
posibila transmitere nosocomială la cazurile de hepatită virală
acută tip C, ca şi în anul 2016, tratamentele injectabile în spital au fost menţionate cu
frecvenţa cea mai ridicată: 16,4% din totalul cazurilor de HVC
acută, valoare aproape dublă faţă de cea din anul precedent
(8,3%).
Conform CNSCBT:
- În anul 2017 au intrat în sistemul naţional de supraveghere
135 cazuri nou depistate de hepatită virală tip
B, din care 99% în stadiu acut şi 1% in
stadiu cronic.
- Hepatita virală acută tip B a fost mai
frecvent raportată pentru grupa de vârstă 35-44
ani, la total şi la sexul masculin.
- Au făcut obiectul supravegherii
epidemiologice 70 cazuri de hepatită virală tip C nou depistate, din care 96% în stadiu
acut şi 4% în stadiu cronic.
- Hepatita virala acută tip C a înregistrat cele mai
mari rate de incidenţă la grupa de vârstă 55-64
ani, atât pentru sexul feminin, cât şi pentru cel masculin.
- În mod discordant faţă de profilul european,
cazurile de hepatită virală cronică tip B
şi C au fost raportate într-un număr foarte mic şi în anul 2017, motiv pentru care
informaţiile rezultate din analiza epidemiologică nu sunt concludente.
- Calea de transmitere nosocomială a înregistrat frecvenţa
cea mai ridicată, pentru ambele tipuri de hepatită acută, cu menţiuni de tratamente stomatologice în
cazul hepatitei virale acute tip B şi de tratamente injectabile în
spital, în cazul hepatitei virale acute tip C. [18]
În cadrul Strategiei Naţionale de
Sănătate 2014 – 2020,
4.1.
ARIA STRATEGICA DE INTERVENŢIE 1: “SĂNĂTATE PUBLICĂ”,
Obiectivul Strategic OS 2.5. se referă
la:
Reducerea incidenţei
bolilor transmisibile prioritare: hepatite B şi C şi asigurarea
accesului pacienţilor la tratamente antivirale.
Direcţii
strategice/Măsuri
a. Implementarea
intervenţiilor de prevenţie primară a transmiterii virusului HIV
integrat cu alte ITS, mai ales la grupurile cu risc crescut (inclusiv testare
şi consiliere voluntară);
b. Creşterea
rolului şi capacităţii furnizorilor de servicii de
sănătate de prima linie de prevenire, diagnostic precoce şi
tratament a infecţiilor cu virusul hepatitic B, conform competenţelor
specifice
c. Asigurarea accesului
la monitorizare clinico-biologica, a tratamentului antiviral specific pentru
pacienţii eligibili, conform ghidurilor naţionale
d. Minimizarea riscului
biologic ocupaţional la personalul din sistemul medical şi din
sistemul de asistenţă socială (inclusiv vaccinare HVB şi
acces gratuit la profilaxia postexpunere)
e. Creşterea
gradului de cunoaştere a profilului epidemiologic al infecţiei HVB
şi HVC în populaţia generală sau în anumite grupuri
populaţionale prin studii de prevalenţă, cercetări
epidemiologice, dezvoltarea registrului naţional al pacienţilor
infectaţi cu HVB/HVC. [19]
CAMPANII I.E.C. din anii anteriori
În anul 2012, tema campaniei a fost „Hepatita este mai aproape decât
bănuim: indiferent de vârstă, rasă, ocupaţie sau mediu
socio-cultural.”, iar sloganul campaniei a fost „Aceasta este hepatita: să
o cunoaştem, să o combatem, să ne protejăm.”
În anul 2013, temele campaniei Ziua Mondială de Luptă împotriva
Hepatitei, au fost „Aceasta este hepatita. Să o cunoaştem. Să o
combatem.” şi „Nu văd ceva rău, nu aud ceva rău, nu spun
ceva rău”, iar sloganul campaniei a fost „Aceasta este hepatita. Să o
cunoaştem. Să o combatem.”
În anul 2014, tema şi sloganul campaniei Ziua Mondială de
Luptă împotriva Hepatitei au fost „HEPATITA: IA AMINTE!”.Campania a fost
implementată şi în România, la nivel local de către
Direcţiile de Sănătate Publică: Bacău, Braşov,
Buzău, Hunedoara, Olt, Timiş.
În anul 2015, tema campaniei Ziua Mondială de Luptă împotriva
Hepatitei a fost „PREVENIREA HEPATITELOR VIRALE”, iar sloganul campaniei a fost
„PREVENIREA HEPATITEI: DE TINE DEPINDE”.Campania a fost implementată la
nivel local de către DSPJ Bacău şi Hunedoara.
În anul 2016, tema campaniei Ziua Mondială de
Luptă împotriva Hepatitei a fost ELIMINAREA HEPATITELOR
VIRALE., iar sloganul campaniei a fost
„NoHep..Următoarea Noastră
Mare Realizare.”
Campania a fost
implementată la nivel local de către Direcţiile de
Sănătate Publică: Arad, Bacău, Buzău, Constanţa,
Hunedoara, Iaşi, Mureş, Timiş,Vaslui
În anul 2017, tema campaniei Ziua Mondială de
Luptă împotriva Hepatitei a fost ELIMINAREA HEPATITEI.Campania a fost implementată la nivel
local de către Direcţiile de Sănătate Publică:
Arad, Bacău, Buzău, Constanţa, Hunedoara, Timiş.[20]
Documente disponibile on-line selectate:
1.
Hepatitis World Alliance (WHA), Alianţa
Mondială pentru Hepatită: Why is World Hepatitis Day
important?:http://worldhepatitisday.org/en/about-us;
http://www.worldhepatitisalliance.org/world-hepatitis-day/campaign-materials
2.
OMS,
http://www.who.int/en/news-room/detail/27-07-2017-eliminate-hepatitis-whoEliminate
hepatitis
3.
Global
Hepatitis Program Department of HIV/AIDS, WHO. GLOBAL HEALTH SECTOR STRATEGY ON
VIRAL HEPATITIS 2016–2021 TOWARDS ENDING VIRAL HEPATITIS, disponibil la: http://apps.who.int/iris/bitstream/10665/246177/1/WHO-HIV-2016.06-eng.pdf?ua=1
4.
WHO.
Hepatitis A, Fact sheet N°328,
http://www.who.int/mediacentre/factsheets/fs328/en/
5.
WHO.
Hepatitis E. Fact sheet N°280, disponibil la:
http://www.who.int/mediacentre/factsheets/fs280/en/
6.
WHO.
Hepatitis B. Fact sheet N°204, disponibil la
http://www.who.int/mediacentre/factsheets/fs204/en/
7.
WHO.
Hepatitis C. Fact sheet N°164, disponibil la:
http://www.who.int/mediacentre/factsheets/fs164/en/
8.
World Health Organization. Combating Hepatitis B and C to
reach elimination by 2030.
Geneva:
WHO; 2016:
http://apps.who.int/iris/bitstream/10665/206453/1/WHO_HIV_2016.04_eng.pdf
9. European
Centre for Disease Prevention and Control. Hepatitis A outbreaks in the EU/EEA
mostly affecting men who have sex with
men:http://ecdc.europa.eu/en/press/news/_layouts/forms/News
10.
ECDC:www.ecdc.europa.eu/en/news-events/epidemiological-update-hepatitis-outbreak-eueea-mostly-affecting-men-who-have-sex-men-1
11.
ECDC, CDTR
-https://ecdc.europa.eu/sites/portal/files/documents/CDTR_week18.pdf
12.
European Centre for Disease Prevention and Control.
Systematic review on hepatitis B and C prevalence in the EU/EEA. Stockholm:
ECDC; 2016:
http://ecdc.europa.eu/en/healthtopics/hepatitis_B/Pages/Annual-Epidemiological-Report-for-2015.aspx#sthash.kD96rMRw.dpuf
13.
ECDC
http://ecdc.europa.eu/en/healthtopics/hepatitis_B/Pages/Facts-about-hepatits-B.aspx
14.
ECDC.
Hepatitis B surveillance in Europe 2015, Stockholm: ECDC; 2017. disponibil la:
http://ecdc.europa.eu/en/healthtopics/hepatitis_B/Pages/Annual-Epidemiological-Report-for-2015.aspx
15.
ECDC.
Hepatitis C surveillance in Europe 2015, Stockholm: ECDC; 2017. disponibil la:
http://ecdc.europa.eu/en/publications/Publications/hepatitis-c-surveillance-in-europe-2015.pdf
16.
ECDC: https://www.ecdc.europa.eu/en/news-events/ecdc-around-9-million-europeans-are-affected-chronic-hepatitis-b-or-c
Documente disponibile on-line, în limba română:
17.
Centrul
Naţional de Supraveghere şi Control al bolilor transmisibile. Raport
pentru anul 2016, Analiza evoluţiei bolilor transmisibile aflate în
supraveghere, disponibil la:
http://www.cnscbt.ro/index.php/rapoarte-anuale/549-analiza-evolutiei-bolilor-transmisibile-aflate-in-supraveghere-raport-pentru-anul-2016
18.
Centrul
Naţional de Supraveghere şi Control al bolilor transmisibile. Analiza epidemiologică descriptivă a
cazurilor de hepatită virala tip B şi C intrate în sistemul de
supraveghere în anul 2017, disponibil la:
http://www.cnscbt.ro/index.php/analiza-date-supraveghere/hepatita-virala-tip-b-si-c/913-hepatita-virala-tip-b-si-c-anul-2017-analiza
19.
HOTĂRÂRE Nr. 1028 din 18 noiembrie 2014, privind aprobarea
Strategiei naţionale de sănătate 2014 - 2020 şi a Planului
de acţiuni pe perioada 2014 - 2020 pentru implementarea Strategiei
naţionale
http://www.ms.ro/strategia-nationala-de-sanatate-2014-2020/
20.
INSP, CNEPSS: http://insp.gov.ro/sites/cnepss/hepatitele/http://www.insp.gov.ro/index.php/informatii-publice/send/7-informatii-publice/604-raport-insp-2017-final,
pg.205
Link-uri disponibile on-line: http://worldhepatitisday.org; http://www.cdc.gov;
http://www.who.int; http://ecdc.europa.eu; http://www.cnscbt.ro;
http://insp.gov.ro/sites/cnepss/hepatitele/
Documentare şi selecţie documente disponibile în format electronic, traducere şi adaptare după WHA, OMS şi ECDC, redactare şi prezentare: INSP – CRSP Timişoara seps.timisoara@insp.gov.ro


Alăturaţi-vă căutării milioanelor lipsă.

CONSUMUL DE DROGURI
ANALIZĂ
DE SITUAŢIE
I. CONSUMUL DE DROGURI LA NIVEL MONDIAL1
Se estimează că, un sfert de miliard de persoane,
sau aproximativ 5% din populația adultă a globului, au consumat
droguri cel puțin o dată în anul 2015. Chiar mai îngrijorător
este faptul că aproximativ 29,5 milioane de consumatori de droguri,
respectiv 0,6% din populația adultă a globului, suferă de
tulburări cauzate de consumul de droguri. Aceasta înseamnă că,
consumul lor de droguri este nociv înainte de momentul în care aceștia pot
prezenta dependență de droguri, și necesită tratament.
La nivel global, există un minim estimat de 190.000 de
decese premature - în cele mai multe cazuri evitabile - din cauza consumului de
droguri, majoritatea atribuite utilizării opioidelor.
Impactul teribil al consumului de droguri asupra
sănătății poate fi observat și în cazurile legate de
HIV, hepatite și tuberculoză.
Amploarea prejudiciului cauzat de consumul de droguri este
accentuată de estimarea a 28 de milioane de ani de viață
„sănătoasă” pierduți (ani de viață ajustați
în funcție de incapacitate (DALY) la nivel mondial în anul 2015, ca urmare
a decesului prematur și a dizabilității cauzate de consumul de
droguri.
Din acei ani pierduți, 17 milioane au fost atribuiți
exclusiv tulburărilor cauzate de consumul de droguri de toate tipurile.
DALY care pot fi atribuiți morbidității și mortalității
rezultate din toate cauzele consumului de droguri au crescut în ansamblu în
ultimul deceniu.
Cu toate acestea, cu mai puțin de una din șase
persoane cu tulburări cauzate de consumul de droguri care beneficiază
de tratament în fiecare an, disponibilitatea și accesul la servicii pe
baze științifice pentru tratamentul tulburărilor cauzate de
consumul de droguri și condițiile asociate acestora, rămân
limitate.
Opioidele,
cel mai dăunător tip de droguri
Opioidele, inclusiv heroina, rămân cel mai
dăunător tip de drog din punct de vedere al sănătății.
Utilizarea opioidelor este asociată cu riscul supradozelor fatale și
non-fatale, riscul de a dobândi boli infecțioase (cum ar fi HIV sau
hepatita C) prin practici nesigure de injectare și riscul altor
comorbidități medicale și psihiatrice.
Numărul mare de decese premature cauzate de droguri
este în mare măsură evitabil. O parte semnificativă a acestor
decese poate fi atribuită opioidelor. În plus, tulburările cauzate de
consumul de opioide reprezintă cea mai mare povară a bolii care poate
fi atribuită tulburărilor cauzate de consumul de droguri: în anul
2015, aproape 12 milioane de DALY sau 70% din povara globală a bolii care
pot fi atribuite tulburărilor cauzate de consumul de droguri, au fost
atribuite opioidelor.
Metamfetamina
produce daune considerabile
Tulburările legate de utilizarea amfetaminei
reprezintă o parte considerabilă a poverii globale a bolii care poate
fi atribuită tulburărilor cauzate de consumul de droguri, fiind pe
locul doi, după cele legate de utilizarea opioidelor. Datele disponibile
arată că, dintre amfetamine, metamfetamina reprezintă cea mai
mare amenințare la adresa sănătății la nivel mondial.
Utilizarea metamfetaminei se răspândește masiv și un număr
tot mai mare de consumatori de metamfetamină solicită tratament. În
plus, față de piața de metamfetamină în expansiune din Asia
de Est și de Sud-Est și din Oceania, există îngrijorări
crescânde în privința utilizării metamfetaminei în America de Nord,
Asia de Sud-Vest și în unele părți ale Europei.
Tulburările
cauzate de consumul de cocaină sunt în creștere
Deși numărul utilizatorilor de cocaină scade
sau se stabilizează în unele părți ale Europei, analiza apelor
reziduale sugerează posibilitatea creșterii consumului de
cocaină în această regiune. După câțiva ani de declin,
există, de asemenea, indicii privind o creștere a consumului de
cocaină în America de Nord. În plus, cazurile de supradoze de droguri care
implică cocaina au crescut considerabil în Statele Unite între anii 2012 și
2015. O mare parte din această creștere este legată, totuși,
de utilizarea cocainei în combinație cu opioidele. La nivel global, DALY
atribuiți tulburărilor cauzate de consumul de cocaină au crescut
de la 729.000 în anul 2005 la 999.000 în anul 2015.
Noile
substanțe psihoactive (NSP) sunt potențial mai letale decât alte
droguri, dar piața este relativ scăzută
În ciuda numărului mare de NSP prezente pe piețele
de droguri, dimensiunea globală a pieței pentru astfel de substanțe
este încă relativ scăzută prin comparație cu alte piețe
de droguri. Cu toate acestea, unul dintre aspectele cele mai
îngrijorătoare ale NSP este că utilizatorii nu cunosc conținutul
și dozajul substanțelor psihoactive conținute în unele NSP.
Acest fapt ar putea expune utilizatorii de NSP la riscuri suplimentare și
grave. Informațiile științifice necesare pentru a determina
efectele pe care aceste produse le pot avea sau despre modul de a contracara
aceste efecte, sunt puține sau indisponibile. Unele NSP au fost implicate
în decese, iar injectarea NSP cu efecte stimulante a fost raportată ca
factor agravant al riscurilor pentru sănătate la care sunt expuși
consumatorii de droguri cu risc crescut.
II.
CONSUMUL DE DROGURI ÎN EUROPA2
Raportul european privind drogurile 2017 al Observatorului European
pentru Droguri şi Toxicomanii (OEDT), se bazează pe informaţiile
primite de EMCDDA (European Monitoring Centre for Drugs and Drug Addiction) de
la statele membre ale Uniunii Europene și de la țara candidată
Turcia, precum și de la Norvegia, sub forma unui pachet de rapoarte naționale.
Datele statistice prezentate în raport se referă la anul 2015 (sau
la ultimul an pentru care sunt disponibile date). Analiza tendințelor se
bazează doar pe rapoartele țărilor care au furnizat date
suficiente pentru a descrie schimbările survenite în perioada de timp
specificată.
În prezent, consumul de droguri în Europa cuprinde o gamă mai
largă de substanțe decât în trecut. În rândul consumatorilor de
droguri, policonsumul este ceva obișnuit, iar modelele individuale de
consum variază de la consumul experimental la cel regulat și
dependent.
Consumul de orice drog este, în general, mai mare în rândul bărbaților,
iar această diferență este adesea și mai pronunțată
în cazul modelelor de consum mai intensiv sau regulat.
Sursa: OEDT, Raportul
european privind drogurile, 2017
Prevalența consumului de canabis este de aproximativ cinci ori mai
mare decât cea a altor substanțe. Deși consumul de heroină și
alte opioide se menține relativ scăzut, acestea continuă să
fie drogurile cel mai frecvent asociate cu formele mai nocive de consum,
inclusiv consumul prin injectare.
Tendințe
naționale diverse privind consumul de substanțe în rândul elevilor
Monitorizarea consumului de substanțe în rândul elevilor oferă
o perspectivă importantă asupra comportamentelor de risc actuale ale
tinerilor și asupra eventualelor tendințe viitoare. În 2015,
Proiectul european de anchete în școli privind consumul de alcool și
alte droguri (ESPAD) a desfășurat a șasea rundă de culegere
de date de la inițierea sa în 1995. Ultima anchetă a cules date
comparabile despre consumul de substanțe în rândul elevilor de 15-16 ani
din 35 de țări europene, printre care 23 de state membre ale UE și
Norvegia. Dintre elevii din aceste 24 de țări, în medie 18 % au
declarat că au consumat canabis cel puțin o dată (prevalența
de-a lungul vieții), cele mai ridicate niveluri fiind raportate de
Republica Cehă (37 %) și Franța (31 %). Consumul de canabis în
ultimele 30 de zile s-a situat între 2 % în Suedia, Finlanda și Norvegia și
17 % în Franța, media pentru cele 24 de țări fiind de 8 %.
Decalajul dintre sexe a variat de la o țară europeană la alta,
proporția de băieți și fete în rândul consumatorilor de
canabis de-a lungul vieții variind de la paritate în Republica Cehă și
Malta până la un raport de 2,5 băieți la o fată în
Norvegia.
Consumul de alte droguri ilegale a fost mult mai mic, prevalența
generală de-a lungul vieții fiind de 5 %.
Drogurile ilegale consumate cel mai frecvent după canabis au fost
MDMA/ecstasy, amfetamina, cocaina, metamfetamina și LSD sau alte substanțe
halucinogene, fiecare dintre acestea fiind menționat de 2 % dintre elevi.
În plus, 4 % dintre elevi au menționat că au consumat noi substanțe
psihoactive de-a lungul vieții, cele mai ridicate rate fiind înregistrate
în Estonia și Polonia (10 % în fiecare).
Sursa: OEDT, Raportul
european privind drogurile, 2017
ESPAD oferă și date privind consumul de alcool și de
tutun. Mai mult de patru cincimi (83 %) dintre elevi consumaseră alcool
cel puțin o dată în viață. Jumătate dintre elevi au
declarat că au băut alcool cel puțin o dată în ultima
lună, iar 39 % dintre băieți și 36 % dintre fete
consumaseră cel puțin cinci băuturi cu aceeași ocazie în
ultima lună (consum episodic excesiv de alcool).
Aproape jumătate (47 %) dintre elevi fumaseră țigarete. 23
% dintre elevi au declarat că în luna anterioară anchetei au fumat
una sau mai multe țigări pe zi, iar 3 % au declarat că au fumat
mai mult de 10 țigări pe zi.
În cele 22 de țări pentru care au existat date suficiente
pentru o analiză a tendințelor, între 1995 și 2015 se poate
observa o scădere generală a consumului de-a lungul vieții și
în ultima lună atât la alcool, cât și la țigarete. Modificările
la nivelul consumului episodic excesiv de alcool au fost mai puțin pronunțate,
cu toate că s-a observat o creștere în rândul fetelor în perioada
respectivă. Între anchetele din 2011 și 2015 s-a produs o
scădere atât a consumului episodic excesiv de alcool, cât și a
consumului de țigarete din ultima lună.
Peste
93 de milioane de adulți au încercat droguri ilegale
Se estimează că peste 93 de milioane, adică puțin
peste un sfert dintre persoanele cu vârste cuprinse între 15 și 64 de ani
din Uniunea Europeană, au încercat droguri ilegale într-un moment al vieții.
Experiența consumului de droguri este mai frecvent menționată de
bărbați (56,8 milioane) decât de femei (36,8 milioane). Drogul
încercat cel mai frecvent este canabisul (53,8 milioane de bărbați și
34,1 milioane de femei), estimările consumului pe durata vieții fiind
mult mai scăzute pentru cocaină (12,2 milioane de bărbați și
5,3 milioane de femei), MDMA (9,3 milioane de bărbați și 4,7
milioane de femei) și amfetamine (8,4 milioane de bărbați și
4,2 milioane de femei). Nivelurile consumului de canabis de-a lungul vieții
variază considerabil de la o țară la alta, de la aproximativ 8
din 10 adulți în Franța la mai puțin de unul din 20 în Malta și
România.
Consumul de droguri din ultimul an ilustrează consumul recent de
droguri, fiind cel mai concentrat în rândul adulților tineri. Se
estimează că 18,7 milioane de adulți tineri (cu vârste cuprinse
între 15 și 34 de ani) au consumat droguri în ultimul an, numărul
bărbaților fiind de două ori mai mare decât cel al femeilor.
Consumul
de canabis: tendințele naționale variază
Canabisul este drogul ilegal cel mai probabil să fie consumat de
toate grupele de vârstă. În general, canabisul se fumează, iar în
Europa este, de regulă, amestecat cu tutunul. Modelele consumului de
canabis variază de la consumul ocazional la cel regulat și dependent.
Se estimează că 87,7 milioane de adulți europeni (15-64 de
ani), adică 26,3 % din această grupă de vârstă, au
experimentat consumul de canabis într-un moment al vieții. Dintre aceștia,
se estimează că 17,1 milioane de tineri europeni (15-34 de ani),
adică 13,9 % din această grupă de vârstă, au consumat
canabis în ultimul an, 10 milioane dintre ei având vârste cuprinse între 15 și
24 de ani (17,7 % din această grupă de vârstă). Rata prevalenței
în ultimul an în rândul persoanelor cu vârste cuprinse între 15 și 34 de
ani variază între 3,3 % în România și 22 % în Franța. În rândul
tinerilor care au consumat canabis în ultimul an, raportul dintre bărbați
și femei este de doi la unu.
Prevalența
cocainei: tendințe naționale stabile
Cocaina este cel mai consumat drog stimulant ilegal din Europa, prevalența
consumului fiind mai ridicată în țările din sud și din
vest. Dintre persoanele care o consumă în mod regulat, se poate face o
distincție generală între consumatorii mai integrați din punct
de vedere social, care adesea prizează cocaina pudră
(hidroclorură de cocaină), și consumatorii marginalizați,
care își injectează cocaină sau fumează cocaină crack
(bază), uneori în combinație cu opioide.
Se estimează că 17,5 milioane de adulți europeni (15-64 de
ani), adică 5,2 % din această grupă de vârstă, au
experimentat consumulde cocaină într-un moment al vieții. Dintre aceștia,
aproximativ 2,3 milioane de adulți tineri cu vârste cuprinse între 15 și
34 de ani (1,9 % din această grupă de vârstă) au consumat drogul
în ultimul an.
Numai Irlanda, Spania, Țările de Jos și Regatul Unit
raportează o prevalență a consumului de cocaină în ultimul
an în rândul adulților tineri de 2,5 % sau mai mult. În toată Europa,
scăderile consumului de cocaină raportate în anii anteriori nu au mai
fost observate în cele mai recente anchete. Dintre țările care au
realizat anchete din anul 2014 până în prezent și au raportat
intervale de încredere, două au raportat estimări mai ridicate,
unsprezece au raportat o situație stabilă, iar una a raportat
estimări mai reduse față de ancheta anterioară
comparabilă.
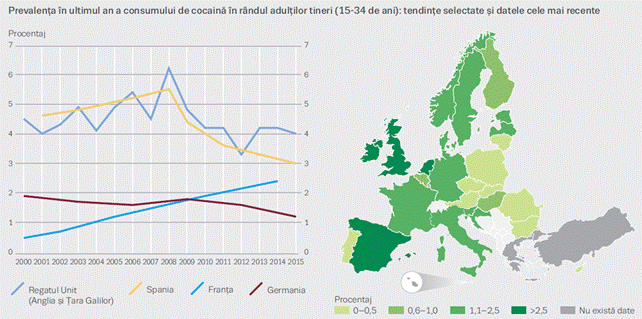
Sursa: OEDT, Raportul
european privind drogurile, 2017
MDMA:
consumul continuă să crească
MDMA (3,4-metilendioxi-metamfetamină) este consumat sub formă
de comprimate (numite adesea ecstasy), dar și sub formă
cristalizată și de pudră; de obicei, comprimatele se înghit, iar
cristalele și pudra se administrează oral, putând fi inclusiv puse pe
limbă („dabbing”) sau prizate.
De-a lungul timpului, majoritatea anchetelor la nivel european au
colectat mai degrabă date privind consumul de ecstasy decât privind
consumul de MDMA, deși în prezent situația este diferită. Se
estimează că 14 milioane de adulți europeni (15-64 de ani),
adică 4,2 % din această grupă de vârstă, au experimentat
consumul de MDMA/ecstasy într-un moment al vieții. Cifrele referitoare la
consumul mai recent, în grupa de vârstă în care consumul atinge cel mai
ridicat nivel, arată că 2,3 milioane de adulți tineri (15-34 de
ani) au consumat MDMA în ultimul an (1,8 % din această grupă de
vârstă), estimările la nivel național variind de la 0,3 % în
Cipru, Lituania și România până la 6,6 % în Țările de Jos.
Consumul
de amfetamine: situații naționale divergente
Amfetamina și metamfetamina, două substanțe stimulante
foarte apropiate, sunt ambele consumate în Europa, dar amfetamina este
consumată mult mai frecvent. De-a lungul timpului, consumul de
metamfetamină s-a limitat la Republica Cehă și, mai recent, la
Slovacia, dar în ultimii ani a crescut consumul și în alte țări.
În unele seturi de date nu se poate distinge între cele două substanțe;
în aceste cazuri, se folosește denumirea generică „amfetamine”.
Ambele droguri pot fi administrate pe cale orală sau nazală; în
plus, injectarea este frecventă în rândul consumatorilor problematici din
unele țări. Metamfetamina se poate și fuma, dar această
cale de administrare nu este frecvent raportată în Europa.
Se estimează că 12,5 milioane de adulți europeni (15-64 de
ani), adică 3,8 % din această grupă de vârstă, au
experimentat consumul de amfetamine într-un moment al vieții. Cifrele
referitoare la consumul mai recent, în grupa de vârstă în care consumul
atinge cel mai ridicat nivel, arată că 1,3 milioane (1,1 %) de adulți
tineri (15-34 de ani) au consumat amfetamine în ultimul an, cele mai recente
estimări naționale privind prevalența variind de la 0,1 % în
Cipru, Portugalia și România până la 3,1 % în Țările de
Jos.
O analiză statistică a tendințelor în ceea ce privește
prevalența amfetaminelor în ultimul an în rândul adulților tineri,
este posibilă numai pentru un număr mic de țări. În Spania,
Letonia și Regatul Unit se observă tendințe descendente pe
termen lung. În schimb, Finlanda a înregistrat creșteri ale prevalenței
începând din anul 2000.
Ketamina,
GHB și substanțele halucinogene: consumul rămâne scăzut
În Europa se consumă și numeroase alte substanțe
psihoactive cu proprietăți halucinogene, anestezice, disociative sau
depresoare: printre acestea se numără LSD-ul (dietilamida acidului
lisergic), ciupercile halucinogene, ketamina și GHB (gama-hidroxibutirat).
În ultimele două decenii s-a raportat consumul recreativ de
ketamină și GHB (inclusiv precursorul acestuia GBL,
gama-butirolactonă) în rândul unor subgrupuri de consumatori de droguri
din Europa. În țările în care s-au realizat, estimările naționale
ale prevalenței consumului de GHB și ketamină atât în rândul
adulților, cât și al elevilor se mențin scăzute. În ancheta
din 2015, Norvegia a raportat o prevalență în ultimul an a consumului
de GHB de 0,1 % la adulți (16-64 de ani). În 2015, prevalența
consumului din ultimul an de ketamină, poppers și GHB în rândul adulților
tineri (15-34 de ani) a fost estimată la 0,6 % în Republica Cehă și
în Regatul Unit.
Nivelurile totale de prevalență a consumului de LSD și de
ciuperci halucinogene în Europa sunt în general mici și stabile de mai mulți
ani. În rândul adulților tineri (15-34 de ani), anchetele naționale
raportează estimări ale prevalenței în ultimul an de mai puțin
de 1 % pentru ambele substanțe, excepție făcând Țările
de Jos (1,1 %) și Republica Cehă (2,2 %) la ciupercile halucinogene
în 2015 și Finlanda, cu o prevalență de 1,3 % la LSD în 2014.
Noile
substanțe psihoactive: consum redus în cadrul populației generale
O serie de țări au inclus noile substanțe psihoactive în
anchetele efectuate în rândul populației generale, cu toate că
metodele și întrebările diferite restrâng posibilitățile de
comparare între țări. Începând din 2011, unsprezece țări europene
raportează estimări naționale ale consumului de noi substanțe
psihoactive (fără a include ketamina și GHB).
La adulții tineri (15-34 de ani), prevalența consumului acestor
substanțe în ultimul an variază de la 0,3 % în Austria până la
1,6 % în Republica Cehă și Irlanda.
Pentru Regatul Unit (Anglia și Țara Galilor) sunt disponibile
date din anchete referitoare la consumul de mefedronă.
În cea mai recentă anchetă (2015-2016), consumul din ultimul an
al acestui drog în rândul persoanelor cu vârste cuprinse între 16 și 34 de
ani a fost estimat la 0,5 %, în scădere de la 1,1 % în perioada 2014-2015.
Puține anchete includ întrebări referitoare la consumul de
canabinoizi sintetici. Consumul acestor droguri în ultimul an în rândul
persoanelor cu vârste cuprinse între 15 și 34 de ani a fost estimat la 1,5
% în Letonia și la 0,4 % în Slovacia în 2015 și la 0,1 % în Finlanda
în 2014. Tot în 2014, un procentaj estimat de 4 % al persoanelor cu vârste
cuprinse între 18 și 34 de ani din Franța au declarat că au consumat
canabinoizi sintetici la un moment dat.
Noile
substanțe psihoactive: consum problematic în cadrul populației
marginalizate
În 2016, EMCDDA a analizat consumul de noi substanțe psihoactive de
către consumatorii de droguriaflați la risc.
Studiul a constatat că, deși, în general, nivelul consumului
este mic în Europa, modelele de consum sunt asociate cu mai multe probleme.
Majoritatea țărilor europene (22) a raportat existența
consumului de noi substanțe psihoactive în rândul grupurilor de
consumatori din categorii aflate la risc, dar un consum mai extins în rândul
consumatorilor de opioide și substanțe stimulante injectabile a fost
raportat numai în Ungaria și în unele zone din Regatul Unit. Injectarea de
catinone sintetice a fost raportată în jumătate (15) dintre țări,
deseori substanța utilizată variind de la o țară la alta;
de exemplu, mefedronă în Regatul Unit, alfa-PVP în Finlanda,
pentedronă în Ungaria și 3-MMC în Slovenia. Fumatul canabinoizilor
sintetici în cadrul populațiilor marginalizate, inclusiv în rândul
persoanelor fără adăpost și al deținuților,
reprezintă o problemă emergentă identificată în aproximativ
două treimi dintre țările europene.
În prezent, în Europa, puține persoane sunt admise la tratament
pentru probleme asociate consumului de noi substanțe psihoactive, cu toate
că este probabil să existe și o subraportare în această
privință. În 2015, aproximativ 3200 de consumatori, adică mai puțin
de 1 % dintre consumatorii admiși la tratament specializat în Europa, au
menționat probleme asociate cu aceste substanțe. În Regatul Unit,
aproximativ 1500 de persoane admise la tratament (aproximativ 1 % din
numărul total al consumatorilor de droguri) au menționat consumul de
catinone sintetice ca drog principal; la rândul lor, Ungaria și România au
raportat un număr relativ ridicat de consumatori de noi substanțe
psihoactive care au început un tratament pentru consum de droguri.
Consumatorii
problematici de opioide: heroina este încă predominantă
Principalul opioid ilegal consumat în Europa este heroina, care poate fi
fumată, prizată sau injectată. Se mai face abuz și de alte
opioide sintetice, precum metadona, buprenorfina și fentanilul.
Europa s-a confruntat cu diferite valuri de dependență de
heroină, primul afectând numeroase țări occidentale începând de
la jumătatea anilor 1970, iar un al doilea afectând alte țări,
mai ales din centrul și estul Europei, în cea de-a doua jumătate a
anilor 1990.
În ultimii ani s-a observat existența unei cohorte în curs de
îmbătrânire de consumatori problematici de opioide, care au luat probabil
legătura cu serviciile de tratament de substituție.
Prevalența medie a consumului problematic de opioide în rândul adulților
(15-64 de ani) este estimată la 0,4 % din populația Uniunii Europene,
ceea ce înseamnă 1,3 milioane de consumatori problematici de opioide în
Europa în 2015. La nivel național, estimările privind prevalența
consumului problematic de opioide variază între mai puțin de un caz și
mai mult de opt cazuri la 1000 de persoane cu vârste cuprinse între 15 și
64 de ani. Trei sferturi (76 %) dintre consumatorii problematici estimați
de opioide din Uniunea Europeană se regăsesc în cinci țări
(Germania, Spania, Franța, Italia, Regatul Unit). Dintre cele 10 țări
care au înregistrat estimări multiple ale consumului problematic de
opioide între 2008 și 2014, Spania prezintă o scădere
semnificativă din punct de vedere statistic.
În 2015, 191000 de consumatori admiși la tratament specializat în
Europa au menționat opioidele ca drog principal, 37000 dintre ei adresându-se
serviciilor de tratament pentru prima dată. Consumatorii de heroină
ca drog principal au reprezentat 79 % dintre consumatorii de opioide ca drog
principal admiși la tratament.
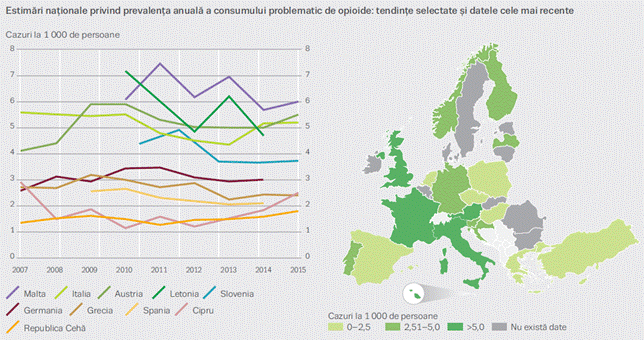
Sursa: OEDT, Raportul
european privind drogurile, 2017
Opioidele
sintetice: tot mai vizibile în cadrul consumului problematic de opioide
Deși heroina rămâne opioidul ilegal cel mai frecvent consumat,
o serie de surse sugerează că opioidele sintetice legale (precum
metadona, buprenorfina, fentanilul) sunt consumate în mod abuziv din ce în ce
mai mult. În 2015, 17 țări europene au raportat că peste 10 %
din totalul consumatorilor de opioide admiși la servicii specializate s-au
prezentat pentru probleme legate în primul rând de alte opioide decât heroina.
Printre opioidele menționate de persoanele admise la tratament se
numără metadona, buprenorfina, fentanilul, codeina, morfina,
tramadolul și oxicodona. În unele țări, aceste alte opioide
reprezintă cel mai comun tip de opioide consumate de persoanele admise la
tratament. În Estonia, cea mai mare parte a persoanelor admise la tratament
care menționează un opioid ca drog principal a consumat fentanil, în
timp ce în Finlanda opioidul de care se abuzează cel mai des este
buprenorfina. În Republica Cehă, deși heroina este opioidul principal
cel mai obișnuit, puțin peste jumătate dintre persoanele admise
la tratament pentru probleme legate de opioide sunt consumatoare de alte
opioide.
Consumul
de droguri injectabile: cele mai scăzute niveluri înregistrate
vreodată în rândul persoanelor admise la tratament
Consumul de droguri injectabile este asociat de regulă cu opioidele,
deși în unele țări reprezintă o problemă injectarea de
substanțe stimulante cum ar fi amfetaminele sau cocaina.
Numai douăsprezece țări dispun de estimări ale
prevalenței consumului de droguri injectabile începând din 2012, iar
acestea variază de la mai puțin de un caz până la nouă
cazuri la 1 000 de persoane cu vârste cuprinse între 15 și 64 de ani.
Dintre consumatorii de heroină ca drog principal, admiși la
tratament pentru prima dată în 2015, 29 % au menționat injectarea ca
principală cale de administrare, în scădere de la 43 % în 2006. În
cadrul acestui grup, nivelurile consumului prin injectare variază de la o țară
la alta, de la 8 % în Spania la 90 % sau mai mult în Letonia, Lituania și
România. Injectarea este menționată drept principală cale de
administrare de 46 % dintre persoanele admise la tratament pentru prima
dată pentru consumul de amfetamine ca drog principal — o ușoară
creștere față de 2006 — și de 1 % dintre cele admise la
tratament pentru prima dată pentru consumul de cocaină ca drog
principal.
Pentru principalele trei droguri injectabile luate împreună,
injectarea ca principală cale de administrare a scăzut de la 28 % în
2006 la 19 % în 2015 în rândul consumatorilor din Europa admiși la
tratament pentru prima dată.
III.
CONSUMUL DE DROGURI ÎN ROMÂNIA3
Potrivit rezultatelor ultimului studiu în populaţia
generală – GPS 2016, la nivelul populaţiei generale se
identifică o prevalenţă de-a lungul vieţii a consumului
oricărui tip de drog ilicit de 7,6%. Prevalenţa în ultimul an a
acestui tip de consum este de 4,1%, în timp ce, pentru consumul din ultima
lună se observă o prevalenţă de 1,8%. Faţă de
studiul anterior, se observă creşteri pentru toate cele trei tipuri
de consum. Diferenţele de tendinţă, înregistrate pot fi
explicate prin revigorarea interesului pentru noile substanţe psihoactive,
dar şi prin evoluţia consumului de canabis, care, deşi
înregistrează cele mai mici valori din Europa, îşi continuă tendinţa
ascendentă.
Canabisul continuă să fie cel mai consumat drog în
România.
După canabis, pe poziţia a doua în „topul” celor
mai consumate droguri în România, se situează noile substanţe
psihoactive (NSP) – 2,5%. Urmează: cocaină/crack şi LSD – câte
0,7%, ecstasy – 0,5%, ciuperci halucinogene – 0,4%, heroină, amfetamine
şi ketamină – câte 0,3%.
Consumul
de canabis în populația generală
La nivelul populaţiei generale se identifică o
prevalenţă de-a lungul vieţii a consumului de canabis de 5,8%.
Prevalenţa în ultimul an a consumului de canabis este de 3,2%, în timp ce,
pentru consumul din ultima lună se observă o prevalenţă de
1,4%.
Indiferent de perioada de timp analizată, consumul de
canabis este mai prevalent în rândul bărbaţilor, valorile
înregistrate fiind de două ori mai mari, comparativ cu nivelul observat în
cazul femeilor. Astfel, 7,9% dintre bărbați și 3,8% dintre femei
au consumat cel puțin o dată în viață canabis, 4,3% dintre
bărbați și 2% dintre femei au consumat în ultimul an, iar 2,1%
dintre bărbaţi și 0,7% dintre femei au declarat un consum actual
de canabis. Între cele două sexe, există diferenţe semnificative
în ceea ce priveşte comportamentul faţă de consumul de canabis
pentru toate cele 3 perioade de referinţă.
Cea mai mică vârstă de debut declarată a fost
14 ani, iar media vârstei de debut, 21,3 ani. Peste o treime dintre
respondenţi (35%) au început acest tip de consum la vârsta adolescenței
(sub 19 ani), în timp ce, 43% dintre cei chestionaţi au declarat debut în
consumul de canabis la vârste tinere, 20-24 ani.
Unul din 10 (10%) adulți tineri (15-34 ani) au încercat
de-a lungul vieții să fumeze canabis, unul din 20 (5,8%) au fumat în
ultimul an și unul din 40 (2,5%) a declarat consum de canabis în ultima
lună. Ca și în cazul populației generale, raportul bărbaților
tineri consumatori de canabis la femeile consumatoare din aceeași
categorie de vârstă, înregistrează valoarea 2 pentru consumul
experimental sau recent și chiar 3 pentru consumul actual. Majoritatea
adulților tineri care au fumat canabis în ultima lună (60% dintre
bărbații tineri și 83% dintre femeile tinere) au declarat un
astfel de comportament cu o frecvență între o zi și 3 zile pe
săptămână.
Comparativ cu studiul anterior, canabisul este singura
substanță pentru care s-au înregistrat creșteri ale consumului
pentru toate cele trei intervale de referință, între 26% (pentru
consumul de-a lungul vieții) și 60% (pentru consumul recent).
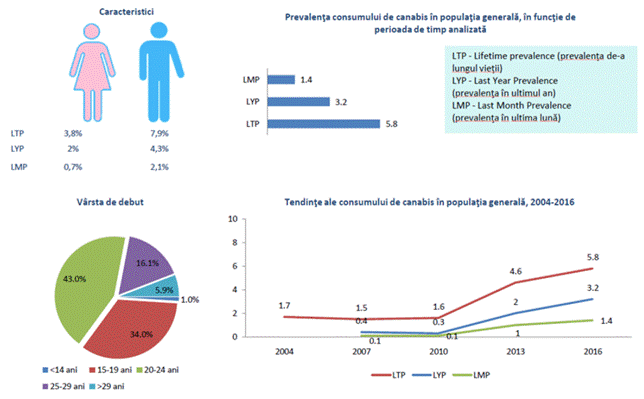
Sursa:
ANA, Raport Naţional privind situaţia drogurilor 2017
Consumul
de stimulanți în populația generală - Ecstasy
În cazul consumului de ecstasy, 0,5% din populaţia
generală cu vârsta cuprinsă între 15 şi 64 ani a declarat
că a consumat acest tip de drog cel puţin o dată în
viaţă, în timp ce, 0,1% dintre respondenţi au menționat un
astfel de consum în ultimul an. Nu s-a înregistrat consum în ultimele 30 zile.
Dacă în cazul bărbaților, 0,8% au declarat
că au consumat ecstasy de-a lungul vieții și 0,2% au menționat
că au consumat și în ultimul an, ponderea femeilor consumatoare este
aceeași și pentru consumul experimental și pentru consumul
recent, respectiv 1%.
În funcţie de categoria de vârstă a
respondenţilor, indiferent de perioada de referință a prevalenței
(de-a lungul vieții sau în ultimul an), cele mai multe persoane
consumatoare se încadrează în grupa de 15-24 ani (0,7% și 0,3%), pe
următorul loc situându-se cele din categoria 25-34 ani (0,6% și
0,2%). De altfel, consumul experimental de ecstasy se înregistrează în
populația generală din toate grupele de vârstă analizate, în
timp ce, consumul recent a fost menționat doar de persoane în vârstă
de până la 44 ani.
În funcţie de nivelul educaţional, analiza datelor
privind consumul de ecstasy indică cele mai mari valori ale acestui tip de
consum pentru persoanele care au absolvit cel mult studii gimnaziale (0,6% în
cazul consumului experimental și 0,3% pentru consumul în ultimul an), în
această categorie înscriindu-se și cei care la momentul
realizării studiului erau liceeni. Pe poziţia a doua, atât pentru
consumul experimental, cât şi pentru cel recent, se situează
respondenţii care au declarat studii liceale și postliceale (0,4%,
respectiv 0,1%). Populația cu un nivel de școlaritate ridicat a menționat
doar consum experimental (0,4%).
În urma analizei datelor, în funcţie de mediul de
rezidenţă, se constată un consum experimental de ecstasy de 3
ori mai ridicat în mediul urban (0,6% faţă de 0,2%), în timp ce,
consumul recent este la fel de prezent în ambele medii (0,1%).
Cu prevalenţe variind de la 1,1% (Regiunea Nord-Vest),
la 0,1% (Regiunea Centru și Regiunea Nord-Est), consumul experimental de
ecstasy este prezent în 7 din cele 8 regiuni de dezvoltare economică ale
României (excepția o reprezintă Regiunea Sud), în timp ce, consumul
recent se înregistrează doar în 4 regiuni.
Cea mai mică vârstă de debut, declarată de
cei care au afirmat consum de ecstasy pe parcursul vieţii, a fost 15 ani,
iar cea mai mare, 29 ani. Deşi nu se înregistrează debut precoce
(înainte de 14 ani) în consumul de ecstasy, proporţia celor care au
început acest tip de consum la vârste cuprinse între 15 şi 19 ani este de
34,6%.
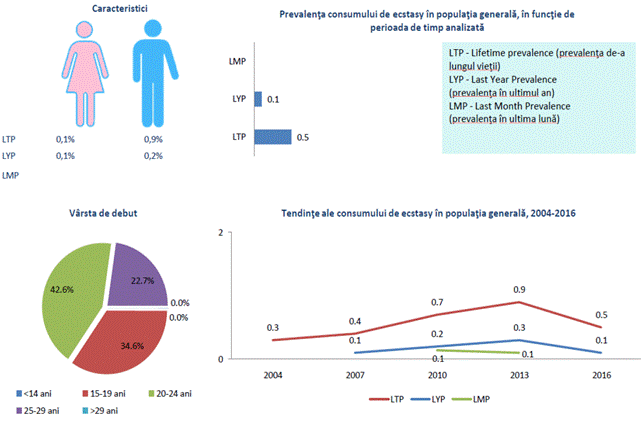
Sursa:
ANA, Raport Naţional privind situaţia drogurilor 2017
Consumul
de stimulanți în populația generală - Cocaină/crack
Consumul de cocaină/crack înregistrează al
patrulea nivel al prevalenţei în „clasamentul” drogurilor ilicite. Astfel,
0,7% din populaţia generală cu vârsta cuprinsă între 15 şi
64 ani, inclusă în eşantion, a experimentat consumul de cocaină/
crack, 0,2% dintre respondenţi au declarat consum recent de cocaină/
crack, iar 0,1% au menționat că au consumat și în ultima
lună.
Acest comportament este specific în special adulților
tineri (15-34 ani), care au experimentat consumul de cocaină/crack în
proporție de 1%, 0,2% au consumat în ultimul an, pentru ca, în ultima
lună, să se înregistreze consum al acestor substanțe doar în
populația cu vârste între 35 și 64 ani (0,1%).
Dacă în ceea ce priveşte experimentarea stimulanților
de tip cocaină/crack, procentul bărbaților consumatori este
aproape dublu față de cel al femeilor consumatoare, 0,8% față
de 0,5%, în privinţa consumului recent și al celui actual, se
observă prevalenţe similare pentru cele două genuri: 0,2%
masculin şi 0,2% feminin - pentru consumul de cocaină/crack din
ultimul an, respectiv 0,1% masculin şi 0,1% feminin - pentru consumul de
cocaină/crack din ultima lună.
Consumul de cocaină/crack este experimentat atât în
mediul urban, cât și în mediul rural raportul prevalențelor
înregistrate în cele două medii fiind de 4,5, doar persoanele din mediul
urban manifestând un astfel de comportament în ultimul an și în ultima
lună.
Cu excepţia Regiunii Sud-Vest, în celelalte 7 regiuni
ale ţării, se înregistrează consum experimental de
cocaină/crack, cele mai multe cazuri fiind înregistrate în București-Ilfov
(1,3%), Regiunea Vest (1,1%) și Regiunea Nord-Vest (0,8%). În schimb,
consumul actual de cocaină/crack se restrânge în Regiunea Vest (0,6%) și
Regiunea Nord-Vest (0,2%).
Cea mai mică vârstă de debut, declarată de
către cei care au experimentat consumul de cocaină/crack, a fost 18
ani, iar cea mai mare, 34 ani. 42,3% dintre respondenţi au debutat în
consumul de cocaină/crack la vârste cuprinse între 20 şi 24 ani,
32,2% au început acest tip de consum între 25 şi 29 ani.
După o perioadă de creștere începută în
anul 2010, în 2016 se remarcă o stabilizare a prevalențelor
consumului de cocaină/crack de-a lungul vieții și în ultimul an
la nivelul celor identificate în studiul anterior (2013), dar se
înregistrează o revenire a consumului actual al acestor substanțe
stimulante.
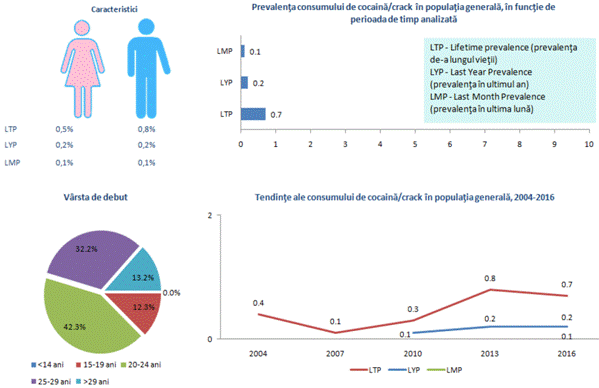
Sursa:
ANA, Raport Naţional privind situaţia drogurilor 2017
Consumul
de stimulanți în populația generală - Amfetamine
În anul 2016, amfetaminele înregistrează în România o
prevalenţă a consumului de-a lungul vieţii de 0,3%, în timp ce,
pentru consumul recent se constată o prevalenţă de 0,1%. Pentru
acest tip de drog, nu se constată la nivel naţional consum în
ultimele 30 de zile.
Dacă în cazul consumului experimental de amfetamine,
prevalenţa în rândul populaţiei masculine este de 6 ori mai mare
decât cea observată în rândul celei feminine (0,6%, faţă de
0,1%), doar bărbații continuă să consume în ultimul an –
0,1%.
Cea mai mare prevalență de-a lungul vieții se
înregistrează în grupa de vârstă 25-34 ani (0,6%). Nu se
înregistrează consum de amfetamine pentru respondenţii cu vârsta
peste 54 ani.
Ca în cazul celorlalte tipuri de droguri analizate,
amfetaminele sunt consumate cu predilecţie în mediul urban, decât în cel
rural, unde se înregistrează o prevalenţă de 5 ori mai mare:
0,5%, faţă de 0,1%.
Exceptând populația din Regiunea Sud-Vest, respondenții
din celelalte 7 regiuni de dezvoltare economică a României au declarat
consum de amfetamine, cei mai mulți fiind din București-Ilfov (0,7%) și
din Regiunea Nord-Vest (0,7%). Aceste regiuni sunt cele în care s-a înregistrat
consum recent - București-Ilfov, 0,1% și Regiunea Nord-Vest, 0,4%.
Pentru debutul în consumul de amfetamine se
înregistrează o vârstă medie de 21 ani. Debutul în consumul de
amfetamine s-a realizat în proporții similare la vârste cuprinse între
15-19 ani (46,4%) și 20-24 ani (45,9%). Cea mai mică vârstă de
debut a fost 16 ani.
Consumul experimental de amfetamine se stabilizează la
un nivel foarte scăzut.
Heroină
și alte opiacee
La nivelul populaţiei generale se identifică o
prevalenţă de-a lungul vieţii a consumului de heroină de
0,3%. Prevalenţa atât în ultimul an, cât și în ultima lună,
prezintă aceeași valoare, 0,1%.
În cazul consumului de heroină, bărbaţii
înregistrează o prevalenţă a consumului de-a lungul vieţii
de 0,3%, faţă de 0,2% în rândul femeilor. În cazul consumului recent,
nu există o diferenţiere a consumului de heroină între cele
două sexe: 0,2% pentru bărbaţi, respectiv 0,1% pentru femei. Cât
priveşte consumul actual de heroină, acesta înregistrează
aceeaşi valoare – 0,1%, atât în rândul bărbaţilor, cât şi
în rândul femeilor.
Cea mai mică vârstă de debut declarată a fost
16 ani, iar media vârstei de debut este de 22,3 ani. O treime dintre
respondenţi (33%) au început acest tip de consum la vârste foarte fragede
(sub 19 ani), în timp ce, 46,1% dintre cei chestionaţi au declarat debut
în consumul de heroină la vârste cuprinse între 20-24 ani.
În ceea ce privește tendințele înregistrate în
perioada analizată, 2004-2016, se remarcă o stabilizare a consumului
de heroină de-a lungul vieții la nivelul anului 2010, dar și
apariția consumului recent și actual (la valori foarte mici).
Noile
substanțe psihoactive
Conform rezultatelor GPS 2016, după canabis, pe
poziţia a doua în „topul” celor mai consumate droguri în România, se
situează noile substanţe psihoactive. Astfel, 2,5% din populaţia
generală cu vârsta cuprinsă între 15 şi 64 ani inclusă în
eşantion a experimentat consumul de NSP, 0,9% dintre persoanele
intervievate au declarat consum de NSP în ultimul an, în timp ce, doar 0,3% au
menționat că au consumat și în ultima lună.
Indiferent de perioada analizată, populația de sex
masculin consumatoare de NPS reprezintă dublul populației feminine
care prezintă același comportament (3,4% faţă de 1,6%, 1,3%
față de 0,6%, respectiv 0,5% faţă de 0,2%).
Consumul de NPS este experimentat cu precădere de
populaţia tânără, aproape toți consumatorii (91%) debutând
în intervalul de vârstă 15-24 ani.
Pe categorii de vârstă, cele mai mari prevalenţe
ale consumului de NPS se înregistrează în rândul populaţiei tinere:
15-24 ani - 5% consum experimental, 2,1% consum actual și, respectiv 0,6%
consum recent - şi 25-34 ani - 3,7% consum experimental, 1,4% consum
recent și, respectiv 0,6% consum actual.
Noile substanțe psihoactive experimentate de participanții
la studiu: substanțele sintetice (1,3%), ierburi (0,7%), piperazine
(0,4%), GLB (0,4%), spice (0,3%, ketamină (0,3%), Nexus (0,2%), mefedrona
(0,2%).
Cele mai ridicate prevalenţe ale consumului pentru
acest tip de drog se observă în rândul respondenţilor care au studii
universitare şi postuniversitare, 3,7% au consumat cel puțin o
dată în viață, 1,4% au consumat în ultimul an și 0,4% au
consumat în ultima lună. Rezultatele sunt explicabile prin prisma
identificării unor prevalenţe similare a acestui tip de consum în
rândul categoriei de vârstă 25-34 ani.

Sursa:
ANA, Raport Naţional privind situaţia drogurilor 2017
În funcţie de mediul de rezidenţă, ca şi
în cazul celorlalte tipuri de droguri ilicite, se constată un consum
predominant de NSP în mediul urban, indiferent de perioada de timp
considerată ca şi perioadă de referinţă, 3,2% dintre
respondenţii care locuiesc în mediul urban au declarat consum experimental
de NPS, faţă de 1,1% dintre cei care îşi au rezidenţa în mediul
rural, 1,2% dintre cei din mediul urban au declarat consum de NSP în ultimul
an, faţă de 0,3%, în mediul rural, în timp ce, consumul actual
înregistrat în mediul urban este de 0,5%, față de 0,1% în mediul
rural.
Ca în cazul canabisului, în toate regiunile ţării
se înregistrează consum experimental de NPS, de la 0,7% în Regiunea
Nord-Vest la 4,9% în București-Ilfov. De asemenea, consumul recent este
răspândit la nivel național, fiind observat în 7 din cele 8 regiuni
de dezvoltare economică ale României (excepție în Regiunea Sud-Est),
de la 0,1% în Regiunea Nord-Est, la 2,3% în București-Ilfov. În schimb,
doar populația din 4 regiuni a consumat și în ultima lună, cea
mai mare prevalență fiind declarată de locuitorii din București-Ilfov
(1%).
Cea mai mică vârstă de debut, declarată de
către cei care au experimentat consumul de NSP, a fost 12 ani.
Concluzii
- Comparând rezultatele ultimelor două studii privind
prevalența consumului de droguri în România (2013 și 2016), se
observă o creştere a consumului experimental de droguri ilicite, de
la 6,6% la 7,6%, dar şi a consumului recent şi a celui actual: de la
2,5% la 4,1%, respectiv de la 1,1%, la 1,7%. Diferenţele de
tendinţă, înregistrate în ceea ce priveşte consumul
oricărui tip de drog, respectiv creştere a consumului experimental, a
consumului recent şi a celui actual, pot fi explicate prin revigorarea
interesului pentru noile substanţe psihoactive, dar şi prin
evoluţia consumului de canabis, care, deşi înregistrează cele
mai mici valori din Europa, îşi continuă tendinţa
ascendentă.
- Canabisul continuă să fie cel mai consumat drog
în România, atât în populația generală, cât și în cea școlară.
De asemenea, odată cu intrarea în vigoare a Noului Cod Penal (februarie
2014) și implementarea măsurilor privind tratamentul ca
alternativă la închisoare, a devenit și drogul principal pentru care
se solicită cu preponderenţă asistenţă în sistemul de
tratament ambulatoriu.
- România continuă să se numere printre
ţările europene cu cel mai scăzut consum de droguri, fiind
pentru majoritatea drogurilor sub media europeană a consumului.
- După o perioadă de declin, sunt semne ale creșterii
consumului de noi substanțe psihoactive în rândul populației
generale, în special al tinerilor. Totuși, problemele relaționate cu
acestea sunt în declin, numărul cazurilor admiterilor la tratament sau a
urgențelor datorate consumului de NSP fiind în scădere față
de anul anterior.
IV.
LEGISLAŢIE ÎN DOMENIUL ANTIDROG
Legislaţie
internaţională în domeniul antidrog4
|
Convenţii internaţionale |
Ratificate la nivel naţional
prin: |
|
Convenţia unică asupra
stupefiantelor din 1961, astfel cum a
fost modificată prin protocolul din 1972; |
Decretul nr. 626 din 1973 pentru aderarea României la Conventia unica asupra
stupefiantelor din 1961 şi la protocolul privind modificarea
acesteia; |
|
Convenţia naţiunilor
unite din 1971 asupra substanţelor psihotrope; |
Legea nr. 118 din 15 decembrie
1992 pentru aderarea Romaniei la Conventia asupra
substantelor psihotrope din 1971 şi la Conventia contra traficului
ilicit de stupefiante şi substante psihotrope din 1988; |
|
Convenţia din 1988 contra
traficului ilicit de stupefiante şi substanţe psihotrope; |
Legea nr. 118 din 15 decembrie
1992 pentru aderarea Romaniei la Conventia asupra
substantelor psihotrope din 1971 şi la Conventia contra traficului
ilicit de stupefiante şi substante psihotrope din 1988; |
|
Convenţia cadru WHO pentru controlul tutunului, adoptată la Geneva la 21
mai 2003; |
Legea nr. 332/2005 de aderare a României la Convenţia cadru WHO
pentru controlul tutunului (M.Of. nr. 1088/02.12.2005); |
|
Convenţia de cooperare
poliţienească pentru Europa de Sud-Est, adoptată la Viena în data de 5 mai 2006. |
Legea nr. 214/02.07.2007 de aderare a României la Convenţia de cooperare
poliţienească pentru Europa de Sud-Est (M.Of. nr.
475/16.07.2007). |
Legislaţie
naţională în domeniul antidrog5
Legea nr. 143 din 26 iulie 2000 privind prevenirea şi
combaterea traficului şi consumului ilicit de droguri;
- Legea nr. 339 din 5 decembrie 2005 privind regimul juridic
al plantelor, substanţelor şi preparatelor stupefiante şi
psihotrope;
- Legea nr. 381 din 28 septembrie 2004 privind unele
măsuri financiare în domeniul prevenirii şi combaterii traficului
şi consumului ilicit de droguri;
- Legea nr. 64/ 2005 privind participarea României ca membru
cu drepturi depline la Grupul de cooperare pentru combaterea consumului şi
traficului ilicit de droguri (Grupul Pompidou) din cadrul Consiliului Europei;
- Legea nr. 194 din 7 noiembrie 2011 republicată,
privind combaterea operaţiunilor cu produse susceptibile de a avea efecte
psihoactive, altele decât cele prevăzute de acte normative în vigoare
- Hotărârea nr. 860 din 28 iulie 2005 pentru aprobarea
Regulamentului de aplicare a dispoziţiilor Legii nr. 143/2000 privind
combaterea traficului şi consumului ilicit de droguri, cu
modificările şi completările ulterioare;
- Hotărârea nr. 1915 din 22 decembrie 2006 pentru
aprobarea normelor metodologice de aplicare a prevederilor Legii nr. 339/2005
privind regimul juridic al plantelor, substanţelor şi preparatelor
stupefiante şi psihotrope, cu modificările şi completările
ulterioare;
- Hotărâre nr.461 din 11.05.2011 privind organizarea
şi funcţionarea Agenţiei Naţionale Antidrog
- H.G. nr. 784/09.10.2013 privind aprobarea Strategiei
naţionale antidrog 2013-2020 şi a Planului de acţiune în
perioada 2013-2016 pentru implementarea Strategiei naţionale antidrog
2013-2020
- H.G. nr. 867/14.10.2015 pentru aprobarea Nomenclatorului
serviciilor sociale, precum şi a regulamentelor-cadru de organizare
şi funcţionare a serviciilor sociale
- H.G. nr. 78/24.06.2014 privind reglementarea
activităţii de voluntariat în România
- H.G. nr. 684/19.08.2015 privind aprobarea Programului
naţional de prevenire şi asistenţă medicală,
psihologică şi socială a consumatorilor de droguri 2015-2018
- H.G. nr. 659/19.08.2015 privind aprobarea Programului de
interes naţional de prevenire şi asistenţă medicală,
psihologică şi socială a consumatorilor de droguri 2015-2018
- Ordinul nr. 103 din 26.04.2012 privind aprobarea
Procedurii de autorizare a operaţiunilor cu produse susceptibile de a avea
efecte psihoactive, altele decât cele prevazute de acte normative în vigoare,
şi a cuantumului tarifelor de autorizare si evaluare
Legislaţie
secundară (acte normative incidente, ordine, dispoziţii)6
- Legea nr. 349/2002 pentru prevenirea şi combaterea
efectelor consumului produselor din tutun;
- Legea nr. 477 din 8 noiembrie 2004 privind Codul de
conduită a personalului contractual din autorităţile şi
instituţiile publice;
- Legea nr. 182 din 12 aprilie 2002 privind protecţia
informaţiilor clasificate;
- Legea nr. 360 din 6 iunie 2002 privind Statutul
poliţistului;
- Legea nr. 677 din 21.11.2001 pentru protecţia
persoanelor cu privire la prelucrarea datelor cu caracter personal şi
libera circulaţie a acestor date;
- O.U.G. nr. 34 din 19.04.2006 privind atribuirea
contractelor de achiziţie publică, a contractelor de concesiune de
lucrări publice şi a contractelor de concesiune de servicii;
- Ordonanţa nr. 27 din 30.01.2002 privind reglementarea
activităţii de soluţionare a petiţiilor;
- Hotărârea nr. 991 din 25 august 2005 pentru aprobarea
Codului de etică şi deontologie al poliţistului;
- Ordinul comun MSP şi MIRA nr. 770 şi respectiv
nr. 192 din 2007 pentru aprobarea Metodologiei de completare a fişelor
standard şi de transmitere a datelor prevăzute în foaia
individuală de urgenţă pentru consumul de droguri, foaia
individuală de admitere la tratament pentru consumul de droguri, cazurile
înregistrate de HVC şi HVB în rândul consumatorilor de droguri injectabile
şi prevalenţa infecţiilor cu HIV, HVB şi HVC în rândul
consumatorilor de droguri injectabile, etc. (Anexa nr. 1);
- Ordin nr. 1389 din 4 august 2008 privind aprobarea
criteriilor şi metodologiei de autorizare a centrelor de furnizare de
servicii pentru consumatorii de droguri şi a Standardelor minime
obligatorii de organizare şi funcţionare a centrelor de furnizare de
servicii pentru consumatorii de droguri;
- Ordin nr. 1216/C din 18 mai 2006 privind modalitatea de
derulare a programelor integrate de asistenţă medicală,
psihologică şi socială pentru persoanele aflate în stare
privativă de libertate, consumatoare de droguri;
- Ordin comun al Ministerului Sănătăţii
şi Familiei şi Ministerului Justiţiei nr. 898/725/2002 privind
măsurile medicale şi educative aplicate toxicomanilor în
penitenciare;
- Decizia nr. 16 din 2 octombrie 2006 pentru aprobarea
Standardelor minime obligatorii privind managementul de caz în domeniul
asistenţei consumatorului de droguri;
- Decizia nr. 17 din 2 octombrie 2006 pentru aprobarea
Metodologiei de elaborare, modificare şi implementare a planului
individualizat de asistenţă a consumatorului de droguri;
Legislaţie
în domeniul precursorilor de droguri7
Texte
internaţionale
- Convenţia din 1988 contra traficului ilicit de
stupefiante şi substanţe psihotrope
Reglementări
comunitare
- Regulamentul (CE) nr. 273/2004 al Parlamentului European
şi al Consiliului din 11 februarie 2004 privind precursorii de droguri;
- Regulamentul (CE) nr. 111/2005 al Consiliului privind
supravegherea comerţului cu precursori de droguri între Comunitate şi
ţările terţe.
Reglementări
naţionale
- Legea nr. 186 din 13 iunie 2007 pentru aprobarea O.U.G.
nr. 121/2006 privind regimul juridic al precursorilor de droguri;
- O.U.G. nr. 121/2006 privind regimul juridic al
precursorilor de droguri aprobată prin Legea nr.186/2007;
- H.G. nr. 358/2008 pentru aprobarea regulamentului de
aplicare a O.U.G. nr. 121/2006 privind regimul juridic al precursorilor de
droguri, precum şi pentru modificarea H.G. nr. 1489/2002 privind
înfiinţarea Agenţiei Naţionale Antidrog.
Alte
acte normative incidente
- Lege nr. 333 din 8 iulie 2003 privind paza obiectivelor,
bunurilor, valorilor şi protecţia persoanelor, cu modificările
şi completările ulterioare.
Documente
strategice8
Documente
strategice internaţionale
Declaraţia politică de la Viena (martie 2009);
Planul de acţiune (al Declaraţiei politice de la
Viena) pentru o cooperare internaţională către o strategie
integrată şi echilibrată de combatere a problematicii drogurilor
la nivel mondial.
Documente
strategice europene
Strategia Uniunii Europene privind drogurile 2005-2012,
adoptată de Consiliul European în 16-17 decembrie 2004;
Planul de acţiune al Uniunii Europene privind drogurile
pentru perioada 2009-2012 (2008/C 326/09);
Programul multianual Stockholm (2010-2014), adoptat de
către Consiliul European (2010/C 115/01) şi Planul de acţiune al
Comisiei Europene pentru implementarea Programului multianual Stockholm;
Strategia de Securitate Internă a Uniunii Europene
(COM(2010) 673).
Documente
strategice naţionale
Programul de guvernare al României 2009-2012 (Capitolul 20 -
Ordine şi siguranţa cetăţeanului) aprobat prin
Hotărârea Parlamentului nr. 39 din 23/12.2009 de aprobare a Programului de
guvernare al României 2009-2012 (M.Of. nr. 907/23.12.2009);
Strategia naţională de ordine publică
2010-2013, aprobată prin H.G. nr. 1040/13.10.2010 pentru aprobarea
Strategiei naţionale de ordine publică 2010-2013;
Strategia naţională antidrog 2005-2012,
adoptată prin Hotărârea Guvernului nr. 73/2005 privind aprobarea
Strategiei naţionale antidrog în perioada 2005-2012;
Planul de acţiune pentru implementarea Strategiei
naţionale antidrog în perioada 2010-2012, aprobat prin Hotărârea
Guvernului nr. 1.369/2010 privind aprobarea Planului de actiune pentru
implementarea Strategiei nationale antidrog în perioada 2010-2012;
Evaluarea Strategiei naţionale antidrog 2005-2012;
Strategia naţională antidrog 2013-2020 şi
Planul de acţiune pentru implementarea Strategiei naţionale antidrog
în perioada 2013-2016, adoptate prin Hotărârea Guvernului nr. 784/09.10.2013
privind aprobarea Strategiei naţionale antidrog 2013-2020 şi a
Planului de acţiune în perioada 2013-2016 pentru implementarea Strategiei
naţionale antidrog 2013-2020;
Monitorizarea activităţilor, pentru perioada
2013-2014, din Planul de acţiune pentru implementarea Strategiei
naţionale antidrog, în perioada 2013-2020;
Programul de guvernare 2016;
H.G. nr. 684/19.08.2015 privind aprobarea Programului
naţional de prevenire şi asistenţă medicală,
psihologică şi socială a consumatorilor de droguri 2015-2018;
H.G. nr. 659/19.08.2015 privind aprobarea Programului de
interes naţional de prevenire şi asistenţă medicală,
psihologică şi socială a consumatorilor de droguri 2015-2018.
V.
CAMPANII I.E.C. REALIZATE ÎN ANII ANTERIORI
În anul 2010, tema campaniei, lansată cu ocazia Zilei
Internaţionale de Luptă împotriva Abuzului şi Traficului Ilicit
de Droguri în data de 26 iunie
La nivelul regiunii Vest, campania a fost implementată
de Direcţiile de Sănătate Publică Arad, Caraş-Severin,
Hunedoara, Timiş.
În anul 2011, tema campaniei Ziua Internaţională
de Luptă împotriva Abuzului şi Traficului Ilicit de Droguri a fost
„COMUNITĂŢI SĂNĂTOASE”
şi sloganul campaniei a fost ”VIAŢA TA. COMUNITATEA TA. NU
ESTE LOC PENTRU DROGURI”.
Campania a fost derulată de Direcţiile de
Sănătate Publică Harghita, Mehedinţi, Timiş.
În anul 2012, tema campaniei Ziua Internaţională
de Luptă împotriva Abuzului şi Traficului Ilicit de Droguri a fost
„COMUNITĂŢI SĂNĂTOASE”
şi sloganul campaniei a fost ”VIAŢA TA. COMUNITATEA TA. NU
ESTE LOC PENTRU DROGURI”.
Următoarele Direcţii de Sănătate
Publică Judeţene au implementat campania la nivel local: Argeş,
Bacău, Braşov, Buzău, Cluj, Dâmboviţa, Hunedoara,
Ialomiţa, Iaşi, Mehedinţi, Mureş, Neamţ, Olt, Prahova,
Sălaj, Timiş, Vâlcea.
În anul 2013, tema campaniei Ziua Internaţională
de Luptă împotriva Abuzului şi Traficului Ilicit de Droguri a fost
”Efectele nocive ale substanţelor noi cu proprietăţi psihoactive
(SNPP)”, iar sloganul campaniei a fost ”Sănătatea este „noua euforie”
din viaţa ta, nu drogurile!”.
Campania a fost implementată la nivel local de
Direcţiile de Sănătate Publică Bacău, Braşov,
Dâmboviţa, Hunedoara, Iaşi, Neamţ, Olt, Timiş.
În anul 2014, tema campaniei Ziua Internaţională
de Luptă împotriva Abuzului şi Traficului Ilicit de Droguri a fost
”Efectele nocive ale substanţelor noi cu proprietăţi psihoactive
(SNPP)”, iar sloganul campaniei a fost ”Sănătatea este „noua euforie”
din viaţa ta, nu drogurile!”.
Campania a fost implementată la nivel local de
Direcţiile de Sănătate Publică Bacău, Braşov,
Buzău, Dâmboviţa, Hunedoara, Iaşi, Mureş, Olt, Timiş.
În anul 2015, tema Zilei Internaţionale de Luptă
împotriva Abuzului şi Traficului Ilicit de Droguri a fost
”Tulburările cauzate de consumul de droguri pot fi prevenite şi
tratate”, iar sloganul a fost „Un mesaj al speranţei: Tulburările
cauzate de consumul de droguri pot fi prevenite şi tratate”.
Următoarele Direcţii de Sănătate
Publică Judeţene au implementat campania la nivel local: Bacău,
Buzău, Hunedoara, Iaşi, Olt, Vâlcea.
În anul 2016, tema Zilei Internaţionale de Luptă
împotriva Abuzului şi Traficului Ilicit de Droguri a fost ”Să ne dezvoltăm vieţile,
comunităţile, identităţile, fără droguri”.
Următoarele Direcţii de Sănătate
Publică Judeţene au implementat campania la nivel local: Alba, Arad,
Bacău, Bistriţa, Buzău, Constanţa, Hunedoara, Iaşi,
Mureş, Olt, Timiş.
În anul 2017, tema Zilei Internaţionale de Luptă
împotriva Abuzului şi Traficului Ilicit de Droguri a fost ” În
primul rând, ASCULTĂ”, iar sloganul a fost „În primul rând, ASCULTĂ -
Să îi asculți pe copii și tineri este primul pas pentru a-i
ajuta să crească sănătoși și în siguranță”.
Campania a fost implementată la nivel local de
Direcţiile de Sănătate Publică Arad, Bacău, Bistrița-Năsăud,
Buzău, Constanța, Hunedoara, Iași, Mureș, Neamț, Olt,
Timiș.
Ce sunt drogurile?
Drog - Orice substanţă care,
introdusă într-un organism viu, poate modifica una dintre funcţiile
acestuia (OMS, 1969).
Drog de abuz - Orice substanţă cu
efecte psihoactive (capabilă să producă modificări de
percepţie, a stării de spirit, conştiinţă şi
comportament) şi susceptibilă de a fi autoadministrată cu un uz
nemedical (OMS, 1982).
Droguri ilegale - Drogurile ilegale sunt droguri
care sunt atât de dăunătoare încât ţările din întreaga lume
au decis să le controleze. Toate droguri ilegale au efecte fizice
imediate. Drogurile pot, de asemenea, împiedica grav dezvoltarea psihică şi
emoţională, în special în rândul tinerilor. De fapt, drogurile
suprimă un potenţial pe care utilizatorii nu îl vor mai recupera,
deoarece drogurile vor schimba dezvoltarea unor mecanisme naturale de adaptare.
Droguri legale - Nu toate drogurile sunt
ilegale. De exemplu, cafeina (găsită în cafea sau Coca-Cola),
nicotina (din ţigări) şi alcoolul sunt droguri legale din punct
de vedere tehnic, cu toate că acestea, de obicei, nu sunt menţionate
ca atare. Medicamentele, indiferent dacă sunt prescrise de un medic sau
sunt obţinute direct din farmacii, sunt droguri legale care ne ajută
să tratăm diverse boli, dar, şi în cazul acestora pot să
apară abuzuri.
Stupefiant – 1. Substanță din
categoria drogurilor care produce alterări ale funcțiilor psihice și
care, prin folosire repetată, dă naștere fenomenului de dependență.
2. Substanță medicamentoasă care inhibă centrii nervoși,
provocând o stare de inerție fizică și psihică și
care, folosită mult timp, duce la obișnuință și la
necesitatea unor doze crescânde.
Psihotrop – Medicament sau drog care acționează
asupra psihicului.
Dependență – 1. Stare patologică
datorată obișnuinței de a consuma alcool, stupefiante,
medicamente. 2. Stare de intoxicație cronică rezultând din absorbția
repetată a unui drog sau medicament și care se manifestă prin
nevoia de a continua această absorbție.
Documente disponibile on-line
selectate:
1.
World Drug Report 2017 - Executive
summary - Conclusions and Policy implications, United Nations Office on Drugs
and Crime, 2017 https://www.unodc.org/wdr2017/index.html
https://www.unodc.org/wdr2017/field/Booklet_1_EXSUM.pdf
Documente disponibile on-line, în limba română:
2.
Observatorul European pentru Droguri
și Toxicomanie (2017), Raportul european privind drogurile 2017: Tendințe
și evoluții, Oficiul pentru Publicații al Uniunii Europene,
Luxemburg
http://www.emcdda.europa.eu/system/files/publications/4541/TDAT17001RON.pdf
3.
Agenţia Naţională
Antidrog (ANA), European Monitoring Centre for Drugs and Drug Addiction
(EMCDDA), Raport naţional privind situaţia drogurilor 2017, ROMÂNIA,
Noi evoluţii şi tendinţe
http://www.ana.gov.ro/rapoarte
nationale/RN_2017.pdf
4.
http://www.ana.gov.ro/legislatie_internationala.php
5.
http://www.ana.gov.ro/legislatie_interna.php
6.
http://www.ana.gov.ro/legislatie_secundara.php
7.
http://www.ana.gov.ro/legislatie_precursori.php
8.
http://www.ana.gov.ro/documente_strategice.php
Link-uri
disponibile on-line
http://insp.gov.ro/sites/cnepss/drogurile/
26 IUNIE 2018 - ZIUA INTERNATIONALA DE LUPTĂ ÎMPOTRIVA
ABUZULUI ŞI TRAFICULUI DE DROGURI


Ziua Mondială fără Tutun (World No Tobacco Day -
WNTD)
31 mai 2018
2.
Analiza de situaţie
Fumatul
astăzi: tribut semnificativ de dizabilitate şi deces
prin
bolile cardiovasculare
Sumar
Rezumat
1.
Preambul
2. Prevalenţa recentă a fumatului
3. Decesele şi povara morbidă BCV atribuibile fumatului
4. Măsurile MPOWER – replică OMS la epidemia tabagică
5. România recentă: morbi-mortalitatea BCV totală sau
atribuibilă fumatului
6. România vs UE 2015: decesele
BCV atribuibile fumatului şi altor factori de risc
7.
România 2016: status-ul aplicării MPOWER
7.
Concluzii
9.
Bibliografie
Rezumat. Evidenţele sugerează
că în ultima decadă fumatul în lume a scăzut moderat pe
seama ţărilor cu venituri mari. Cel mai mult fumează
bărbaţii din ţările cu venituri mijlocii şi femeile
din ţările cu venituri mari. Date recente pentru Regiunea Euro-OMS
indică fumat mai frecvent la bărbaţii din zonele Sud & Est
decât în zonele Nord & Vest şi la femeile din Vest & Sud
(exceptând socio-culturile islamice) faţă de Est; în context, UE
statea mai bine la bărbaţi şi mai rău la femei. În lume,
BCV continuă să reprezinte cauza de deces numărul 1, cu mortalitatea
specifică mai mare în ţările cu venituri mici şi
mijlocii. În Euro-OMS BCV au generat aproape 1/2 din totalul deceselor, în timp
ce în UE ceva mai mult de 1/3. Deşi incidenţa standardizată a
BCV înregistrează o anumită scădere, BCV erau încă
responsabile de procentaje importante din DALYs pierduţi în Europa 2015.
Între 1 şi 3 din 10 decese prin BCV sunt atribuibile fumatului. Dacă
fumează, femeile sunt supuse unui risc de deces BCV mai mare decât
bărbaţii. Până în 2017 măsurile pachetului MPOWER –
OMS au reuşit să contracareze
diferite aspecte ale epidemiei tabagice
mondiale pentru circa 4 din 10 persoane, contribuţiile cele mai
însemnate venind de la aplicarea pe ambalaje a avertismentelor de
sănătate şi campaniile mass-media anti-fumat.
Deşi românii fumează la cote vecine mediei
UE, ponderea deceselor tutun-dependente era în 2016 superioară
ţărilor cu HDI înalt. România a înregistrat progrese modice în
2016 faţă de 2015 în privinţa morbi-mortalităţii BCV.
Decesele prin boli atribuibile fumatului au scăzut în 2016 faţă
de 2010 cu circa 17%. În 2012 tributul BCV plătit fumatului de români se
ridica la 13% dintre diagnostice şi la
circa 12% dintre decese. Date
standardizate 2015 arătau pentru România prevalenţe BCV superioare
mediilor UE la ambele genuri; după procentajul deceselor BCV atribuibile,
fumatul ocupa locul 2 între 3 FR comportamentali (după alimentaţie) –
ca şi în UE. Poziţionările variate ale României faţă
de cele mai bune practici MPOWER comporta în 2016 următoarea ordine de
merit: P – Protecţia faţă de fumul asociat cu consumul de
tutun; O - Oferirea de ajutor pentru renunţare; E -
Interdicţiile privind publicitatea;
R - Creşterea taxării tutunului şi W-
Avertismentele pe ambalaje. Locul onorant atribuit criteriului P este datorat
Legii 15/2016 ce a interzis complet fumatul în toate spaţiile publice
închise, tentativele de până acum de a o submina eşuând până în
prezent. Scăderea, fie şi modică, a
morbi-mortalităţii BCV în 2016 poate reflecta efectele Legii 15
coroborate cu efortul promotorilor sănătăţii pentru
cunoaşterea/aplicarea întocmai a acesteia.
1. Preambul
Ziua Mondială Fără Tutun (ZMFT), se celebrează în
fiecare 31 mai sub auspiciile OMS pentru
a conştientiza publicul şi decidenţii politicilor de sănătate în privinţa poverii sociale enorme (boli/dizabilităţi/decese premature)
atrasă de consumul de tutun şi
a stimula modificări comportamentale şi contramăsuri legislative
specifice.
În 2018 atenţia se îndreaptă
către ucigaşul nr. 1 al omenirii - bolile cardiovasculare, pentru
care fumatul reprezintă un risc redutabil.
Tema ZMFT din acest an, Tutunul şi bolile cardiovasculare*, focalizează pe bolile
asociate fumatului [1] şi are drept scop sporirea
conştientizării riscului indus de fumat pentru bolile cardiace,
accidentul vascular cerebral şi alte boli ale aparatului circulator –
reprezentând în ansamblu principala cauză de deces în lume [2].
Previziunile
sunt îngrijorătoare: 1 miliard de oameni riscă să-şi
piardă viaţa în acest secol
dacă nu se întreprind măsuri mai ferme împotriva consumului de
tutun [3]. Deşi o serie de strategii eficiente pentru
controlul/prevenirea fumatului sunt deja definite, dificultatea rămâne aceea de a convinge
decidenţii sociali - de a le adopta şi publicul - de a le pune în
practică pe cele ce îl privesc.
2. Prevalenţa recentă a fumatului
Pentru
vârstele 15+ ani, OMS estimează că prevalenţa globală a fumatului curent
(zilnic sau ocazional) la bărbaţi a scăzut moderat de la 39% în 2007
la 35% în 2015, scăderi
mai importante (34% à29%) fiind
înregistrate în ţările cu venituri mari. În acelaşi interval prevalenţa globală a fumatului la femei a
scăzut uşor (8% à 6%), menţinându-se sub 5% în ţările cu venituri mici şi medii.
Cel mai mult fumează
bărbaţii din ţările cu
venituri medii şi
femeile din ţările cu venituri mari [4].
Pentru
Regiunea Euro-OMS, în 2015
sau ultimul an acoperit cu date, se înregistrau la bărbaţii de 15+ ani prevalenţe ale fumatului
semnificativ mai ridicate în zonele Sud & Est (date naţionale în clasa
> 41%) decât
în zonele Nord & Vest (clasele 22-26% sau < 22%). În privinţa
femeilor de 15+ ani, prevalenţa fumatului înregistra în Vestul şi Sudul regiunii (exceptând socio-culturile islamice)
procente mai ridicate (clasele 17-21% şi > 21%) decât în Est (clasele sub 17%). Mai concret, în Euro-OMS, media prevalenţei
fumatului la cohortele 15+ ani era de 38%, semnificativ mai mare decât media UE
- 28%. România, cu 37%, se poziţiona mai rău decât media UE, fiind
mai aproape de media Euro-OMS. Pentru femei, Euro-OMS înregistra în medie o prevalenţă inferioară - circa 16% - mediei UE - 18%. România era apropiată de media Euro-OMS şi se poziţiona mai bine faţă de media UE [5].
În
privinţa adolescenţilor, prevalenţele fumatului în 2013-14 la
băieţii de 15 ani dintr-o selecţie de 51 ţări Euro-OMS (incluzând UE) pentru care existau
date se încadrau între 2,5% - Armenia şi 30% - Bulgaria, cu România
pe locul 3 cel mai rău cu 20%. La fete, prevalenţele fumatului se
încadrau între 2% - Armenia şi 22%
- Italia. România se situa pe locul 8 dinspre extrema defavorabilă
cu 17% [5].
*
Sumarizând, evidenţele
sugerează că în ultima decadă fumatul în lume a scăzut
moderat (pe seama ţărilor bogate) - la bărbaţi şi
uşor - la femei. Cel mai mult fumează bărbaţii din ţările
cu venituri medii şi femeile din ţările cu venituri mari. Date
recente pentru Regiunea Euro-OMS
indică fumat mai frecvent la bărbaţii din zonele Sud & Est
decât în zonele Nord & Vest şi la femeile din Vest & Sud
(exceptând socio-culturile islamice) faţă de Est. În context, UE
stătea mai bine la bărbaţi şi mai rău la femei.
Într-un euro-grup de 51 de ţări (incluzând UE) cu date din 2013-14 pentru adolescenţii de 15 ani,
băieţii/fetele din România se găseau pe locurile 3/8 cele mai
rele.
3. Decesele şi povara morbidă BCV atribuibile fumatului
În 2015 BCV
reprezentau cauza numărul 1 de deces la nivel global: 17,7 milioane (mil.)
victime reprezentând 31% din total. Dintre acestea, circa 7,4 mil. au fost cauzate de boala cardică
ischemică (IHD), iar 6,7 mil. de accidentul vascular cerebral (AVC). Din
cele 17 mil. de decese premature (sub vârsta de 70 de ani) cauzate de BNT, 37%
erau cauzate de BCV, iar 82% se înregistrau în ţările cu venituri
mici şi mijlocii [6].
În
Euro-OMS, BCV au cauzat circa 3,9 mil. (45% din total), iar în UE circa 1,8
mil. - 37% din total. Atât mortalitatea IHD cât şi cea prin AVC erau în
general mai mari în Europa Centrală şi de Est decât în Europa de Nord, Sud şi Vest.
Datele
standardizate cu vârsta sugerează că în ultimul deceniu cazurile noi BCV au prezentat o anumită scădere în Europa, către 11,3
mil. în Euro-OMS şi 6,1 mil. în UE in 2015, când, totuşi, BCV erau încă responsabile pentru circa
64 mil. DALYs pierduţi (23% din total) în Euro-OMS şi 26 mil. (19% din total) în UE [5].
*
Global,
decesele atribuite fumatului sunt în creştere: până în 2030 fumatul va fi probabil responsabil pentru 8 milioane decese anual,
iar povara se deplasează treptat către ţările cu venituri mici şi mijlocii. Proporţia deceselor cauzate de
fumat este deocamdată mai mare în ţările bogate: -18%, depăşind efectele HTA - 17% sau pe cele ale
supraponderii & obezităţii - 8,4% (conform unor date publicate în 2013) [7].
În 2016, consumul de tutun a generat peste 7,1 mil. decese (din care 5,1
milioane bărbaţi şi 2 milioane femei), adică aproximativ 12% din totalul
deceselor în lume. 6,3 mil. decese au fost atribuite fumatului activ, iar 884 000
fumatului pasiv [3].
De notat
că fumatul pasiv provoacă la adulţi boli cardiovasculare şi
respiratorii de gravitate comparabilă cu cele cauzate de fumatul activ, în timp ce
la femeile gravide determină scăderea greutăţii la
naştere sau moartea subită a nou-născutului.
Fumatul pasiv provoacă anual peste
890.000 decese premature. Aproape
jumătate dintre copiii lumii respiră în mod regulat aerul poluat de
fumat în spatiile publice (cu titlu de ilustraţie, copiii reprezentau 28%
din decesele cauzate de fumatul pasiv în 2004) [8].
*
Acelaşi
articol din 2013 arăta că, pe mapamond, între 10 şi 30% din mortalitatea BCV era cauzată de fumat, iar circa 29% din
totalul deceselor atribuite tutunului erau de cauză cardiovasculară. Raportul între riscul de deces al fumătorului curent (zilnic sau
ocazional) şi riscul celui niciodată-fumător se ridica la 3,2 femei/2,6 bărbaţi pentru totalul BCV,
3,6/3,1 – IHD, 3,2/1,7 – atac cerebral şi 3,1/2,1 – alte boli vasculare: dacă fumează, femeile
apar supuse unui risc de deces BCV mai mare decât bărbaţii [7].
Ultimele
evaluări
din 2016 arătau
că aprox. 16% dintre decesele
prin boli ischemice
cardiace (IHD) şi
20% dintre decesele prin bolile cerebrovasculare erau atribuibile fumatului, în timp ce 35% din totalul
deceselor atribuite tutunului erau de pe urma IHD – 22% sau AVC – 12%,
principalele subcauze de deces BCV [3].
Însfârşit, în 2015, pe date standardizate,
DALYs pierduţi atribuibili fumatului proveneau în principal de la BCV
(41,2%), urmate de cancere (27,6%) şi bolile respiratorii cronice (20,5%).
Pe genuri, BPOC la femei şi IHD la bărbaţi contribuiau în
principal la DALYs pierduţi atribuibili fumatului [9].
*
Sumarizând, în lume, BCV continuă
să reprezinte cauza de deces numărul 1, cu mortalitatea
specifică mai mare în ţările cu venituri mici şi
mijlocii. În Euro-OMS BCV au generat aproape jumătate din totalul
deceselor, în timp ce în UE ceva mai mult de o treime. Deşi incidenţa
standardizată a BCV înregistrează o anumită scădere, BCV
erau încă responsabile de procentaje importante din DALYs pierduţi în
Europa 2015.
Global, decesele atribuite fumatului
sunt în creştere, iar această tendinţă va continua
către 2030, povara deplasându-se
treptat de la ţările bogate către ţările cu venituri
mici şi mijlocii. Fumatul
pasiv continuă să contribuie semnificativ la decesele premature (în
special dintre gravide, noii-născuţi şi copii
expuse/şi).
Între
1 şi 3 din 10 decese prin BCV sunt atribuibile fumatului, iar circa 1/3
din totalul deceselor atribuite tutunului sunt de cauză BCV. Dacă fumează, femeile sunt
supuse unui risc de deces BCV mai mare decât bărbaţii.
4. Măsurile MPOWER – replica OMS la epidemia tabagică
Măsurile privind controlul
tutunului MPOWER1 -
replica FCTC OMS împotriva
epidemiei tabagice - au reuşit să acopere până în 2017 un total
de 3,2 miliarde de persoane (43% din populaţia lumii), de circa şapte
ori mai mult decât în 2007 [4]. Dintre acestea, peste 1,3 miliarde de persoane,
sau 18% din populaţia lumii, erau protejate de măsuri anti-fumat
şi legi naţionale cuprinzătoare privind fumatul [8].
Până în
2017 peste 1/3 dintre ţări aplicaseră două sau mai multe
măsuri MPOWER la cel mai înalt nivel, în timp ce alte 42 de ţări
aplicaseră începând cu 2015 cel puţin o măsură
suplimentară sau una adusă la cel mai înalt nivel, acoperind 2,3 miliarde de
persoane [4].
Bilanţul
MPOWER 2016 privind politicile de prevenire specifice arată
că ordinea după ponderea populaţiei acoperite era
următoarea: aplicarea pe pachete a avertismentelor (47%), urmată de
campaniile mass media anti-fumat (44%), în timp ce sporirea taxelor şi accizelor
aplicate tutunului acoperea doar 10% din populaţia lumii. Dinamica 2014-16
evidenţiază cele mai mari progrese în aplicarea pe pachete a
avertismentelor de sănătate (+27%), urmată de aplicarea
programelor de renunţare la fumat (+18%), în timp ce
instituirea spaţiilor publice libere de tutun sau
campaniile mass media anti-fumat au înregistrat progrese modeste sau
chiar regres (+ 1%), respectiv (-12%).
În
privinţa măsurii P, în 2016 se semnalau spaţii publice
fără fum de tutun în Rusia şi câteva dintre Noile State
Independente, Peninsula Arabică, Australia, Canada şi cea mai mare
parte din America de Sud. Din fericire, România făcea parte din acest
grup.
Tratamentul împotriva dependenţei de
tutun cf. măsurii O, avea în 2016 cea mai mare acoperire în America
de Nord, Brazilia, Marea Britanie, India şi Australia.
În
privinţa mesajelor şi
etichetelor de avertizare pentru sănătate (măsura W) Canada,
America de Sud, Regiunea Euro-OMS şi Australia aveau cele mai bune
rezultate în 2016. România
se poziţiona
în rândul acestora. Campaniile mass
media anti-fumat, parte a aceleiaşi măsuri, înregistrau cele mai bune
rezultate în SUA, UK, Norvegia, Turcia, China şi Australia.
Însfârşit
măsura E, de impunere a interdicţiilor privind publicitatea
pentru tutun, precum şi măsura R privind creşterea taxării, înregistrau în 2016 cele
mai bune rezultate în majoritatea ţărilor europene şi în
Argentina [4].
*
Sumarizând, până în 2017
măsurile pachetului MPOWER – OMS au
reuşit să contracareze în diferite grade epidemia tabagică mondială pentru circa 4 din 10 persoane,
contribuţiile cele mai însemnate venind de la aplicarea
pe ambalaje a avertismentelor de sănătate şi campaniile
mass-media anti-fumat.
5. România recentă: morbi-mortalitatea BCV totală sau
atribuibilă fumatului
În 2015, ponderea adulţilor (15+
ani) fumători zilnici era de 36,9% pentru bărbaţi, mai mare
decât media ţărilor cu index de dezvoltare umană (HDI) ridicat,
şi de 22,7% pentru femei, de asemenea mai ridicată decât în
ţările HDI.
În privinţa deceselor cauzate de
tutun, acestea au înregistrat în 2016 ponderea de 20,7% pentru
bărbaţi, iaraşi superioară mediei ţărilor HDI, în
timp ce pentru femei ponderea a fost de 7,6%, din nou mai mare decât media
ţărilor HDI [3].
În privinţa morbidităţii BCV, în 2016
faţă de 2014-2015 se înregistra o scădere cu circa o zecime a
procentului de cazuri noi din totalul pacienţilor BCV aflaţi în
evidenţele medicilor de familie. În acelaşi an, numărul total al
deceselor cauzate de BCV a scăzut cu circa 3,5 % faţă de 2015,
cu decremente relativ echilibrate între IHD, AVC şi HTA. În privinţa
DALYs pierduţi atribuibili BCV, aceştia înregistrau în 2016 o
scădere de circa 1% faţă de 2015 [10].
*
În 2010 circa 43.000 de români au murit
din cauza unei boli cauzate de fumat. Aproape ¼ din decesele la
bărbaţi şi circa 1/12 din cele înregistrate la femei au fost
provocate de tutun, peste media ţărilor cu venituri mijlocii. Ordinea
mortalităţilor specifice tutun-dependente era: cancerele (pulmonar
şi alte tipuri), AVC, IHD, alte boli vasculare, bolile respiratorii
[11].
În 2016 peste 36 000 de persoane încă decedau prin boli de
pe urma fumatului. Cu toate acestea, peste 28 000 de copii de 10-14 ani şi
3 818 000 de persoane de sau peste 15 ani continuau să fumeze zilnic.
Analiştii
__________________________________
1MPOWER: Monitorizarea
consumului; Protecţia faţă de fumul de ţigară; Oferirea
ajutorului pentru renunţarea la fumat; Avertizarea
(Warn) privind efectele fumatului; Impunerea (Enforce)
interzicerii publicităţii şi promovării produselor de tutun; Creşterea
(Raise) taxelor la tutun.
internaţionali apreciază că reacţia modestă în faţă
epidemiei tabagice protejează industria tutunului şi va
duce la creşterea numărului de decese din tutun în anii viitori [3].
*
În România 2012 povara morbidă atribuită exclusiv
fumatului înregistra procente de 13% dintre diagnosticele BCV, 43% dintre diagnosticele de boli respiratorii
şi 33% dintre diagnosticele de
cancer [12], în timp ce tributul în decese plătit fumatului activ sau pasiv
în 2015 se ridica la 18 732 pentru BCV; 11 841 -cancer şi 3 646 -BPOC [13].
Pe
date efective, am calculat că circa 12% din mortalitatea BCV se putea
atribui consumului de tutun.
*
Sumarizând,
deşi românii fumează la cote vecine mediei UE, în 2016 ponderea
deceselor tutun-dependente era superioară ţărilor cu HDI înalt.
În 2016 România a înregistrat progrese modice faţă de 2015 în
privinţa morbi-mortalităţii BCV. Decesele prin boli atribuibile
fumatului (în ordine: cancerele, AVC, IHD, alte boli vasculare, bolile
respiratorii) au scăzut în 2016 faţă de 2010 cu circa 17%. În
2012 tributul BCV plătit fumatului de români se ridica la 13% dintre diagnostice şi la circa 12% dintre decese.
6. România vs UE 2015:
decesele BCV atribuibile fumatului şi altor factori de risc
Pe date standardizate din 2015, în România prevalenţa BCV era la bărbaţi de 8182 cazuri/100 000,
faţă de 6308 cazuri în UE, în timp ce pentru femei raportul România - UE
era de 6120 cazuri vs 4921. Pe subcauze, la bărbaţi IHD ocupau prima poziţie, urmate de bolile vasculare
periferice (PVD) şi
de AVC, în
timp ce la femei ierarhia era: PVD, IHD şi AVC, atât în România cât şi în UE.
La
bărbaţi, după procentajul
deceselor atribuibile, fumatul (17%) ocupă locul 2 între factorii de risc (FR)
comportamentali şi
locul 5 într-o
selecţie de 8 principali FR pentru BCV - în urma HTA (62,7%) şi alimentaţiei (56,6%), în timp ce în UE fumatul se poziţiona pe locul 6 (13,6%) între FR selectaţi, păstrând locul 2 între cei comportamentali. La
femei, fumatul (8,2%) ocupa locul 2 între FR comportamentali şi locul 6 între toţi FR selectaţi - în urma HTA (62,8%) şi
alimentaţiei
(48,7%), în
timp ce în
UE, fumatul ocupa acelaşi
loc 6 (7,7%) între
toţi
FR selectaţi
şi locul 2 între FR comportamentali
[5].
*
Sumarizând, pe date standardizate 2015 ce arătau pentru România prevalenţe
BCV superioare mediilor UE la ambele genuri, în ţara noastră, după procentajul deceselor atribuibile
BCV, fumatul ocupa locul 2 între 3 FR comportamentali (după alimentaţie) – ca şi în UE - şi locul 5/6 într-o selecţie de 8 principali FR la
bărbaţi/femei, faţă de ierarhizarea 6/6 ce marchează
un uşor avantaj pentru UE .
7. România 2016: status-ul
aplicării MPOWER
Status-ul aplicării măsurilor
MPOWER în România înregistra în 2016 poziţionări variate
faţă de cele mai bune practici internaţionale.
P Protecţia
faţă de fumul asociat cu consumul de tutun. Situaţia RO: România este menţionată printre ţările
cu cele mai bune rezultate [4].
O Oferirea de ajutor pentru renunţare. Situaţia RO: linie telefonică
naţională de asistenţă; disponibile: NRT (nicotine
replacement therapy) şi servicii medico-psihologice pentru
renunţare (acoperite parţial din fonduri publice) – în apropierea
bunelor practici internaţionale.
W Avertismentele pe ambalaje. Pachetul simplu,
uniformizat (neutru), cu un avertisment de sănătate vizibil - cea mai
bună practică internaţională. Situaţia RO: Procentul pachetului acoperit de avertismente: 65%;
Ambalarea uniformizată (neutră): Nu
E Interdicţiile privind publicitatea prin toate formele directe
şi indirecte - cea mai bună practică internaţională. Situaţia RO: Interdicţiile directe: • Televiziunea şi
radioul naţional • Televiziunea şi radioul internaţional •
Revistele şi ziarele locale • Publicitatea în exterior prin panouri •
Publicitatea pe internet. Interdicţii indirecte: • Produsele
non-tutun identificate cu brand-urile de tutun • Apariţii în televiziune şi în filme (plasare
de produse).
R Creşterea taxării tutunului. Standardul OMS: accizele - minimum
70% din preţul de vânzare cu amănuntul; Situaţia RO: accizele reprezintă 55,16% din preţul de vânzare cu amănuntul [3].
Legea 15/2016 a influenţat pozitiv
progresul implementării măsurilor MPOWER în România, prin
interzicerea completă a fumatului în toate spaţiile publice închise -
incluzând locurile de muncă (în particular cele din sănătate, învăţământul de toate gradele, protecţia copilului), mijloacele de transport în comun şi locurile de
joacă pentru copii (spaţii închise sau deschise); un spaţiu este închis când este delimitat de un
plafon şi minimum doi pereţi; interzicerea, ţigaretelor electronice în mijloacele de transport în comun; punerea la
dispoziţia ministerelor şi organizaţiilor non-guvernamentale cu atribuţii specifice spaţiii de minimum 30 de minute
săptămânal la posturile radio/TV - pentru combaterea consumului de
tutun [14].
Datorită acestei legi România a făcut un salt substanţial pe scala europeană privind Controlul Tutunului
(TCS): locul 7 în 2016, faţă de locul 19 în 2013 [15].
*
Sumarizând, poziţionările
variate ale României cu referire la standardele mondiale cele mai înalte de
aplicare a măsurilor MPOWER comporta în 2016 următoarea ordine de
merit: P –
Protecţia faţă de fumul asociat cu consumul de tutun; O -
Oferirea de ajutor pentru renunţare; E - Interdicţiile privind
publicitatea; R - Creşterea
taxării tutunului şi W- Avertismentele pe ambalaje. Locul onorant atribuit criteriului P este datorat Legii
15/2016 ce a interzis complet fumatul în toate spaţiile publice închise,
încercările de până acum (de sorginte inclusiv parlamentară, din
păcate) de a o submina eşuând până în prezent.
8. Concluzii
BCV continuă să reprezinte cauza
numărul 1 de deces în lume cu circa 1/3 din total.
În 2016, fumatul (activ sau pasiv) a generat
circa 12% din totalul mondial al deceselor.
Fumatul
contribuie notabil la decesele prin BCV, numai BPOC şi cancerul pulmonar
acuzând efecte specifice mai importante.
În România 2015, prevalenţa standardizată BCV era net
superioară la ambele genuri mediei UE, în timp ce
ierarhizarea subcauzelor era aceeaşi: IHD, PVD (vasculare
periferice), AVC la bărbaţi şi PVD, IHD şi AVC la femei.
Circa
12% dintre decesele efective prin BCV în România sunt
atribuibile fumatului.
Pe
date standardizate 2015, contribuţia fumatului (locul 2 după alimentaţie între riscurile
comportamentale) la mortalitatea BCV era net superioară la bărbaţi şi superioară la femei în România faţă
de media UE.
Legea
românească 15/2016 a adus la nivelul cel
mai înalt parte din măsurile MPOWER şi a făcut posibil un salt
substanţial al României pe Scala Europeană privind Controlul
Tutunului. Scăderea, fie şi
modică, a morbi-mortalităţii BCV în 2016 poate reflecta efectele Legii 15 precum şi
efortul promotorilor sănătăţii pentru cunoaşterea/aplicarea întocmai a acesteia.
9. Bibliografie
[1].
Site-ul oficial OMS: http://www.who.int/tobacco/en/
[2]. Modificat PromoSan-CRSPB după sursa: site-ul oficial OMS 2018: http://www.who.int/mediacentre/events/2018/world-no-tobacco-day/en/
[3]. *** Tobacco Atlas. Sixth edition: https://tobaccoatlas.org/wpntent/uploads/2018/03/TobaccoAtlas_6thEdition_LoRes.pdf
Copyright
©2018 The American Cancer Society, Inc.
[4]. WHO Report on the global tobacco epidemic, 2017 http://apps.who.int/iris/bitstream/10665/255874/1/9789241512824-eng.pdf?ua=1&ua=1
[5]. European Cardiovascular
Disease Statistics, 2017: http://www.ehnheart.org/images/CVD-statistics-report-August-2017.pdf
[6]. Site-ul oficial OMS: http://www.who.int/mediacentre/factsheets/fs317/en/
[7]. Rigotti N A, Clair C. Managing tobacco use: the neglected
cardiovascular disease risk factor: European Heart
Journal, Volume 34, Issue 42, 7 November 2013: https://academic.oup.com/eurheartj/article/34/42/3259/519402
[8]. Site-ul oficial OMS: http://www.who.int/mediacentre/factsheets/fs339/en/
[9]. *** Smoking prevalence and
attributable disease burden in 195 countries and territories, 1990–2015: a
systematic analysis from the Global Burden of Disease Study 2015., Vol
389, Issue 10082, 13–19 May 2017, Pages 1885-1906: The Lancet: http://www.thelancet.com/pdfs/journals/lancet/PIIS0140-6736(17)30819-X.pdf
[10]. Anuarul de Statistică Sanitară
al României 2016, publicat 2017: http://www.dsparad.ro/Statistica/Anuar_2016.pdf
[11]. Szabó
Á, Lázár E, Burián H, et al. The economics of tobacco and Tobacco Taxation in
Romania. The UMPh of Târgu Mureş, România 2016: http://ensp.org/wp-content/uploads/2016/11/English-report-online-version-14.11.2016.pdf
[12]. Prelucrări
PromoSan CRSPB după Ciobanu M, Ciolompea T, Bogdan M. Impactul economic al fumatului
asupra sistemului public de sănătate din România în anul 2012. Fundaţia Medicală
”Pneuma”, 2014: http://www.aureliacristea.ro/uploads/files/Studiul_final_print.pdf [13]. Life Expectancy & Probability of
Death Data Visualization. Institute for Health Metrics and Evaluation (IHME),
University of Washington Seattle, WA
[14]. Legea 15/2016: http://www.ana.gov.ro/legislatie%20secundara/Legea%20349_2002%20pt%20prev%20si%20combaterea%20efectelor%20consumului%20produselor%20din%20tutun.pdf
[15]. Joossens L, Raw M. The Tobacco Control Scale

ANALIZA DE SITUAŢIE
ZIUA EUROPEANĂ ÎMPOTRIVA
OBEZITĂŢII
(ZEIO)
I.Cadrul normativ naţional şi
internaţional aplicabil obezităţii
Prevenirea obezităţii
trebuie să rămână o prioritate.Comisia Europeană militează pentru creşterea gradului de
conştientizare şi pentru promovarea unor stiluri de viaţă
active şi sănătoase în ţările membre ale UE, prin
politici şi iniţiative ce includ:
- Platforma UE pentru intervenţii asupra alimentaţiei,
activităţii fizice şi sănătăţii
(2005)
- “Strategia pentru Europa privind probleme de sănătate
legate de nutriţie, suprapondere şi obezitate” (2007)
- Grupul la Nivel Înalt privind Nutriţia şi Activitatea
Fizică (2007)
- Planul de Acţiune al UE privind Obezitatea Copilului
2014-2020
- Consiliul Europei a adoptat Concluziile privind Nutriţia şi
Activitatea Fizică (2014)
·
Prevenţia joacă un rol major în epidemia
obezităţii, dar este de asemenea important să se ofere tratament
accesibil şi eficient milioanelor de europeni care sunt deja obezi.
·
Organizaţii de sănătate, cum ar fi OMS,
Organizaţia pentru Cooperare Economică şi Dezvoltare (OECD),
Asociaţia Medicală Americană (AMA) şi Asociaţia
Medicală Canadiană (CMA) recunosc obezitatea ca o boală
cronică ce necesită management pe termen lung.
·
Oricum, la ora actuală, Portugalia este singura
ţară europeană ce recunoaşte obezitatea ca boală.
·
Membrii
Parlamentului European ar trebui sa sprijine şi să semneze
extrem de importanta Declaraţie Scrisă, ce a fost iniţiată
de Parlamentul European, care face apel la Comisia Europeană şi la
Consiliul Europei să conlucreze la recunoaşterea la nivel european a
obezităţii ca boală cronică.[27]

La
nivel internaţional, obezitatea aproape s-a triplat din 1975. În anul 2016
peste 1,9 miliarde de adulţi cu vărsta de 18 ani erau supraponderali.
Dintre aceştia, peste 650 milioane erau obezi. 39%
dintre adulţii peste 18 ani erau supraponderali în 2016 şi 13% erau
obezi. Majoritatea populaţiei trăieşte în ţări în care
greutatea în exces omoară mai mulţi oameni decât subgreutatea. 41
milioane de copii sub vârsta de 5 ani erau supraponderali sau obezi în 2016.
Peste 340 milioane copii şi adolescenţi cu vârste între 5-19 ani erau
supraponderali sau obezi în 2016. Obezitatea poate fi prevenită.[28]
În perioada 4-5 iulie
“Declaraţia de la Viena” exprimă necesitatea acţiunilor de
prevenire a supragreutăţii, obezităţii şi
subnutriţiei şi a intervenţiei asupra cauzelor profunde ale acestora.
Declaraţia
subliniază îngrijorarea unanimă asupra efectelor negative ale
obezităţii în rândul copiilor.
Principalele
direcţii de acţiune stabilite în cadrul întâlnirii de la Viena:
- Comitetul Regional al OMS pentru Europa
să mandateze dezvoltarea unui nou plan de acţiune privind
alimentaţia şi nutriţia, precum şi a unui plan de
activitate fizică;
-Evidenţierea problemelor
principale, cum ar fi excesul de aport energetic, de grăsimi saturate
şi grăsimi trans, zahăr şi sare, precum şi consumul
scăzut de legume şi fructe;
-Reducerea comercializării
alimentelor bogate în grăsimi, zahăr şi sare în rândul copiilor;
-Încurajarea alegerii de alimente mai
sănătoase prin etichetarea, costurile şi reformularea
produselor;
-Încurajarea promovării
lanţurilor alimentare mai scurte,ceea ce face ca produsele locale să
fie mai accesibile;
-Promovarea beneficiilor
alimentaţiei sănătoase în timpul vieţii, mai ales pentru
populaţiile cele mai vulnerabile;
-Încurajarea unor reţele,
alianţe mai puternice, care să ajute comunităţile în
eforturile lor de prevenţie şi promovare a
sănătăţii.[29]
Prevalenţa obezităţii ar trebui să fie unul dintre
indicatorii cheie de măsurare a oricărui progres şi conform
Cartei OMS, să indice un “progres vizibil, mai ales în ceea ce
priveşte copiii şi adolescenţii”.[30]
La iniţiativa OMS de Supraveghere a Obezităţii Copiilor în
Europa (COSI) s-au evaluat
diferenţele în ceea ce priveşte mediul pentru o nutriţie
sănătoasă în şcoli şi indicele de masă
corporală în şcoli primare din 12 ţări europene. Concluzia
principală a fost că în majoritatea ţărilor unde mediul
pentru o nutriţie sănătoasă în şcoli nu este foarte
propice,există şi şcoli în care funcţionează politici
de sprijinire a alimentaţiei sănătoase, ceea ce sugerează
necesitatea armonizării politicilor şcolare.[31]
Reţeaua
Europeană privind reducerea presiunii prin marketing asupra copiilor,
condusă de către Direcţia Norvegiană de Sănătate
şi care implică 28 de state membre a efectuat un studiu legat de
profilarea nutrienţilor. Profilarea nutrienţilor clasifică
alimentele în funcţie de compoziţia lor nutriţională, cu
scopul de a preveni bolile şi de a promova sănătătea.
Biroul European al OMS a lansat la Copenhaga, în februarie 2015, un model pentru
definirea alimentelor cărora să se facă sau nu publicitate în
rândul copiilor. Bazat pe o combinaţie de modele utilizate în Danemarca
şi Norvegia, modelul identifică 17 categorii de produse alimentare
şi stabileşte nivelurile-prag de grăsimi totale, grăsimi
saturate, zahăr total, adaos de zahăr, îndulcitori artificiali, sare
(sodiu) şi energie. Modelul pilot a fost folosit în mai multe
ţări europene şi este oferit ca suport ethnic pentru
ţările membre ale Regiunii Europene a OMS, atunci când
elaborează politici de restricţionare a publicităţii unor
alimente în rândul copiilor.[32]
În România, Ministerul
Sănătăţii organizează şi finanţează
programe naţionale de sănătate, unele vizând prevenirea şi
combaterea obezităţii la adulţi şi copii.Astfel,
în cadrul Planului de acţiuni pe
perioada 2014-2020 pentru implementarea Strategiei naţionale de
sănătate, se evidenţiază următoarele direcţii
strategice:
1. Creşterea eficacităţii şi
rolului promovării sănătăţii in reducerea poverii
bolii in populaţie în domeniile prioritare, în care printre indicatorii de
performanţă se numără elaborarea unui plan
multianual privind promovarea unui stil de viaţă sănătos,
număr de parteneriate instituţionale funcţionale (cu media,
ONG-uri ş.a.), număr campanii de informare şi/sau destigmatizare
implementate, număr de şcoli şi grădiniţe în care sunt
implementate intervenţii pentru copii şi adolescenţi,
unităţi educaţionale acoperite de program de prevenţie
primară la copil (% şi număr).
2. Îmbunătăţirea stării de sănătate şi
nutriţie a mamei şi copilului şi reducerea riscului de deces matern
şi infantil.[33]
II. Cadrul legal al intervenţiilor la nivel
naţional
Ordonanţa
nr. 13 din 18 august 2017 privind aprobarea participării României la
Programul pentru şcoli al Uniunii Europene:Programul pentru şcoli unifică şi
continuă Programul de încurajare a consumului de fructe şi legume în
şcoli şi Programul “Lapte şi corn” (implementate la nivel
naţional), în conformitate cu regulamentele europene începând cu anul
şcolar 2017-2018, asigurând astfel participarea României la Programul
pentru şcoli al Uniunii Europene, ce se va derula în perioada
2017-2023, potrivit unei ordonanţe aprobate de Guvern.
Conform legislaţiei
europene, Programul pentru şcoli are două componente:
- distribuirea de fructe şi/sau legume proaspete, lapte natural de
consum şi/sau produse lactate fără adaos de lapte praf;
- măsurile educative care însoţesc distribuţia
produselor.
Actul normativ prevede
crearea cadrului legislativ naţional pentru implementarea componentelor
şi obiectivelor acestui program în România, care va fi pus în aplicare de
Ministerul Agriculturii şi Dezvoltării Rurale, Ministerul
Educaţiei Naţionale şi Ministerul
Sănătăţii.Acest program urmăreşte crearea de
obiceiuri alimentare sănătoase de la o vârstă fragedă,
(prin componenta de educaţie pentru sănătate obligatorie a
acestui program), precum şi creşterea consumului de produse
locale.Bugetul pentru implementarea Programului pentru şcoli al
României în fiecare an şcolar se va stabili anual prin Hotărâre
de Guvern.
Programul
pentru şcoli al Uniunii Europene se derulează
începând cu anul şcolar 2017-2018, ca urmare a adoptării
Regulamentului (UE) 2016/791 al Parlamentului European şi al Consiliului
din 11 mai 2016.
[34]
Ordinul Nr.5298 din
07.09.2011 pentru aprobarea
Metodologiei privind examinarea stării de sănătate a
preşcolarilor şi elevilor din unităţile de
învăţământ de stat şi particulare autorizate/acreditate,
privind acordarea asistenţei medicale gratuite şi pentru promovarea
unui stil de viaţă sănătos, Anexa 1 stipulează,
printre alte servicii şi acelea de promovare a unui stil de
viaţă sănătos:
“Medicul,
împreună cu directorul unităţii de învăţământ,
iniţiază, desfăşoară şi colaborează la
organizarea diverselor activităţi de educaţie pentru
sănătate în cel puţin următoarele domenii: nutriţie
sănătoasă şi prevenirea obezităţii; activitate
fizică. ”[35]
Legea nr. 123/2008 pentru o alimentaţie sănătoasă în unităţile de învăţământ preuniversitar, Legea privind interzicerea mâncării fast-food în şcoli. Publicat în Monitorul Oficial nr. 410 din iunie 2008[36]:
Art. 10.În incinta unităţilor de
învăţământ este interzisă prepararea, comercializarea
şi distribuirea oricăror alimente conţinute în lista
prevăzută la Art.9lit.a).
Art. 11.Meniurile servite în cantinele sau locaţiile
asimilate cu cantinele din colectivităţi sunt avizate de către
personalul medical şi aprobate de către conducătorul
unităţii.
Ordinul Nr. 1563 din 12 septembrie
2008 pentru aprobarea Listei alimentelor nerecomandate preşcolarilor
şi şcolarilor şi a principiilor care stau la baza unei
alimentaţii sănătoase pentru copii şi adolescenţi,
care prin art.1(2) stipulează că în incinta unităţilor de
învăţământ este interzisă comercializarea produselor care
se încadrează în criteriile şi limitele prevăzute în lista din
respectivul ordin[37].
Ordinul
Comitetului de Nutriţie din 27 martie 2008[38]:
Art.1.(1)
Se înfiinţează Comitetul Naţional pentru Alimentaţie
şi Nutriţie, denumit în continuare Comitet, organism de specialitate,
fără personalitate juridică.
(2) Comitetul se organizează şi
funcţionează pe lângă Ministerul Sănătăţii
Publice.
Art.2.
Scopul comitetului este să elaboreze politici şi strategii în
domeniul nutriţiei în vederea îmbunătăţirii stării de
sănătate a populaţiei.
Ordinul
Nr. 1955 din 18 octombrie 1995 pentru aprobarea Normelor de igienă privind
unităţile pentru ocrotirea, educarea şi instruirea copiilor
şi tinerilor[39]:
Art.
17. Conducerile creşelor, leagănelor, grădiniţelor cu
program prelungit şi săptămânal, ale unităţilor
şcolare cu semiinternat, internat şi cantină şcolară,
ale caselor de copii preşcolari şi şcolari, ale
unităţilor de învăţământ superior cu cantină
studenţească şi ale taberelor de odihnă vor asigura o
alimentaţie colectivă adaptată vârstei şi stării de
sănătate, specificului activităţii şi anotimpului,
asigurându-se un aport caloric şi nutritiv în conformitate cu
recomandările Ministerului Sănătăţii.
III. Nivelul şi dinamica
fenomenului la nivel internaţional, naţional şi subnaţional
OMS
recunoaşte că, în acest secol, obezitatea are o prevalenţă
egală sau mai mare comparativ cu malnutriţia şi bolile
infecţioase. De aceea, în lipsa unor măsuri drastice de
prevenţie şi tratament, în 2025 peste 50% din populaţia lumii va
fi obeză. Obezitatea este, aşadar, o boală cronică, având o
prevalenţă foarte mare şi care afectează bărbaţi
şi femei de toate rasele şi vârstele. Preobezitatea şi
obezitatea sunt probleme importante de sănătate publică şi
au nevoie de o strategie comună, ce include promovarea obiceiurilor alimentare
sănătoase şi a unui stil de viaţă mai activ, precum şi
tratament şi îngrijiri corespunzătoare.
În Europa, incidenţa în
creştere a obezităţii la copil provoacă o îngrijorare
aparte. Obezitatea la copil este recunoscută a fi un factor predictiv cert
al obezităţii la adult, mai ales în cazul copiilor foarte obezi din
părinţi obezi. Sunt tot mai multe dovezi care arată că
obezitatea are consecinţe negative în plan social, economic şi asupra
sănătăţii. Prin urmare, obezitatea la copil este
recunoscută la ora actuală drept o importantă problemă de
sănătate publică şi acest lucru a fost întărit de
prevalenţa în creştere a obezităţii la adult, atât în
ţările dezvoltate, cât şi în cele în curs de dezvoltare.[40]
Obezitatea este o problemă
serioasă de sănătate publică deoarece creşte riscul
unor boli cronice, cum ar fi bolile cardiovasculare, diabetul zaharat tip 2,
hipertensiunea arterială, bolile coronariene, anumite forme de cancer
etc. În unele cazuri apar chiar şi
probleme psihologice. Pentru societate în ansamblul ei, ea are costuri directe
şi indirecte ce împovărează sistemul de sănătate
şi resursele sociale.
Povara
îmbolnăvirilor se măsoară prin ani de viaţă
ajustaţi pentru dizabilitate, DALY (Disability Adjusted Life Years), care
reprezintă suma anilor de viaţă pierduţi prin decese
premature şi a anilor trăiţi cu dizabilitate dată de
prezenţa bolii sau a accidentelor, ajustaţi pentru gravitatea bolii.
Supragreutatea şi obezitatea sunt răspunzătoare pentru aprox.
10% din povara totală a bolilor, DALY, în ţările din vestul
şi centrul Europei. Între 1990-2010 contribuţia
supragreutăţii la DALY a crescut cu 39% în Europa şi Asia
Centrală.[41]
Povara
îmbolnăvirilor exprimată în DALY la 100000 locuitori în anul 2012 în
România, pentru toate cauzele, este mai mare cu aproximativ 20- 40% decât în
ţările din vestul Europei, cu aproximativ 10% mai mare decât în
Polonia şi cu aproximativ 15% mai mică decât în Bulgaria. Cauzele
importante de îmbolnăviri pentru care DALY la100000 locuitori sunt mai
mari în România decât în ţările din vestul Europei sunt cele asupra
cărora excesul de greutate are un impact negativ dovedit şi anume:
·Boala cardiacă ischemică, cea mai
frecventă cauză de DALY în majoritatea ţărilor, este de 2-3
ori mai frecventă în România decât în ţările din vestul Europei,
cu circa 10% mai frecventă decât în Polonia şi cu circa 50% mai
rară decât în Bulgaria;
·Accidentul vascular cerebral, a doua cauză ca
frecvenţă în ţările din estul Europei este de 3-4 ori mai
frecvent în România decât în ţările din vestul Europei, cu circa 30%
mai frecvent decât în Polonia şi cu circa 60% mai rar decât în Bulgaria;
·Boala hipertensivă este în România de 18 ori mai
frecventă decât în Olanda, de 15 ori mai frecventă decât în Marea
Britanie, de 4 ori mai frecventă decât în Germania, de 5 ori mai
frecventă decât în Polonia şi cu circa 75% mai frecventă decât
în Bulgaria.[42]
Eurostat,
biroul statistic al UE a publicat în 20 octombrie 2016 rezultatele unui sondaj
bazat pe interviu [43] : În timp ce 46,1% dintre cei cu vârsta de 18 ani sau peste, care
trăiesc în Uniunea Europeană (UE) au avut o greutate normală în
2014, puţin mai mult de jumătate dintre adulţi (51,6%) au fost
consideraţi ca fiind cu supragreutate (35,7% pre-obezi şi 15,9%
obezi) şi încă 2,3% ca fiind cu subgreutate. Cu alte cuvinte, aproape
1 din 6 persoane cu vârsta de 18 ani şi peste în UE a fost obezi în 2014.
Obezitatea este o problemă gravă de sănătate publică,
care poate fi măsurată statistic utilizând indicele de masă
corporală (IMC) la adulţi. Obezitatea este definită de un IMC de
30 sau peste (fig.1) :
Fig. 1 Distribuţia
populaţiei UE în vârstă de 18 ani sau peste, în funcţie de
indicele de masă corporală, 2014 (%)
Printre
indicatorii determinanţilor stării de sănătate a
populaţiei Europei (ECHI) se numără şi indicele masei
corporale, alături de tensiunea arterială, procentul
fumătorilor, consumul total de alcool, consumul de fructe şi legume,
expuneri particulare.
Conform Eurostat, printre
statele membre ale UE pentru care sunt disponibile date, cele mai mici ponderi
ale obezităţii în 2014 în rândul populaţiei cu vârsta de 18 ani
şi peste s-au înregistrat în România (9,4%) şi Italia (10,7%),
înainte de Olanda (13,3%), Belgia şi Suedia (ambele 14,0%). La polul opus
al scalei, obezitatea a afectat mai mult de 1 din 4 dintre adulţii din
Malta (26,0%), şi aproximativ 1 din 5, în Letonia (21,3%), Ungaria
(21,2%), Estonia (20,4%).
Între România şi Malta a
fost o diferenţă de 19,0 pp (puncte procentuale) în proporţia de
bărbaţi obezi şi o diferenţă de 14,2 pp în
proporţia de femei obeze. În populaţia de 18 ani şi peste, cea
mai mică proporţie de femei obeze în
Conform OMS, în 2016,
prevalenţa supragreutăţii
la cei peste 18 ani, în România a fost de 57,7%, la ambele sexe.[44]
În anul
2016 România a avut o prevalenţă a obezităţii la adulţii de ambe sexe între 20 - 29,9 %
(fig.2, fig.3)[45] .
Fig.2 Prevalenţa obezităţii în rândul populaţiei de
sex feminin cu vârsta de peste 18
ani în statele membre ale Uniunii Europene, 2016 (%)

Fig. 3 Prevalenţa obezităţii în rândul populaţiei
de sex masculin cu vârsta de peste
18 ani în statele membre ale Uniunii Europene, 2016 (%)
În anul 2016,
prevalenţa cea mai crescută din ţara noastră s-a
înregistrat în judeţele Mehedinţi, Bihor şi Arad. Valorile cele
mai mici ale prevalenţei obezităţii s-au înregistrat în judeţele Satu-Mare
şi Bistriţa-Năsăud (fig.4).
Fig. 4 Distribuţia prevalenţei
obezităţii pe judeţe, pe cvartile, în anul 2016 (sursa: INSP)
Potrivit OMS, Europa a
avut cea de a doua cea mai mare proporţie de persoane supraponderale sau
obeze, în 2008, după cele două Americi. La nivel global, ponderea
adulţilor (în vârstă de 20 de ani şi peste), care s-au
considerat a fi supraponderali sau obezi a fost estimată la 35%.
Această cotă a crescut cu peste 50% în Europa şi cele două
Americi. În schimb, a fost considerabil mai scăzută în Africa şi
Asia de Sud-Est.
Numărul de persoane
supraponderale şi obeze a crescut în ultimii ani şi mulţi oameni
consideră că este din ce în ce mai greu să se menţină
o greutate "normală" într-un mediu actual în mare parte
obezogenic. Acest mediu se întinde de la ratele de alăptare scăzute,
la dificultăţi în accesarea geografică sau financiară a
ingredientelor unei diete sănătoase, la lipsa de abilităţi
de gătit, la abundenţa şi comercializarea de alimente bogate în
energie, la alegerile de planificare urbană şi presiunile unui stil
de viaţă care reduc de multe ori oportunitatea pentru activitatea
fizică (atât la locul de muncă, cât şi în timpul liber). În timp
ce obezitatea a fost odată considerată o problemă numai pentru
ţările cu venituri ridicate, a existat o creştere
considerabilă a numărului de persoane din ţările cu
venituri mici şi medii, considerate a fi supraponderale sau obeze (în
special în zonele urbane, în care oamenii sunt mai predispuşi la un stil
de viaţă sedentar). Problema malnutriţiei a devenit mai
complexă, deoarece obezitatea şi deficienţele în
micronutrienţi pot şi merg mână în mână.
Nutriţia este
aportul de alimente, luate în considerare în raport cu nevoile
nutriţionale ale organismului. Buna nutriţie - un regim alimentar
adecvat, bine echilibrat combinat cu activitatea fizică regulată -
este o piatra de temelie pentru o sănătate bună.
Recomandări specifice pentru o dietă sănătoasa includ:
consumul mai multor fructe, legume, nuci şi cereale; reducerea consumului
de sare, zahăr şi grăsimi. Nutriţia proastă poate duce
la imunitate redusă, sensibilitate crescută la boli, precum şi
dezvoltarea fizică şi mentală deficitară. Într-adevăr,
în întreaga UE, şase dintre cei mai frecvenţi şapte factori de
risc pentru moartea prematură - hipertensiune arterială,
hipercolesterolemie, greutate corporală mare, consumul inadecvat de fructe
şi legume, lipsa de activitate fizică şi abuzul de alcool - pot,
cel puţin parţial, să fie legaţi de modul în care
mâncăm, bem şi facem exerciţii fizice.
Activitatea fizică insuficientă (sub 150
minute activitate fizică moderată pe săptămână sau sub
75 minute activitate fizică intensă pe săptămână sau
echivalentul)este factor de risc pentru apariţia supragreutăţii
şi obezităţii, atât la adulţi, cât şi la copii.
Activitatea fizică este considerată insuficientă dacă este
practicată de mai puţin de 5 ori 30 de minute activitate
moderată pe săptămână sau mai puţin de 3 ori 20 de
minute activitate susţinută pe săptămână, sau
echivalentul. La nivel european, prevalenţa inactivităţii fizice
la adulţii peste 18 ani de ambe sexe este cea mai mare (30-30,9%) în Marea
Britanie, Irlanda, Portugalia, Belgia, Serbia, Italia, Spania.
În rândul femeilor adulte europene,
prevalenţa cea mai mare (între 40-49,9%)
a
activităţii fizice insuficiente se înregistrează în Marea
Britanie, Irlanda, Serbia(fig.5)
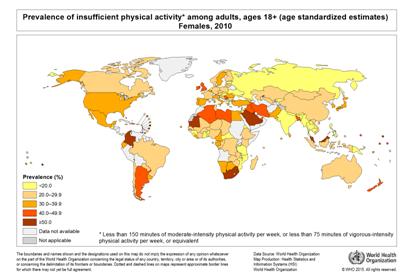
Fig.
5 Prevalenţa activităţii fizice la adulţi, vârsta 18+
(estimări standardizate în funcţie de vârstă), femei, 2010
Sursa: http://gamapserver.who.int/mapLibrary/app/searchResults.aspx,
accesat 19.02.2018
La nivel european, la persoanele de sex masculin cu
vârsta peste 18 ani, cea mai ridicată prevalenţă a
activităţii fizice insuficiente s-a înregistrat în Marea Britanie,
Portugalia, Serbia (30-39.9%) (fig.6).
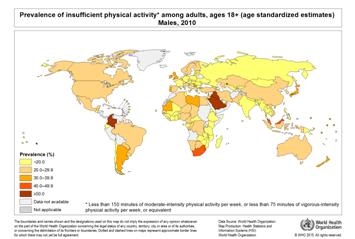
Fig.
6 Prevalenţa activităţii fizice la adulţi, vârsta 18+
(estimări standardizate în funcţie de vârstă), bărbaţi, 2010
Sursa: http://gamapserver.who.int/mapLibrary/app/searchResults.aspx,
accesat 19.02.2018
În fig.7 se observă că, dintre
ţările UE, cel mai mare procent de persoane care fac exerciţii
fizice cel puţin două ore şi jumătate pe
săptămână se găseşte în Finlanda (54.1%), Danemarca
(53.4%), Suedia (53.1%), Austria (49.8%), Germania (47.3%), iar la polul opus
se situează România (7,5%) şi Bulgaria (9,0%).
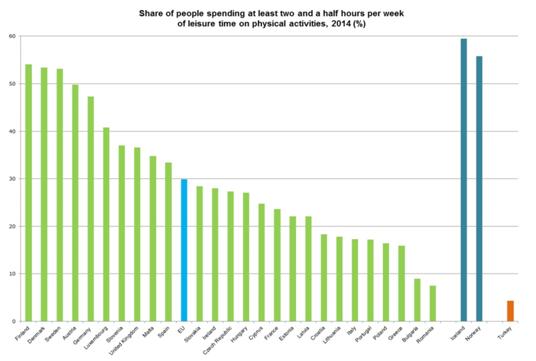
Fig.
7 Procentul persoanelor din UE care desfăşoară în timpul liber
activitate fizică cel puţin două ore şi jumătate pe
săptămână (2014). Sursa: ec.europa.eu
Institutul Naţional de Sănătate
Publică şi Centrul Naţional de Evaluare şi Promovare a
Stării de Sănătate din Bucureşti, în Raportul Naţional
de Sănătate a Copiilor şi Tinerilor din România
Supraponderea şi obezitatea din perioada copilăriei conduce la
serioase probleme de sănătate în perioada de adult. Obezitatea
copilului este puternic asociată cu factorii de risc pentru bolile
cardiovasculare, diabet, probleme ortopedice şi degradarea stării de
bine psiho-sociale, incluzând tulburări alimentare, relaţii sociale
precare şi dezavantaje educaţionale. Copilul supraponderal are mai
multe riscuri să fie un adult supraponderal. Un IMC mare în
adolescenţă este predictiv cu creşterea riscului de boală
cardiovasculară şi cu o rată ridicată a
mortalităţii la vârsta de adult.
În anul 2014, procentul de fete
supraponderale şi obeze a fost semnificativ mai mic decât la
băieţi. Astfel , 15,03 % dintre fetele de 14 ani şi 8,92 % din
cele de 16 ani erau supraponderale. În categoria obeze, la
toate grupele de vârstă se evidenţiază valori subunitare (fig.8)
Fig.8 Dezvoltarea fizică a fetelor in funcţie de IMC, pe grupe
de vârstă, în anul 2014
Cei mai mulţi băieţi
supraponderali, 23,68 % s-au înregistrat la grupa de vârstă 14 ani,
urmaţi de cei de 16 ani, 16,35 %, iar cei mai puţini la 18 ani, 12.05
%. În categoria obezi s-au încadrat 3,61 % dintre băieţii de 15 ani
şi 3,35 % dintre cei de 18 ani (fig.9)

Fig.9 Dezvoltarea fizică a băieţilor
in funcţie de IMC, pe grupe de vârstă, în anul 2014
Prevalenţa băieţilor
supraponderali era în creştere de la 11,7 % în 2012 la 16,48 % în 2014, în
timp ce la fete a scăzut de la 9,32 % în 2012, la 6,96 în anul 2014
(fig.10)
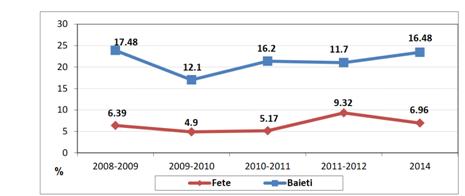
Fig.10 Evoluţia prevalenţei elevilor supraponderali în perioada
2008-2014
Faţă
de anul 2012, procentul fetelor cu obezitate era în scădere de la 0.86% la
0,53%. Menţionăm că prevalenţa băieţilor cu
obezitate a crescut de la 1,51% în anul 2012 la 2,28 % în anul 2014. În
concluzie, prevalenţa obezităţii la băieţi în anul
2014 era în uşoară creştere faţă de anul 2012, în timp
ce la fete a scăzut faţă de acelaşi an (fig.11)
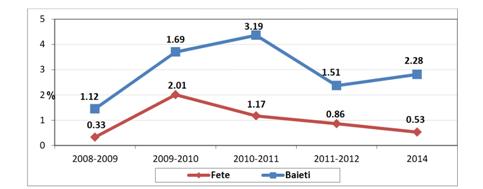
Fig.11 Evoluţia prevalenţei elevilor cu obezitate în perioada
2008-2014
Figura 12 ilustrează ponderea primelor 10 boli cronice la copii
şi tineri, boli ce reprezintă 71,39% din totalul cazurilor de
boală, comparativ cu celelalte 53 de boli cronice înregistrate, care au
reprezentat doar 28,61% din numărul total de cazuri. Obezitatea
neendocrină avea o proporţie de 9,19%.
Fig.12 Structura morbidităţii cronice
dispensarizate – top 10 boli cronice
Sursa: http://insp.gov.ro/sites/cnepss/wp-content/uploads/2014/12/Raport-scolara-2016.pdf
În fig.13 este reprezentată grafic prevalenţa primelor zece boli
cronice dispensarizate în anul şcolar 2014-2015. Se poate observa că
viciile de refracţie au ocupat prima poziţie cu 4,25% , urmate de
viicile de postură cu 1,65% şi obezitatea neendocrină 1,42%,
celelalte boli înregistrând valori ale prevalenţei sub 1%.
Fig.13 Prevalenţa primelor 10 boli cronice
dispensarizate în cabinetele medicale şcolare în anul şcolar
2014-2015
Sursa:
http://insp.gov.ro/sites/cnepss/wp-content/uploads/2014/12/Raport-scolara-2016.pdf
Analiza prevalenţei bolilor cronice dispensarizate în cabinetele
medicale şcolare în anul şcolar 2014-2015 pe cicluri de
învăţământ a arătat că cea mai ridicată valoare
se înregistrează la elevii din ciclul gimnazial : 19.51% .
Valorile mici înregistrate la copiii din creşe pot fi interpretate
şi prin prisma unei supravegheri medicale deficitare a
colectivităţilor de copii cu vârstă mică; aceşti copii
sunt în grija medicilor de familie iar medicii care se ocupă de
colectivităţile de copii (medicii şcolari) nu deţin date
privind morbiditatea prin boli cronice
la aceste grupe de vârstă. (fig. 14).
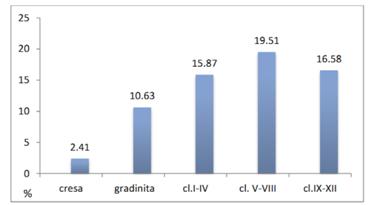
Fig. 14. Prevalenţa bolilor cronice dispensarizate în
cabinetele medicale şcolare în anul şcolar 2014-2015, pe cicluri de
învăţământ
Sursa:http://insp.gov.ro/sites/cnepss/wp-content/uploads/2014/12/Raport-scolara-2016.pdf
Principala sursă în ceea ce priveşte comportamentele alimentare şi de activitate fizică ale copiilor şi ale adolescenţilor din ţara noastră o reprezintă studiul HBSC (Health behaviour in school-aged children), realizat în
România de către Departamentul de Psihologie al Universităţii „Babeş-Bolyai“,
Cluj-Napoca. Scopul HBSC este să prezinte starea de sănătate, comportamentele şi determinanţii sociali la
copii şi adolescenţi din România participând la ultimele trei runde ale acestuia (2005/2006,
2009/2010 şi 2014/2015). Comportamentele incluse în studiul HBSC care determină necesitatea unor intervenţii sunt: consumul micului dejun, consumul de fructe şi legume,
consumul de apă în locul băuturilor îndulcite, activitatea fizică şi comportamentele
asociate sedentarismului. Printre concluziile cele mai importante ale studiului
se numără:
-Consumul micului
dejun în România nu este un comportament frecvent întâlnit, situând România
printre ţările cu cea mai mică prevalenţă
a consumului zilnic de mic dejun, mai ales în rândul fetelor şi al copiilor
proveniţi din familii cu un status socio-economic scăzut.
– Consumul zilnic
de fructe şi legume este semnificativ mai mic la băieţi şi în familiile cu un nivel
socio-economic scăzut, înregistrează o scădere semnificativă odată cu creşterea vârstei copiilor şi are o tendinţă de scădere în timp.
– România ocupă locuri fruntaşe în ceea ce priveşte prevalenţa consumului zilnic de băuturi îndulcite, dar cu o tendinţă de scădere. Copiii proveniţi din familii cu status socio-economic mai ridicat au un consum
semnificativ mai mare faţă
de cei proveniţi din familii cu nivel scăzut al acestuia.
– Adolescenţii din România –
băieţi şi fete – ocupă ultimele poziţii în Europa în privinţa activităţii fizice zilnice.
Fetele desfăşoară activitate fizică mai puţin decât băieţii. Activitatea fizică desfăşurată scade cu vârsta, simultan cu creşterea comportamentelor sedentare.
Comportamentele sedentare sunt mai frecvente cu cât vârsta copilului este mai
mare, copiii din România având printre cele mai mari prevalenţe ale
comportamentelor sedentare. România este singura ţară europeană in care
comportamentele sedentare se întâlnesc mai frecvent la familiile cu nivel
socio-economic crescut.
Sunt necesare intervenţii pentru
adoptarea comportamentelor alimentare sănătoase (consumul micului dejun,
consumul de fructe şi legume, consumul de apă în locul băuturilor îndulcite) şi stimularea
activităţii fizice în detrimentul comportamentelor sedentare, de către tineri.[47]
Preşedintele Klaus Iohannis a declarat în
noiembrie 2015 că susţine prevenţia ca prioritate zero a
politicilor de sănătate, fiind de părere că educaţia
în acest sens, încă de la cele mai fragede vârste, este calea către o
societate mai prosperă:"Trebuie să recunoaştem faptul
că tot mai mulţi români conştientizează importanţa
prevenţiei, a unui stil de viaţă sănătos şi a
informării ca acces la mai multă responsabilitate faţă de
propria sănătate. Această responsabilizare individuală
trebuie însă dublată şi încurajată de efortul
autorităţilor. Personal, susţin prevenţia ca prioritate
zero a politicilor de sănătate şi cred că educaţia în
acest sens, încă de la cele mai fragede vârste, este calea către o
societate mai prosperă. (...) Este deja larg cunoscut faptul că cele
mai răspândite boli ale societăţii moderne pot fi evitate prin
prevenţie", a spus şeful statului, la dezbaterea
"Educaţie pentru sănătate".[48]
IV. Grupuri ţintă afectate şi
caracteristici ale modelului de morbiditate şi mortalitate românesc, cu
evidenţierea inegalităţilor existente
România prezintă
profilul epidemiologic al tuturor ţărilor dezvoltate, cu
prevalenţă scăzută a bolilor transmisibile şi în
acelaşi timp o creştere a bolilor cardiovasculare, cancer şi
cauze externe, inclusiv violenţă şi accidente, precum şi
boli legate de factori ai stilului de viaţă ce pot fi preveniţi,
în mod special fumat, consum de alcool şi obiceiuri alimentare deficitare.
Cei mai importanţi factori de risc şi proporţia lor (% din
totalul deceselor) sunt hipertensiunea arterială (31.8%), fumatul (16.3%),
hipercolesterolemia (14.4%), IMC ridicat (13.9%), consumul excesiv de alcool
(12.4%), aport scăzut de fructe şi legume (7.1%) şi inactivitate
fizică (6.6%).[49]
În România, proporţia cea mai
mare a obezităţii la femei se înregistrează la cele cu grad de
şcolarizare scăzut, pe când la bărbaţi, cei cu grad de
şcolarizare înalt au avut cea mai ridicată proporţie de
obezitate.
În
anul 2015, prevalenţa cea mai crescută din ţara noastră s-a
înregistrat în judeţele Mehedinţi, Bihor şi Arad. Valorile cele
mai mici ale prevalenţei obezităţii s-au înregistrat în judeţele Satu
Mare şi Bistriţa Năsăud.[50]
V.Determinanţii specifici şi dinamica
acestora
Studiul
privind determinanţii comportamentali ai stării de sănătate
pentru populaţia adultă din România CompSanRO, publicat de INSP în
2017:Comportamentele dăunătoare contribuie la epidemia bolilor
netransmisibile, principalii factori de risc comportamentali fiind consumul
nociv de alcool, consumul de tutun, lipsa activităţii fizice/sedentarismul
şi regimul alimentar nesănătos. Din cele 56 milioane decese
înregistrate la nivel mondial, 38 milioane erau determinate de bolile
netransmisibile, în principal boli cardiovasculare, tumori şi
afecţiuni respiratorii cronice. Odată cu scăderea deceselor
determinate de boli infecţioase, se estimează că numărul
anual de decese prin boli netransmisibile va ajunge la 52 milioane în 2030.
Activitatea
fizică insuficientă este definită ca fiind „mai puţin de
cinci ori câte 30 minute de activitate moderată pe
săptămână sau mai puţin de trei ori câte 20 minute de
activitate fizică viguroasă pe săptămână, sau
echivalent”. La nivel mondial, activitatea fizică insuficientă a
determinat 69,3 milioane DALY în anul 2010, ceea ce înseamnă 2,8% din
total. Activitatea fizică insuficientă reprezintă unul din
primii 10 factori de risc ai mortalităţii globale, cauzând
aproximativ 3,2 milioane de decese anual. Activitatea fizică regulată
reduce riscul de boli cardiace ischemice, accident vascular cerebral, diabet,
cancer de sân şi cancer de colon şi are un rol important în controlul
greutăţii şi prevenţia obezităţii.[51]
Excesul de
greutate este responsabil pentru aproximativ 9-12% din decesele din
"vechea" UE şi pentru 16-20% din decesele din cele 12 state
membre care au aderat la UE în 2004 şi 2007. Prevalenţa
obezităţii în Europa este în creştere în multe ţări
şi creşte cel mai rapid în populaţiile cu nivel socio-economic
scăzut. Ţările europene cu inegalităţi de
venit mai mari au niveluri mai ridicate de obezitate, mai ales la copii. Există o relaţie directă între obezitate şi statusul
socio-economic scăzut, în special la femei. În plus, obezitatea la femei,
mai ales în timpul sarcinii, contribuie la riscurile pentru sănătate
ale copiilor şi acest lucru amplifică inegalităţile în
materie de sănătate de-a lungul generaţiilor.
În Europa
există mari inechităţi socio-economice, de gen şi de etnie
în ceea ce priveşte obezitatea
În UE, 26% din cazurile de obezitate la
bărbaţi şi 50% la femei pot fi atribuite
inegalităţilor în statutul educaţional. Persoanele cu nivel
socio-economice scăzut au de două ori mai multe riscuri de a deveni
obeze, crescând riscul pentru diabet de
tip 2, boală cardiacă ischemică şi accident vascular
cerebral. O mare parte din mortalitatea prematură şi pierderea de ani
sănătoşi observată în grupurile cu nivel socio-economic
redus poate fi explicată prin boli asociate cu obezitatea.
Obezitatea
poate avea ca rezultat şi efecte sociale negative, cum ar fi
discriminarea, excluziunea socială, veniturile reduse, concediul medical
de la locul de muncă şi şomajul. Bolile cronice legate de
obezitate duc la îngrijiri de sănătate şi sociale importante,
iar în climatul de austeritate de la ora actuală, prevenirea acestora trebuie
considerată o prioritate. Femeile cu niveluri mai scăzute de
educaţie sunt predispuse de cinci ori mai mult la obezitate decât cele cu
studii superioare. Aceasta înseamnă că oamenii obezi din grupurile cu
nivel socio-economic mai redus devin mai repede obezi decât persoanele cu nivel
socio-economic ridicat. Obezitatea la copiii europeni este strâns legată
de statutul socio-economic al părinţilor. De asemenea, în
ţările europene, cu cât nivelul inegalităţii veniturilor
este mai ridicat,
cu atât sunt mai mulţi copii supraponderali.
Inegalităţile
în prevalenţa obezităţii în funcţie de etnie au fost
observate în multe ţări europene. Un studiu al obezităţii
infantile în grupurile de imigranţi din Germania a constatat că
factorii socio-economici şi de mediu au explicat aproape toate
diferenţele etnice în obezitate - în special nivelul de educaţie
maternă şi privitul exagerat la televizor. Dovezile disponibile
sugerează că aportul energetic crescut, mai degrabă decât activitatea
fizică redusă - este principala forţă motrice din spatele
epidemiei de obezitate la nivelul grupurilor cu nivel socio-economic redus.
Acest salt către un aport energetic crescut se datorează
inovaţiilor din industria alimentară fabricarea şi
distribuţia alimentelor, ceea ce duce la creşterea ofertei de produse
ieftine, gustoase, cu densitate energetică ridicată, care sunt mult
mai accesibile, convenabile şi comercializate pe scară largă.
Alimentele sănătoase tind să fie mai puţin convenabile, mai
puţin accesibile şi mai scumpe.
Modificările
socio-demografice, cum ar fi urbanizarea şi creşterea
participării femeilor la forţa de muncă, duc la mai puţin
timp pentru pregătirea meselor. În mod similar cu modelele de
alimentaţie menţionate mai sus, există diferenţe mari socio-economice,
de gen şi etnice în ceea ce priveşte nivelurile activităţii
fizice şi anume persoanele cu nivel socio-economic scăzut sunt
susceptibile de a avea un stil de viaţă mai sedentar. Nivelurile
activităţii fizice încep să scadă semnificativ între 11 şi
15 ani în majoritatea ţărilor europene, mai ales la fete.
Obezitatea
costă economiile naţionale miliarde de euro pe an, inclusiv
productivitatea pierdută şi numărul de zile de boală. Sunt
imperios necesare strategii de abordare a obezităţii mai ales în
rândul persoanelor cu nivel socio-economic scăzut, pentru a elimina aceste
pierderi financiare.15
Ponderea adulţilor
obezi variază în mod clar între grupele de vârstă şi în
funcţie de nivelul de educaţie. Cu excepţia celor în vârstă
de 75 de ani şi peste, cu cât era mai mare grupa de vârstă, cu atât mai
mare ponderea persoanelor obeze: ponderea obezităţii în UE a fost de
22,1% pentru persoanele cu vârsta cuprinsă între 65 şi 74 ani, în
timp ce era sub 6% (5,7% ) pentru cei in vârstă de 18 la 24 ani. Modelul este de asemenea clar pentru nivelul
de educaţie: proporţia persoanelor obeze din UE scade pe
măsură ce nivelul de educaţie creşte. Într-adevăr, în
timp ce procentul persoanelor obeze în rândul celor cu un nivel scăzut de
educaţie a ajuns la aproape 20% (19,9%), a scăzut până la 16,0%
pentru cei cu un nivel mediu de educaţie şi la mai puţin de 12%
(11,5%) pentru populaţia cu un nivel de educaţie ridicat. La
bărbaţi, în 11 din statele membre, cea mai mare pondere a
obezităţii a fost observată în rândul celor cu nivel scăzut
de educaţie, în 5 state în rândul celor cu nivel mediu de educaţie,
în timp ce în Bulgaria şi Estonia a fost în rândul celor cu nivel ridicat
de educaţie.16
VI. Impactul asupra stării de
sănătate, serviciilor de sănătate şi
calităţii vieţii
Factorii
de decizie politică trebuie să acţioneze urgent pentru a reduce
impactul epidemiei de obezitate aflată în creştere. Prevalenţa
în creştere a obezităţii în Europa, morbiditatea şi
mortalitatea înalte care sunt în legătură directă sau indirectă
cu această afecţiune, scăderea calităţii vieţii,
costurile înalte ale obezităţii justifică nevoia de programe
europene şi naţionale împotriva obezităţii. Pentru
combaterea acestei epidemii trebuie ca dialogul să treacă de la acuze
la soluţii şi să se trateze obezitatea ca şi alte
afecţiuni serioase, cum sunt bolile cardiace şi cancerul .
Epidemia de obezitate constituie o
povară imensă asupra sistemelor de sănătate.
- Se estimează că obezitatea costă UE 70 miliarde Euro
anual prin costurile de îngrijiri de sănătate şi
scăderea productivităţii.
- Persoanele cu supragreutate sunt majoritare în ţările din
Organizaţia de cooperare şi dezvoltare economică (OECD).
Epidemia de obezitate continuă să se răspândească
şi nici o ţară nu a înregistrat vreun regres de la
începerea ei.
- Guvernele trebuie să întreprindă acum acţiuni
colective, dacă se doreşte ca obiectivul OMS pentru 2025
˝Fără creştere a obezităţii la copil˝
să fie atins.
- În decembrie 2014, Curtea Europeană de Justiţie a decis
că obezitatea poate fi o dizabilitate, atunci când produce
deteriorarea stării de sănătate pe termen lung.
- Obezitatea joacă un rol central în apariţia unor factori
de risc şi a unor boli cronice, inclusiv diabetul zaharat tip 2,
bolile cardiovasculare şi unele forme de cancer.
- Supragreutatea şi obezitatea sunt responsabile pentru aproximativ
80% din cazurile de diabet zaharat tip 2, 35% din cazurile de boală
cardiacă ischemică şi 55% din cazurile de hipertensiune
arterială în rândurile adulţilor europeni.
- Riscul de a dezvolta mai mult de una din aceste
comorbidităţi creşte foarte mult dacă greutatea
corporală este mare (IMC peste 35 kg/m2).
- Autorităţile din UE trebuie să recunoască
faptul că obezitatea este o boală cronică
multifactorială şi complexă, având numeroase cauze, multe
neputând a fi controlate de persoana respectivă. Cauzele obezităţii
variază de la cele genetice şi endocrine, la factori de mediu,
cum ar fi stresul, alimentaţia şi locurile de muncă
sedentare.
- Această recunoaştere vitală a obezităţii ca
boală va ajuta la alocarea mai multor resurse pentru cercetare,
prevenţie şi tratament. Profesioniştii din
sănătate vor fi încurajaţi să recunoască
tratamentul obezităţii ca fiind o specialitate profesională
necesară şi valoroasă. De asemenea, va scădea
stigmatizarea şi discriminarea a milioane de oameni afectaţi.
- O politică de sănătate ce nu recunoaşte obezitatea
ca boală înrăutăţeşte sănătatea a
milioane de europeni.
- Managementul obezităţii necesită cooperare între
profesioniştii din sănătate – dieteticieni, medici,
asistente medicale, fizioterapeuţi, psihologi, kinetoterapeuţi,
specialişti în diversele co-morbidităţi. Oferirea unui
tratament multidisciplinar oamenilor obezi reprezintă o
adevărată provocare pentru sistemele de sănătate
pentru că nu există specializare medicală în obezitate.
- De aceea se cere statelor membre şi Medicilor Șefi să
asigure coordonarea managementului şi cercetării
obezităţii în Europa, pentru ca să poată beneficia de
rezultate cetăţenii, societatea şi economia. [52]
Persoanele cu greutate excedentară
sunt deseori stigmatizaţi, ceea ce afectează vieţile lor zilnice
prin expunerea lor la atitudini negative în multe domenii. Stigmatizarea
persoanelor obeze ameninţă sănătatea lor, generează
inechităţi şi interferează cu eforturile efective de
intervenţie asupra obezităţii. Obezitatea este deseori percepută de pacienţi
şi societate ca un stil de viaţă ales, ceea ce descurajează
mulţi pacienţi de a cere ajutor medical.
Comunicarea este primul pas în
abordarea stigmatizării. Clinicienii trebuie să dezvolte empatie
faţă de pacienţii obezi. Sunt cursuri de instruire pentru
profesioniştii din sănătate, care pot ajuta în atingerea
scopurilor şi de a privi obezitatea ca o boală. Mulţi
pacienţi au încercat în mod repetat să scadă în greutate. De
aceea, este esenţial să cunoască cât de dificile sunt
schimbările în stilul de viaţă şi să ajute
pacienţii să conştientizeze că scăderi mici ale
greutăţii atrag beneficii semnificative pentru sănătate.[53]
Obezitatea
este responsabilă pentru costuri medicale directe (de exemplu taxele
medicului, testele clinice) şi costuri non-medicale (de exemplu,
transportul pacienţilor în centrele de tratament). Costul direct pe cap de
locuitor al unei persoane cu greutate normală este mai mic decât al uneia
supraponderale / obeze. Costurile pentru
persoanele supraponderale, respectiv obeze au fost cu 9,9%, respectiv cu 42,7%
mai mari comparativ cu adulţii cu greutate normală. Întreaga
Europă cheltuieşte între 1,9% şi 4,7% din totalul costurilor
anuale de îngrijire a sănătăţii şi 2,8% din costurile
anuale ale spitalelor pentru tratarea pacienţilor supraponderali sau
obezi.
Costurile indirecte atribuite
epidemiei excesului de greutate se referă la absenţa de la locul de
muncă sau la pierderea productivităţii legate de boală. Alte costuri se referă la calitatea vieţii persoanei, inclusiv
viaţa socială a acesteia.
Sunt
necesare strategii imediate şi eficiente pentru a contracara povara
financiară în continuă creştere şi scăderea
calităţii vieţii.[54]
Asociaţia
Europeană pentru Studiul Obezităţii (EASO) a constatat costuri
directe legate de obezitate, între 1,5-4,6% din cheltuielile de
sănătate în Franţa, la aproximativ 7% în Spania. Există
previziuni care sugerează că, dacă guvernele europene ar aloca
toate resursele existente şi viitoare pentru cele mai cost-eficiente
metode de abordare a supragreutăţii, s-ar putea economisi până
la 60% din costuri în unele ţări europene[55].
VII. Concluzii şi mesaje cheie
Monitorizarea
regulată a prevalenţei obezităţii şi diabetului
zaharat ar trebui introdusă în cadrul supravegherii bolilor cronice
netransmisibile. Pentru atingerea acestui obiectiv ar trebui implementate
şi evaluate următoarele [56]:
■
politicile multisectoriale (în sănătate, educaţie,
agricultură, transport, finanţe, vânzare cu amănuntul, precum
şi în sectorul privat, al angajărilor, cel social) bazate pe
populaţie pentru a influenţa producţia, comercializarea şi
consumul de alimente sănătoase;
■ politicile fiscale pentru a creşte disponibilitatea
şi consumul de alimente sănătoase şi reducerea consumului
celor nesănătoase;
■ promovarea alăptării şi a alimentaţiei
complementare în conformitate cu recomandările OMS;
■ politicile şi intervenţiile pentru reducerea
inactivităţii fizice;
■ campaniile de educaţie şi marketing social axate pe
impactul comportamentului alimentar şi al activităţii fizice
asupra sănătăţii la copii şi adulţi;
■ restricţiile privind comercializarea alimentelor şi
băuturilor bogate în zahăr, sare şi grăsime pentru copii;
■ măsurile pentru a crea medii propice alimentaţiei
sănătoase în instituţii (şcoli, locuri de muncă,
universităţi, unităţi religioase, sate, oraşe) şi
comunităţi, inclusiv comunităţile dezavantajate;
■ cercetarea pentru a obţine dovezi privind eficienţa
intervenţiilor individuale şi a celor asupra populaţiei pentru
prevenirea şi controlul obezităţii şi diabetului zaharat.
VIII. Exemple de intervenţii de
sănătate publică eficiente şi eficace în managementul
obezităţii la nivel naţional
Ministerul
Sănătăţii organizează şi finanţează programe naţionale de
sănătate (Ordinul 377/2017) care se derulează în perioada
2017-2018, cum ar fi Programul Naţional de Evaluare şi Promovare a
Sănătăţii şi Educaţie pentru Sănătate,
conţinând Subprogramul de evaluare şi promovare a
sănătăţii şi educaţie penru sănătate,
care are ca şi domenii specifice intervenţii pentru un stil de
viaţă sănătos şi evaluarea stării de
sănătate a populaţiei generale.
Societatea de Nutriţie din România a
elaborat în 2006 „Ghid pentru
alimentaţia sănătoasă„– coordonator Mariana Graur, care
poate fi accesat şi consultat pe adresa de internet: http://www.fao.org/3/a-as693o.pdf
.
În anul
Diferenţele
în funcţie de tipul de alimente consumate sunt destul de reduse
(persoanele obeze consumă mai rar peşte sau legume proaspete), dar
cantitatea de alimente ingerată este diferită (această
informaţie nu a fost cuantificată).
În perioada
2009-2011 s-a desfăşurat proiectul
finanţat din fonduri acordate de către Guvernul Norvegiei prin
intermediul Programului Norvegian de Cooperare pentru creştere
economică şi dezvoltare sustenabilă în România, în cadrul
căruia a avut loc Campania
Viaţa. Au fost promovate 4 comportamente sănătoase:
1.Bea apă, nu suc;
2. Mănâncă zilnic
micul dejun;
3. Consumă zilnic trei legume
şi două fructe;
4. Fă zilnic
mişcare viguroasă minimum 60 de minute.
Campania
a avut acoperire naţională. Au fost semnate acorduri de parteneriate
şi planuri de acţiune judeţene. La nivelul şcolilor şi
grădiniţelor s-au desfăşurat peste 500 microproiecte. Au
fost elaborate instrumente de lucru pentru intervenţii în şcoli
(pentru elevii claselor a şasea) şi grădiniţe.După
finalizarea proiectului, activităţile au fost continuate în cadrul
Planului Naţional de Acţiune pentru Alimentaţia
Sănătoasă şi Activitatea Fizică la Copii şi
Adolescenţi, conform Ordinului MS nr.1591 din 2010.
Ministerul
Sănătăţii a încheiat un protocol de colaborare cu
fundaţia PRAIS pentru implementarea începând din
Pentru
reducerea consumului de grăsimi şi zahăr în rândul
populaţiei, Ministerul Sănătăţii şi
Federaţia Patronală Română din Industria Alimentară
(ROMALIMENTA) au încheiat un protocol de colaborare în 2012. S-a convenit
colaborarea pentru promovarea reducerii consumului de grăsimi şi
zaharuri la nivel naţional, în vederea îmbunătăţirii
sănătăţii populaţiei. Protocolul se derulează
timp de 5 ani prin acţiuni de informare, educare şi comunicare în
rândul populaţiei şi prin acţiuni de reformulare a alimentelor
pentru scăderea conţinutului de grăsimi şi zaharuri în
alimentele procesate.
În anul
Pentru a consulta Broşura Alimentatie
Copii, vă rugăm să activaţi ACEST LINK
Pentru alte informaţii privind ZIUA EUROPEANĂ ÎMPOTRIVA
OBEZITĂŢII, vă rugăm să activaţi ACEST LINK
Responsabil campanie:
Dr. Ioana Veştemean

Ziua Mondială a
Hipertensiunii Arteriale
17 Mai 2018
„Cunoaşte-ţi valorile!”
ANALIZA DE SITUAŢIE
I.
Date statistice
A.
Internaţionale
Presiunea arterială crescută
reprezintă o provocare globală de sănătate, dată fiind
prevalenţa ridicată şi comorbiditatea cardiovasculară
şi renală asociată,
hipertensiunea arterială fiind principalul factor de risc pentru
deces şi disabilitate la scară globală ([57],
[58]).
Se
estimează că presiunea arterială crescută a fost
responsabilă pentru 9.4 milioane decese şi 162 milioane ani de
viaţă pierduţi în 2010, 50% dintre bolile cardiace, accidentele
vasculare cerebrale şi insuficienţa cardiacă ([59],[60]),
13% dintre decese la scară globală şi peste 40% dintre decesele
la persoanele cu diabet ([61]). Hipertensiunea
este, de asemenea, un factor de risc important fetal şi maternal ([62], [63]).
În prezent HTA a atins dimensiuni
epidemice. Proporţia populaţiei cu presiune arterială
ridicată sau hipertensiune a crescut de la 600 milioane în 1980 la aproape
1 miliard în 2008 ([64]), la 1,39 miliarde în
2010 ([65]), iar ca urmare a
procesului de sporire a populaţiei şi a fenomenului de
îmbătrânire şi se estimează o creştere de până la 1,56
miliarde în 2025 ([66]).
Prevalenţa globală
standardizată pe vârstă a HTA la adulţii de ≥20 ani a fost
în 2010 de 31,1% (31,9% la bărbaţi şi 30,1% la femei), 28,5% în
ţările cu venituri ridicate (31,6% la bărbaţi şi 25,3%
la femei), 31,5% în ţările cu venituri medii si reduse (31,7% la bărbaţi
şi 31,2% la femei) (10). Din cei 1,39 miliarde estimate de adulţi cu
HTA, aproape de 3 ori mai mulţi locuiesc în tări cu venituri mici
şi mijlocii.
În
2010, cea mai ridicată prevalenţă la bărbaţi a fost
înregistrată în Europa şi Asia Centrală, iar pentru femei în
zona sub-Sahariană a Africii, iar cea mai redusă la
bărbaţii din Asia de sud şi femeile din ţările cu
economii puternice. Prevalenţa HTA a crescut în Asia de este şi
Pacific, America Latină şi Caraibe, Asia de sud şi zona
sub-sahariană a Africii la ambele sexse, în europa şi Asia
centrală la bărbaţi şi a scăzut în tările cu
economii puternice din Estul mijlociou, America de nord la ambele sexe şi
în Europa şi Asia Centrală la femei (9).
Worldwide age- and sex-standardized
prevalence of hypertension in adults 20 years and older by country.Top,
Country-specific prevalence in 2010. Bottom, Country-specific
prevalence
in 2000. Maps are shaded according to prevalence, from light (lower prevalence)
to dark (higher prevalence). Mills Kt,
Bundy JD, Kelly TN, Reed JE, Kearny PM, Reynolds K, Chen J, He J Global
Dispatities of Hypertension Prevalence and Control, Circulation 2016
Women
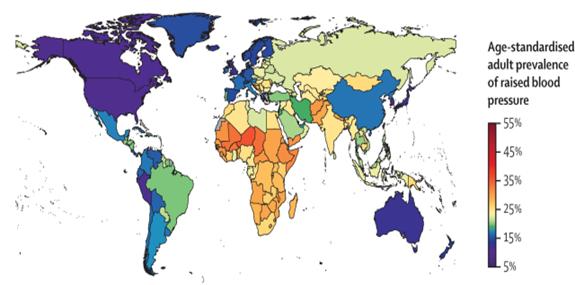
Ultimele estimări (9) relevă
cele mai reduse valori ale prevalenţei HTA la ambele sexe în zonele
americii de Nord şi Australiei, cele mai ridicate la bărbaţi în
zomn Europei , iar la femei în zona Africii.
B. Naţionale
Până în anul 2005 datele referitoare la
prevalenţa HTA în România au fost limitate şi provenea îndeosebi din
studii pe eşantioane reduse. Datele din studiul SEPHAR I ([67]), primul studiu care
a vizat prevalenţa şi controlul HTA pe un eşantion reprezentativ
pentru populaţia României au arătat o prevalenţă
generală a HTA de 44,92%, mai mare la bărbaţi (50,17%) decât la
femei (41,11%) şi în mediul rural (49,47%) comparativ cu cel urban
(41,58%).
In 2011 un al doilea studiu epidemiologic, SEPHAR II a fost iniţiat, pentru o
estimare mai acurată a prevalenţei factorilor de risc CV la
populaţia adultă din România şi a tendinţelor ([68]). Conform acestui
studiu prevalenţa globală a HTA a fost de 40,4%. (54,9% femei).
Prevalenţa HTA a fost mai mare în mediul urban (59,5%) faţă de
rural (40,5%). Conform studiului SEPHAR II profilul pacientului român
hipertensiv s-a schimbat, de la bărbat de vârstă medie, mai frecvent
din mediul rural către femeie de vârstă medie, mai frecvent din
mediul urban, profil similar cu cel observat în ţări ca Polonia,
Croaţia, Turcia şi Spania ([69], [70],
[71], [72]).
Într-un interval de 7 ani, a fost
înregistrată o reducere a prevalenţei hipertensiunii arteriale cu
10,7% şi o creştere cu 57% a gradului de conştientizare şi
cu 52% a tratamentului HTA, ceea ce a condus aproape la dublarea ratei de
control a HTA la pacienţi [73] .
În
anul
Totuşi,
în ultimii 11 ani, rata de cunoaştere a hipertensiunii arteriale a
cunoscut o îmbunătăţire majoră, crescând succesiv,
faţă de rezultatele obţinute de celelalte două studii
SEPHAR. Dacă în anul 2005, doar 44,3% dintre persoanele hipertensive aveau
cunoscută hipertensiunea arterială, în 2016, procentul acestora a
ajuns la 80.9%, în următorii ani aşteptându-se să
crească la 96,2%, ţinând cont de
impactul pozitiv al campaniilor derulate în ultimii ani de către
Societatea Română de Hipertensiune şi nu numai.
Aceeaşi
tendinţă de creştere poate fi regăsită şi la
nivelul persoanelor care urmează un tratament pentru hipertensiunea
arterială, arată rezultatele SEPHAR III. Dacă, în 2005, numai 38.9% dintre persoanele hipertensive urmau un tratament,
în 2016, procentul acestora a crescut la 75,2% şi se
preconizează că va ajunge la 91,2% în anul 2020.
De
asemenea, şi numărul persoanelor hipertensive aflate sub control terapeutic este în continuă
creştere. În anul 2005, procentul acestora
era de 19,9%, în timp ce, în 2016, procentul a
crescut la 30,8%, aşteptându-se ca, în anul2020, rata de control terapeutic să fie de 36,6%.
În
ciuda perspectivelor pozitive în ceea ce priveşte diagnosticarea
hipertensiunii arteriale, persoanele aflate sub tratament sau controlul
afecţiunii, rezultate studiului SEPHAR III arată că factorii de
risc cardiovascular rămân o problemă critică. Dintre
aceştia, diabetul zaharat şi dislipidemiile generează cele mai
multe îngrijorări, dat fiind că prevalenţa celor două
afecţiuni este de două ori mai ridicată decât
în 2006, fapt care creşte riscul de apariţie a complicaţiilor.
Astfel, studiul SEPHAR III a identificat o prevalenţă de 12.2% a
diabetului zaharat, în timp ce procentul persoanelor cu dislipidemie se
situează la 73.2%, la nivel global şi la 77.8% în rândul
hipertensivilor.
„România
rămâne în topul ţărilor cu risc cardiovascular ridicat, iar
rezultatele SEPHAR III confirmă, încă o dată, că hipertensiunea arterială, alături de ceilalţi
factori de risc cardiovascular reprezintă probleme majore la nivelul
sănătăţii populaţionale. Ne bucură,
totuşi, să vedem că numărul persoanelor care au
hipertensiune arterială şi au fost diagnosticate, precum şi al
celor aflate sub tratament şi sub control terapeutic creşte de la an
la an. Eforturile noastre se concentrează pe conceperea şi
implementarea unor programe de prevenţie, diagnosticare precoce şi
control pe termen lung.”, a declarat Prof. Dr. Maria Dorobanţu,
preşedintele Societăţii Române de Hipertensiune şi
coordonatorul studiului SEPHAR III.
II. Rezultate relevante
din studii
§
Prevalenţa
ajustată a HTA în raport cu vârsta la adulţii din SUA a fost de 28,6%
în 2009-2010. Dintre adulţii cu HTA, 81,9% îşi recunoşteau
această condiţie şi 76,4% luau în mod curent medicaţie
pentru reducerea presiunii arteriale. S-a observat o creştere
semnificativă în ceea ce priveşte controlul HTA, de la 48,4% în
2007-2008 la 53,3% în 2009-1010 ([74]).
§
Conform
unui studiu publicat în 2011 prevalenţa HTA a în rândul populaţiei
adulte din Arabia Saudită în vârstă de 15-64 ani fost de 25,5% ([75]).
§
Rezultatele
studiului BP-CARE ([76]) derulat în
Ţările Europei Centrale şi de Est, printre care şi România
au relevat faptul că în aceste ţări controlul presiunii
arteriale este nesatisfăcător, îndeosebi în cazul pacienţilor la
risc cardiovascular înalt, dar nu diferă de cel observat în
ţările vest europene. Această situaţie are implicaţii
majore pentru sănătatea publică, deoarece s-a demonstrat că
un control ineficient al presiunii arteriale este asociat cu o creştere marcată a
riscului de evenimente cardiovasculare fatale şi non-fatale.
§
Conform studiului Global
burden of cardiovascular diseases ([77]) se apreciazã cã din totalul de 55 milioane de decese
înregistrate anual pe întreg globul, aproximativ 30% sunt decese de cauzã
cardiovascularã.
§
Tendinţa evolutivã
a curbei mortalitãţii prin patologia cardiovasculară a înregistrat în
ultimele decenii o divergenţã între ţãrile Europei Centrale şi
de Est - unde a atins rate foarte înalte - şi ţãrile din nordul
şi vestul Europei – unde se aflã într-o continuã scãdere ([78]).
§
Conform studiului SEPHAR
2005 (primul studiu naţional privind epidemiologia HTA) prevalenţa
hipertensiunii arteriale la nivel naţional a fost de 44,92%, procent
comparabil cu prevalenţa hipertensiunii arteriale în Europa. În 2005 patru din zece adulţi
sufereau de hipertensiune arterială şi foarte important mai mult de
jumatate dintre ei nu se ştiau hipertensivi. O proporţie
importantă dintre pacienţii nou diagnosticaţi cu hipertensiune
în 2005 au fost tineri sub 40 de ani. Studiul a mai evidenţiat că 39%
dintre pacienţii hipertensivi se tratau şi doar un procent foarte mic
7,8% erau bine controlaţi cu valori ale tensiunii de 14 cu 9.
§
Rezultatele studiului
SEPHAR II au arătat o prevalenţă mai ridicată a HTA la
sexul feminin (54.9%). Majoritatea pacienţilor (59,1%) au fost
trataţi, în cea mai mare parte cu 2 sau mai multe medicamente (72,3%).
Dintre pacienţii trataţi, doar o pătrime au avut valori
controlate ale PA. Rata controlului terapeutic a crescut cu nivelul de
educaţie.
III.
Ghiduri,
recomandări
A.
Internaţionale
§
Blood Pressure Measurement Guidelines for Physical
Therapists ([79])
§
Blood Pressure Monitoring -
New Guidelines Issued by NICE ([80])
§
International Society of Hypertension pocket
guidelines 2007([81])
§
Management
of high blood pressure in children and adolescents: recommendations of the
European Society of Hypertension ([82])
§
European
Society of Hypertension guidelines for blood pressure monitoring at home: a
summary report of the Second International Consensus Conference on Home Blood
Pressure Monitoring ([83])
§
Reappraisal
of European guidelines on hypertension management: a European Society of
Hypertension Task Force document ([84])
§
ESH/ESC
Guidelines for the management of arterial hypertension. The Task Force for the
management of arterial hypertension of the European Society of Hypertension
(ESH) and of the European Society of Cardiology (ESC) ([85])
§
Hypertension:
Emergencies and Urgencies ([86])
§
Evaluation
and Treatment of Severe Asymptomatic Hypertension
§
([87])
B. Naţionale
§
Ghid
de management al hipertensiunii arteriale (Ordinul
1059 din 2 septembrie 2009) ([88])
§
Prevenţia,
Diagnosticul şi tratamentul hipertensiunii arteriale esenţiale la
adult. Ghid de practică pentru medicul de familie (Ordinul 1059
din 2 septembrie 2009)
([89])
§
Ghidul pacientului cu hipertensiune
arterială esenţială (Ordinul 1059 din
2 septembrie 2009) ([90])
§
Ghidul european de prevenţie a bolilor cardiovasculare în practica
clinică (Ordinul nr. 1390 din 08.11.2010)
§
Ghid de diagnostic şi tratament al hipertensiunii pulmonare
arteriale (ORDIN nr. 1390 din 08.11.2010)
§
Ghidul
ESH/ESC Managementul hipertensiunii arteriale 2013 ([91])
§
Ghidul
de tratament al STEMI in prespital ([92])
§
Compendiul
de ghiduri ESC 2012 -2014 ([93])
IV.
Lista de acte normative
§
Ordinului
MS 1059/ 02.09.2009 pentru aprobarea ghidurilor de practică medicală.
§
Ordinul
MS Nr. 1281/13.10.2009 privind aprobarea normelor metodologice pentru
realizarea şi raportarea activităţilor specifice din cadrul Subprogramului de screening pentru
identificarea pacienţilor cu factori de risc cardiovascular. Cunoaşterea
ponderii în rândul populaţiei a factorilor determinanţi pentru BCV,
diagnosticarea precoce şi monitorizarea acestora,
§
Ordinul MS nr. 1390 din 08.11.2010, privind
aprobarea Ghidurilor de practică medicală pentru specialitatea
cardiologie
§
pentru
evitarea deceselor premature.
§
ORDIN Nr. 377 din 30 martie 2017 pentru aprobarea Normelor tehnice
de realizare a programelor naţionale de sănătate publică
pentru anii 2017-2018
- Program
naţional de boli cardiovasculare
·
Subprogramul
de tratament al pacienţilor cu afecţiuni CV.
·
Subprogramul
de tratament invaziv al infarctului miocardic.
Recomandări:
Controale periodice -
epicriză de etapă pentru afecţiunile care necesită
dispensarizare conform prevederilor legale în vigoare:
-
HTA
cu AVC controale la 3 luni
V.
Strategii, programe de
acţiune:
Internaţionale
§
„European Heart Health Charter EHHC”
elaborată de Comisia Europeană OMS şi EHN – European Heart
Network, Societatea Europeană de cardiologie şi semnată de
către acestea la Bruxelles în iunie 2007.
§
„2008-2013 Action Plan for the Global
Strategy for the Prevention and Control of Noncommunicable Diseases” (WHO)
România a aderat şi semnat EHHC la
15.09.2007 obiectivele EHHC reducerea incidenţei BCV şi a
recurenţelor acestora, a AVC.
În strategiile de prevenţie şi
promovare se delimitează două căi distincte: strategia
„populaţională” aplicată global şi “a riscului înalt”
adresat pacienţilor cunoscuţi cu BCV.
o
Prevederi
ale strategiei populaţionale:
reducerea fumatului, optimizarea dietei, combaterea sedentarismului, informare
şi educare continuă
o
Prevederi
ale strategiei riscului înalt: identificarea pacienţilor cu risc crescut
pe baza SCORE („Sistematic Coronary Risk Evaluation”)
Naţionale
§
Subprogramul
de screening pentru identificarea pacienţilor cu factori de risc
cardiovascular.
VI.
Analiza grupurilor
populaţionale
§
Prevalenţa
HTA din România în raport cu sexul şi mediul de provenienţă.
|
Bărbaţi |
Femei |
||
|
urban |
rural |
urban |
rural |
|
46,6% |
54,9% |
38% |
45,42% |
§
Prevalenţa
HTA pe grupe de vârstă.
|
18-24 ani |
25-34 ani |
35-44 ani |
45-54 ani |
55-64 ani |
≥65 ani |
|
8,75% |
15% |
28,12% |
51,4% |
65,54% |
75,06% |
(Sursa
- Prevalence, Awareness, Treatment, and Control of Hypertension in Romania:
Results of the SEPHAR Study, International
Journal of Hypertension, vol. 2010)
Grupe de risc ale
pacienţilor cu HTA (Conform Ghidului
de diagnostic şi tratament Hipertensiunea Arterială, elaborat de
Comisia de Cardiologie)
§
Grupa cu risc scăzut
-
bărbaţi
< 55 ani şi femei <65 ani cu HTA de gradul I
-
fără
factori de risc
-
riscul
de eveniment CV major în următorii 10 ani este de 15%
§
Grupa de risc mediu
-
pacienţi
cu HTA de niveluri diferite
-
prezenţa
mai multor factori de risc
-
riscul de eveniment CV major în următorii
10 ani este de 15%- 20%
§
Grupa de risc înalt
-
pacienţi
cu HTA de gradul 1 şi 2 care au 3 sau mai mulţi factori de risc
asociaţi, diabet sau afectarea organelor ţintă
-
pacienţi
cu HTA severă fără factori de risc asociaţi
-
risc
de eveniment CV major la 10 ani este de 20-30%
§
Grupa de risc foarte înalt
-
pacienţi
cu HTA gradul 3 şi unul sau mai mulţi factori de risc asociaţi
-
toţi
pacienţii cu BCV clinic manifestă sau boală renală
-
Risc
de evenimente CV majore de circa ≥30% în 10 ani.
VII.
Situaţia
Campaniilor IEC la nivel naţional
a.
CRSP Cluj - 17. 05. 2010 – 17.06.2010. Campania cu tema – “Greutate
normală, tensiune arterială normală”
b.
CRSP Cluj 17.05.2011 – 31.05.2011. Campania cu tema – „Cunoaşte-ţi
valorile, ţinteşte o tensiune arterială normală”
c.
CRSP
Cluj 17.05.2012 – 30.05.2012. Campania cu tema – „Un stil de viaţă
sănătos, o tensiune arterială normală”
d.
CRSP Cluj 17.05.2014. Campania cu tema - „Fii
responsabil pentru sănătatea ta – măsoară-ţi
tensiunea!”
e.
CRSP Cluj 17.05.2015. Campania cu tema - „Ia
atitudine! Apără-ţi sănătatea!”
f.
CRSP Cluj 17.05.2015. Campania cu tema - „Pentru
o inimă sănătoasă e timpul să îţi cunoşti
presiunea arterială!”
CAMPANIA MONDIALĂ
MULTI-ANUALĂ
„SALVEAZĂ
VIEŢI: Igiena Mâinilor!”, 5 MAI 2018
„PREVENIŢI
SEPTICEMIA- ESTE ÎN mÂinile
VOASTRE”
ANALIZĂ DE
SITUAŢIE
Organizaţia
Mondială a Sănătăţii a lansat în anul 2009 o campanie
mondială anuală, adresată personalului medical, denumită
“SALVEAZĂ VIEŢI: Igiena mâinilor”, o extensie a primei campanii
mondiale privind siguranţa pacientului, cu debut în 2005. Această
ultimă acţiune îşi propune să demonstreze că igiena
mâinilor este cheia reducerii prevalenţei infecţiilor asociate
asistenţei medicale (IAAM), precum şi angajamentul mondial în acest
domeniu prioritar al activităţii medicale.
Din
anul 2009 până în prezent, peste 40 de ţări au aderat la
mobilizarea mondială şi au demarat campanii de igienă a
mâinilor. Campaniile din ultimii ani s-au concentrat pe igiena mâinilor şi
combaterea rezistenţei microbiene (5 mai 2014); igiena mâinilor în
departamentele chirurgicale (5 mai 2016); igiena mâinilor şi combaterea
rezistenţei microbiene la antibiotice (5 mai 2017).[1]

Tema pentru campania din anul 2018 este
SEPTICEMIA
În
5 mai 2018, campania se orientează pe ameliorarea practicilor de
igienă a mâinilor şi prevenirea septicemiei. “PREVENIŢI SEPTICEMIA – este în
mâinile voastre”
OMS cheamă la acţiune personalul medical împotriva
septicemiei, în contextul igienei mâinilor şi programelor de prevenire
şi control al infecţiilor (PCI). Putem răspunde prin
susţinerea cererii la acţiune din 5 Mai 2018. Igiena mâinilor
reprezintă miezul PCI pentru combaterea septicemiei, iar organizarea
campaniei în fiecare an, în jurul datei de 5 Mai este o parte importantă a
îmbunătăţirii comportamentului prin cele mai bune practici de
PCI.
Sloganul din acest an al campaniei OMS este “
Preveniţi septicemia în spital - este în mâinile voastre”. Reprezintă
o abordare de acţiune prin ţintirea de grupuri de profesionişti
dar şi de grupuri de pacienţi. La orice nivel în sistemul de
sănătate, măsurile de prevenire şi control al
infecţiilor (PCI), inclusiv acţiunea de igienă a mâinilor,
trebuie să fie un marker al asistenţei medicale de calitate – cu
persoane, atât cele din linia-întâi cât şi lideri, care decid fiecare
să aibă o responsabilitate individuală pentru a asigura
îmbunătăţiri în siguranţa pacientului.
OMS cere liderilor PCI să ia parte şi
să coordoneze diseminarea mesajelor şi resurselor campaniei, cu scopul
de a angaja toate audienţele ţintite. Prin participare şi în
scopul de îmbunătăţire continuă a igienei mâinilor, se va
ajuta prevenirea septicemiei.[2]
La cea de-a
Septicemia:
insuficienţă de organ ce ameninţă viaţa, cauzată
de răspunsul anormal al gazdei la infecţie (“lifethreatening organ
dysfunction caused by dysregulated host response to infection”).
Pe plan
global, se estimează că septicemia afectează în fiecare an mai
mult de 30 milioane de pacienţi.
Priorităţile de
acţiune
- Întărirea
prevenirii septicemiei (inclusiv în spitale)
- Creşterea
conştientizării despre septicemie
Chiar
dacă apare de cele mai multe ori înainte de internarea
pacientului, septicemia poate rezulta şi în urma spitalizării, ca
parte a infecţiilor asociate asistenţei medicale (IAAM), şi
poate complica aceste IAAM.
Din
acest motiv OMS solicită sprijinul şi acţiunea personalului
medical pentru următoarea campanie globală de igienă a
mâinilor. Campania urmăreşte să disemineze mesajul, dar
şi să impulsioneze pe toată lumea să ia parte la
acţiuni. [3]
OMS a
anunţat următoarele teme de acţiune pentru Campania din 2018,
aliniate cu sloganul:
• Personalul
medical – “Cele 5 Momente pentru igiena mâinilor pentru prevenirea septicemiei
în spitale”
• Coordonatorii
Programelor de Prevenire şi Control al Infecţiilor
(PCI) – “Fii un campion în promovarea igienei mâinilor pentru prevenirea
septicemiei în spitale”
• Managerii
de spitale - “Preveniţi septicemia în spitale, faceţi din igiena
mâinilor un indicator de calitate în spitalul vostru”
• Ministerele
Sănătăţii -“Implementaţi decizia referitoare la
septicemie, adoptată la Adunarea Mondială pentru Sănătate OMS din 2017. Faceţi din igiena mâinilor un marker naţional al
calităţii asistenţei medicale”
• Grupuri de
susţinere pentru pacienţi – “Solicitaţi cele 5 Momente pentru
igiena mâinilor pentru prevenirea septicemiei în spitale”
Angajarea
acestor grupuri de mare importanţă va sprijini realizarea unei
campanii de succes şi, mai important, va îmbunătăţi
siguranţa pacientului.
Se
recomandă continuarea utilizării posterelor OMS “Cele 5 Momente”
pentru igiena mâinilor”, pentru a evidenţia momentele cheie în care
furnizorii de servicii medicale trebuie să realizeze igiena mâinilor.
Până în luna februarie 2018,
20465 unităţi sanitare din 179 ţări (> 12 milioane
personal medico-sanitar şi 5 milioane de paturi de spital) au sprijinit campania
anuală şi au înregistrat angajamentul de acţiune continuă.
Este foarte bine că se înţelege
importanţa acţiunilor dedicate
igienei mâinilor în combaterea infecţiilor evitabile. Se pot afla
mai multe despre ţările cu unităţi medicale înregistrate la
linkul următor: http://www.who.int/infection-prevention/campaigns/clean-hands/registration_update/en/.
OMS
listează subiecte de sănătate publică şi
informaţii specifice la pagina “Health topics”.
Septicemia
este acum inclusă ca un subiect important de sănătate (http://www.who.int/sepsis/en/).
Câteva departamente OMS au conlucrat
pentru a realiza şi implementa declaraţia despre decizia
Adunării Mondiale a OMS din septembrie 2017 “sepsis resolution”. Sepsisul poate rezulta frecvent din IAAM şi
reprezintă unul din cele mai frecvente efecte adverse ale asistenţei
medicale.” Acţiunile de igienă a mâinilor trebuie
desfăşurate tot anul, pentru prevenirea IAAM si reducerea riscului de
septicemie.
Septicemia (Sepsis)
apare ca răspuns al organismului atunci când infecţia afectează
ţesuturile şi organele. Dacă nu este recunoscută din timp
şi gestionată prompt, poate duce la şoc septic,
insuficienţe multiple de organ şi deces. Este o complicaţie
gravă a infecţiei în toate ţările şi în mod particular
în ţările slab şi mediu dezvoltate reprezintă o cauză
majoră de morbiditate şi mortalitate maternă şi
neonatală.
Deşi este dificil de stabilit povara globală prin septicemie, câteva
publicaţii ştiinţifice au raportat că septicemia
afectează în fiecare an mai mult de 30 milioane de oameni, cu potenţial
letal pentru 6 milioane. Povara prin septicemie este mai mare în
ţările slab şi mediu dezvoltate.
Septicemia
este frecvent subdiagnosticată în stadiul precoce, potenţial
reversibil.
În
comunitate, se prezintă deseori ca o agravare clinică a
infecţiilor frecvente şi prevenibile.
Septicemia poate rezulta de multe ori din infecţii
asociate asistenţei medicale, ca unul din cele mai frecvente evenimente
adverse din perioada spitalizării. Cum aceste infecţii sunt de multe
ori rezistente la antibiotice, pot conduce rapid la deteriorarea stărilor
clinice.[2,3]
Buletinul OMS
numărul 88 “SAVELIVES” din 2 martie 2018
1.
Cine trebuie să
acţioneze:
·
Personalul
medical trebuie să-şi cureţe mâinile în momentele potrivite, pe
baza eforturilor de până acum de îmbunătăţire a igienei
mâinilor;
·
Directorii
şi personalul de conducere trebuie să susţină promovarea
igienei mâinilor si programele de PCI, pentru protejarea pacienţilor de
septicemie;
·
Coordonatorii
programelor PCI să promoveze igiena mâinilor şi componentele
esenţiale ale PCI;
·
Decidenţii politici
să demonstreze susţinerea şi angajamentul de nivel naţional
faţă de PCI.
Măsurile
simple şi ieftine de prevenire şi control al infecţiilor, de
exemplu igiena corespunzătoare a mâinilor, pot reduce prevalenţa IAAM
cu mai mult de 50%. De asemenea, schimburile de experienţă între spitale pot
reprezenta o modalitate de educaţie bidirecţională în
domeniul siguranţei pacienţilor şi al calităţii
îngrijirilor medicale şi pot conduce la dezvoltarea unor soluţii
viabile pentru evoluţia mondială a sistemelor de sănătate.
2.Septicemia apare
când răspunsul organismului la infecţie afectează propriile
ţesuturi şi organe. Poate duce la şoc septic,
insuficienţă multiplă de organ şi deces, dacă nu este
recunoscută din timp şi gestionată prompt.
Septicemia reprezintă o cauză majoră de
morbiditate şi mortalitate maternă şi neonatală în
ţările slab şi mediu dezvoltate şi afectează milioane
de pacienţi spitalizaţi în ţările dezvoltate, unde ratele
septicemiei sunt în creştere rapidă. Raportul recapitulează
problema septicemiei ca un subiect cheie pentru sănătatea publică,
descrie acţiunile specifice de rezolvare şi subliniază
priorităţile de acţiune pentru viitor.
3. Un consens
internaţional a recomandat recent ca septicemia să fie
definită ca “disfuncţie de organ care ameninţă viaţa
printr-un răspuns anormal al gazdei la infecţie” iar şocul
septic să fie definit ca “un subset al septicemiei în care
anormalităţile profunde circulatorii, celulare şi metabolice
sunt asociate cu un risc mai mare de mortalitate decât septicemia per se ”.Ambele definiţii sunt
acompaniate de criterii clinice pentru punerea în practică şi pentru
a susţine diagnosticul şi managementul clinic din perioada de
asistenţă medicală.
4. Apariţia şi frecvenţa septicemiei sunt
determinate de un complex interacţional de factori care ţin de
pacientul-gazdă, agentul patogen
implicat şi capacitatea de răspuns a sistemului de
sănătate. Câteva boli cronice, cum sunt BPOC, cancer, ciroză,
SIDA şi alte imunodeficienţe, sunt asociate cu un risc crescut de
sepsis. Factorii demografici şi sociali, precum dieta şi stilul de
viaţă (de exemplu, consumul de tutun şi alcool), de asemenea
sărăcia, sexul şi rasa influenţează apariţia
septicemiei. Accesul la sistemul de asistenţă medicală, în
particular cea de terapie intensivă, ca şi oportunitatea şi
calitatea asistenţei medicale sunt asociate cu apariţia septicemiei
şi cu rata de fatalitate a acesteia.
5. Majoritatea tipurilor de microorganime pot cauza
septicemie, inclusiv bacterii, fungi, virusuri şi paraziţi. Bacterii
cum sunt Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus
aureus, Escherichia coli, Salmonella spp. şi Neisseria meningitidis sunt agenţii etiologici cei mai
frecvenţi. Manifestări de septicemie şi şoc septic
pot apărea în infecţiile cu virusuri gripale sezoniere, virusuri
dengue şi agenţi patogeni foarte transmisibili precum virusurile
gripei aviare şi virusurile gripei porcine, coronavirusuri şi
sindromul acut respirator sever, coronavirus şi sindromul respirator din
Orientul Mijlociu şi cel mai recent, virusurile Ebola şi febra galbenă.
6. Este imposibil de estimat povara
epidemiologică globală a septicemiei. Conform estimărilor de
incidenţă crudă extrapolate din date adunate în SUA, ar putea fi
vorba, în fiecare an, pe plan mondial, de 15–19 milioane de cazuri de
septicemie. Alte date raportate urcă până la 31 milioane de cazuri de
septicemie şi la 24 milioane de cazuri de şoc septic, cu
condiţii clinice care duc la septicemie şi deces pentru 6 milioane
dintre cazuri.
În SUA, mai mult de 1,1 milioane de
pacienţi au fost spitalizaţi cu septicemie în anul 2008,
corespunzător unei incidenţe de 32,7/10000 pacienţi, o
creştere cu 70% faţă de
anul 2000. Între 2004 şi 2009, rata de fatalitate a cazului de septicemie
în SUA a fost cuprinsă în intervalul 14,7% - 29,9%. Povara financiară
din cauza septicemiei a fost calculată la mai mult de 24 miliarde dolari
US, reprezentând 6,2% din costurile totale de spital în anul 2013. Studiile din
Europa şi Canada au estimat costul zilnic din anul 2000 al
spitalizării unui pacient cu septicemie între 710€ şi 1033€. Aceste
estimări s-au bazat exclusiv pe date din ţările dezvoltate, cu
toate că povara epidemiologică a septicemiei este probabil mult mai
mare în ţările slab şi mediu-dezvoltate.
7. În comunitate, sepsis se prezintă ca o
deteriorare clinică a unor infecţii frecvente şi prevenibile,
cum sunt cele de tract respirator, gastrointestinal şi urinar, sau cum
sunt cele de plagă şi tegument. Sepsis este frecvent sub-diagnosticat
într-un stadiu precoce, când este încă potenţial reversibil.
Diagnosticul precoce şi oportun, ca şi managementul clinic al
septicemiei potrivit şi la timp sunt cruciale pentru creşterea
probabilităţii de supravieţuire. Tratamentul adecvat al
septicemiei presupune nu doar tratamentul infecţiei de bază, ci
şi intervenţii medicale pentru salvarea vieţii cum sunt
resuscitarea prin administrarea de fluide şi suportul vital de organ.
Chiar şi în epidemii ca cele cu virus Ebola sau cu virus gripal aviar
A(H5N1), au fost obţinute îmbunătăţiri substanţiale
ale ratelor de fatalitate a cazului prin acordarea asistenţei medicale la
timp şi în mod adecvat: a rezultat o reducere a ratelor de fatalitate a
cazului de boală gripă aviară A(H5N1) de la 60% la 30%, într-o
analiză OMS a datelor colectate în perioada 2004 -2011; iar pentru boala
cu virus Ebola de la 80–90% la 40%, în anii 2014–2015.
8.
Septicemia poate rezulta şi în urma infecţiilor dobândite în
departamentele de asistenţă medicală. Aceste IAAM sunt cauzate
mai ales de bacterii care sunt rezistente la antibiotice şi astfel starea
clinică a pacientului se poate deteriora rapid. Se estimează că
anual, sute de milioane de pacienţi sunt afectaţi de IAAM.
În Europa, se estimează că în jur de
80000 pacienţi spitalizaţi au cel puţin o IAAM, în orice zi
dată.
În medie, IAAM afectează 7% din
pacienţii din ţările dezvoltate, respectiv 15% din
pacienţii din ţările slab şi mediu dezvoltate. În ţările
dezvoltate, 30% din pacienţii din
unităţile de terapie intensivă (UTI) au cel puţin una din
aceste infecţii IAAM. În ţările slab şi mediu dezvoltate,
frecvenţa infecţiei dobândite în UTI este de cel puţin 2-3 ori
mai mare decât în ţările dezvoltate, iar densitatea infecţiilor
asociate dispozitivelor este de 13 ori mai mare decât în SUA.
Nou-născuţii din spitalele din ţările slab şi mediu
dezvoltate sunt la un risc mai mare de septicemie neonatală, cu rate de
infecţie de 3-20 ori mai mari decât în ţările dezvoltate.
9. În anul 2015, bolile infecţioase au fost
responsabile de mai mult de 50% din toate decesele la nou-născuţi
şi copii sub 5 ani, în special în Asia de sud şi Africa
sub-sahariană. Dintre acestea, cele mai frecvente cauze de deces sunt
pneumonia (920000 decese/an), diareea (526000 decese/an), sepsis neonatal
(401000 decese/an) şi malaria (306000 decese/an). Cum aproape toate din
aceste cazuri fatale prezintă semne şi simptome de septicemie sau
şoc septic, sunt necesare abordări mai agresive de
îmbunătăţire a managementului septicemiei care să aibă
un impact major asupra mortalităţii infantile pe plan global. Între
1995 şi 2005 în SUA, incidenţa
sepsisului sever la copii a crescut de la 0,56 la 0,89 cazuri per 1000 copii,
la toate grupele de vârstă.
În SUA, incidenţa generală a sepsisului
neonatal între anii 2005 şi
Infecţiile sunt
a treia cauză de mortalitate maternă, şi determină
aproape 11% (mai mult de 30000
decese/an) din decesele materne; în
plus, sepsis este o cauză suplimentară în multe alte decese materne,
în fiecare an. Povara deceselor materne asociate direct infecţiei este
mare în ţările slab şi mediu dezvoltate (10,7%), cea mai mare în
sudul Asiei (13,7%) şi Africa sub-sahariană (10,3%), comparativ cu
ţările dezvoltate (4,7%). În
Africa, până la 20% din femeile cu operaţie cezariană dobândesc
o infecţie de plagă care le afectează sănătatea
şi abilitatea de a-şi îngriji copilul.
10. Rezistenţa antimicrobiană (RAM) este un
factor major care determină lipsa de răspuns clinic la tratament
şi evoluţia rapidă spre septicemie şi şoc septic. Pe
plan mondial, aproximativ 214000 decese neonatale prin sepsis, în fiecare an,
pot fi atribuite bacteriilor rezistente. Pacienţii cu septicemie cu
patogeni rezistenţi au risc mai mare de deces: în Europa, de exemplu, S.
aureus, inclusiv S. aureus meticilino-rezistent (MRSA), a fost cel
mai frecvent microrganism cauzal la pacienţii cu septicemie cu culturi
pozitive, din unităţile de terapie intensivă. Rata de
mortalitate asociată cu MRSA este cu 50% mai mare decât pentru pacienţii
cu S. aureus. care răspund la meticilină.
11. Recunoaşterea septicemiei ca o cauză
majoră de morbiditate şi mortalitate pe plan global a crescut în
ultimii ani, datorită eforturilor unui spectru larg de actori
implicaţi, din sectorul public şi privat. Un astfel de actor
implicat, the Global Sepsis Alliance – Alianţa Globală pentru Sepsis,
o organizaţie non-profit, şi-a început activitatea în anul 2010
pentru înţelegerea septicemiei şi îmbunătăţirea
combaterii septicemiei. Cele mai importante iniţiative până în
prezent includ promovarea Zilei Mondiale
a Septicemiei (în 13 septembrie) şi Congresul Mondial pentru Septicemie
(primul congres a avut loc în anul 2016).
12. În scopul reducerii mortalităţii asociate
septicemiei, the Surviving Sepsis
Campaign a elaborat ghiduri care recomandă administrarea terapiei
antimicrobiene empirice în decurs de 1 oră de la recunoaşterea
septicemiei grave sau a şocului septic la pacienţii adulţi sau
pediatrici. Studiile observaţionale au demonstrat că aderenţa la
aceste ghiduri îmbunătăţeşte procesele de tratament şi
supravieţuirea în ţările dezvoltate. Implementarea în
ţările slab şi mediu dezvoltate s-a dovedit însă
dificilă. Un studiu din 2009 în 185 de spitale din Africa a arătat
că mai puţin de 1,5% din spitale a implementat recomandările.
13. O Comisie a Lancet Infectious Diseases a
discutat recent povara globală prin sepsis, determinanţii,
managementul clinic şi, mai important, un drum nou pentru cercetarea
viitoare.
Răspunsul OMS pentru SEPSIS
14. Răspunsul OMS pentru septicemie cuprinde
programe diferite şi este parte a eforturilor mai largi ale OMS de
abordare a cauzelor de mortalitate globală neonatală, pediatrică
şi maternă, pentru prevenirea IAAM şi pentru îmbunătăţirea
managementului clinic al bolilor transmisibile, inclusiv identificarea celor
mai eficiente regimuri de tratament care să fie incluse în Lista OMS -
Model de Medicamente Esenţiale.
Prevenirea şi reducerea efectelor septicemiei sunt
relevante pentru atingerea obiectivelor
3.1, 3.2, 3.3, 3.8, 3.b şi 3.d ale ţintei nr. 3 (Asigurarea de
vieţi sănătoase şi promovarea bunăstării pentru
toţi la toate vârstele) şi ale ţintei nr. 6 (disponibilitatea
şi management sustenabil pentru apă şi sanitaţie pentru
toţi) ale Agendei 2030 de Dezvoltare Durabilă.
Strategia ONU pentru Sănătatea Femeilor,
copiilor şi adolescenţilor, Planul global OMS de acţiune pentru
RAM, implementarea regulamentelor Sanitare Internaţionale (2005) şi a
cadrului OMS pentru servicii de sănătate integrate şi centrate
pe pacient.
15. OMS şi alte părţi interesate se
află în procesul de lansare a unui network global pentru calitatea
asistenţei medicale la mamă, nou-născut, copii, în scopul de a
accelera reducerea deceselor prevenibile materne şi neonatale, care includ
prevenirea, depistarea precoce şi managementul prompt al septicemiei, în
particular prin implementarea pachetelor esenţiale de îngrijire
neonatală la domiciliu. Această iniţiativă
urmăreşte să garanteze că fiecare gravidă şi
nou-născut primeşte asistenţă de bună calitate, pe
toata perioada de sarcină, în timpul naşterii, precum şi în
perioada postnatală. OMS a realizat şi următoarele: ghiduri
pentru depistarea precoce a infecţiilor posibil grave la
nou-născuţi şi copii mici; pachete cuprinzătoare pentru
diagnosticul şi tratamentul septicemiei la nivelul de referinţă
al departamentelor de ingrijire; şi ghiduri pentru managementul
infecţiilor posibil grave la nou-născuţi şi copii mici,
atunci când standardele nu pot fi aplicate.
16. OMS a promulgat recomandări pentru prevenirea
şi tratamentul infecţiilor materne peripartum. Mai mult,OMS a
elaborat recent o definiţie nouă pentru septicemia maternă
şi, împreună cu Jhpiego (entitate afiliată la Universitatea
Johns Hopkins) şi alţi parteneri cheie, au lansat iniţiativa
globală pentru septicemia maternă şi neonatală.
Această iniţiativă propune o abordare inovativă, care
combină cercetarea, programe pentru serviciile medicale din timpul
naşterii şi programe de promovare, pentru a întări raspunsul la
sepsis maternal şi neonatal.
17. În ceea ce priveşte prevenirea septicemiei la
copii şi reducerea contribuţiei acesteia la povara globală a
mortalităţii la copii, Adunarea Generală OMS a adoptat în
ultimii ani următoarele rezoluţii: de conlucrare pentru reducerea
mortalităţii perinatale şi neonatale (WHA64.13-2011); PGAV:
Planul Global de Acţiune pentru Vaccinare (WHA65.17-2012) şi Planul
de Acţiune pentru sănătatea nou-născutului (WHA67.10-2014).
18. Prin conlucrare cu câţiva parteneri cheie cum
sunt FAO, OIE şi UNICEF, OMS a elaborat Planul Global de Acţiune
pentru rezistenţa antimicrobiană (RAM). Rezoluţia WHA68.7 pentru
acest plan a fost adoptată de către cea de-a 68-a Adunare
Generală OMS din anul 2015. Toate cele cinci principii ale planului global
de acţiune sunt relevante pentru reducerea mondială a poverii prin
septicemie, deoarece au scopul de creştere a conştientizării
asupra acestei probleme, de întărire a capacităţii de
supraveghere şi de diseminare a datelor,
de prevenire a RAM prin Prevenirea şi controlul
infecţiilor (PCI), de îmbunătăţire a calităţii
apei şi sanitaţie,
şi promovează un mod mai adecvat de uz al
antibioticelor, dar şi cercetarea pentru realizarea de medicamente noi
care să rezolve problema rezistenţei microbiene. OMS a realizat
variate recomandări, documente de îndrumare şi instrumente, şi a
lansat câteva iniţiative noi pentru a îndeplini mandatul de combatere a
RAM. Toate cele trei nivele ale Organizaţiei conlucrează cu Statele
Membre pentru a implementa planul global de acţiune, prin intermediul
planurilor naţionale de acţiune şi al activităţilor
legate de acestea.
19. Secretariatul OMS acordă sprijin
ţărilor în eforturile de elaborare sau întărire a programelor de
prevenire şi control al infecţiilor (PCI), pentru reducerea poverii
endemice sau epidemice a IAAM. În noiembrie 2016, au fost distribuite ghiduri
noi bazate pe dovezi, care sumarizează componentele de bază pentru
programele PCI eficiente la nivel naţional şi la nivel de unitate
care acordă asistenţă medicală, pentru a sprijini
eforturile ţărilor de creştere a capacităţii, inclusiv
planurile naţionale de acţiune
pentru rezistenţa antimicrobiană. Într-un raport global recent, OMS
şi UNICEF au evidenţiat lacunele majore în igienă,
sanitaţie şi acces la apa curată în unităţi de
asistenţă medicală şi au punctat priorităţile de
acţiune într-un plan global de acţiune. OMS recomandă, în câteva
documente, standardele pentru apă, sanitaţie şi igienă
şi managementul deşeurilor medicale; au fost identificaţi
şi indicatorii relevanţi de monitorizare în unităţile de asistenţă
medicală. Recomandările OMS de implementare a strategiilor de
îmbunătăţire a practicilor de igiena mâinilor au fost adoptate
de mai mult de 19000 de unităţi de asistenţă medicală
din 177 ţări, prin campania globala OMS “Save Lives: clean your hands”.
Au fost elaborate şi recomandări şi proceduri specifice de
prevenire a septicemiei asociată procedurilor invazive cum sunt
intervenţiile chirurgicale şi utilizarea dispozitivelor invazive (de
exemplu, catetere vasculare), dar şi prevenirea infecţiilor cu
bacterii rezistente la antibiotice.
20. Pentru a acorda îndrumare potrivită pentru
managementul clinic din timpul epidemiilor, OMS a elaborat în anul 2011 un
manual clinic despre asistenţa
medicală din spital pentru adolescenţi
şi adulţi, cu recomandări pentru managementul bolilor, în
condiţii de resurse limitate; manualul include recomandări
pentru sepsis şi infecţii respiratorii severe.
În timpul pandemiei de gripă A(H1N1) din 2009,
recomandările existente anterior au fost adaptate şi diseminate rapid pentru managementul pacienţilor grav
bolnavi din ţările slab şi mediu dezvoltate. OMS a folosit acest
manual pentru a instrui mii de persoane care lucrează în linia întâi în
timpul epidemiilor din ţările afectate, ţări vecine şi
ţări la risc.
În timpul epidemiei de boală cu virus Ebola în
Africa de vest, din perioada 2013–2016, OMS a încorporat aceste
recomandări pentru septicemie la adult într-un îndrumar pentru
managementul pacienţilor „Clinical management of patients with viral
haemorrhagic fever: a pocket guide for front-line health workers. Interim emergency guidance for country
adaptation”, prima
ediţie în martie 2014, actualizat în februarie 2016.
Sprijinul pentru training despre
managementul septicemiei ajustat la unităţi cu resurse limitate a fost
acordat prin realizarea unui program de învăţare, „the WHO IMAI Quick Check+/Clinician’s role
in disease surveillance and response training curriculum (QC+)„.
Complementar ghidului OMS existent, acest program de învăţare se
concentrează pe triada din timpul urgenţelor, sprijinul pentru
diagnosticul diferenţial şi depistarea precoce a bolilor
notificabile, prevenirea şi controlul infecţiilor şi
managementul de urgenţă a stărilor grave, cum este septicemia.
21. OMS a actualizat Lista Model de Medicamente
Esenţiale în luna martie 2017 şi a revizuit informaţiile despre
antibiotice prin revizuirea tratamentului pentru 20 din cele mai prevalente
sindroame grave pe plan mondial. Un document specific pentru septicemia
neonatală a fost inclus în lista revizuită în anul 2017, pentru a
sprijini ţările în implementarea recomandărilor pe bază de
dovezi.
22. OMS şi Iniţiativa Medicamente pentru Bolile
Neglijate - the Drugs for Neglected
Diseases Initiative- au colaborat în anii recenţi pentru a crea
Parteneriatul Global pentru cercetare şi dezvoltare a antibioticelor - the Global Antibiotic Research and
Development Partnership, care urmăreşte dezvoltarea de noi
tratamente antibiotice pentru nevoile de sănătate globale şi
promovarea accesului sustenabil şi echitabil la acestea, inclusiv
conservarea optimă a antimicrobienelor. Acest parteneriat non-profit,
împreuna cu experţi, a iniţiat un proiect de elaborare a unui
tratament nou de linie-întâi pentru sepsisul neonatal, ca şi de noi
antibiotice de utilizat împotriva patogenilor multirezistenţi. Proiectul
se referă la studii în unităţi cu nivele ridicate de
multirezistenţă microbiană, pentru a determina eficienţa
şi siguranţa regimurilor noi, comparativ cu terapiile existente.
Priorităţi pentru viitor
23. Secretariatul OMS a identificat
următoarele priorităţi de abordare a septicemiei:
(a) Colaborare pentru
îmbunătăţirea întelegerii poverii globale epidemiologice şi
financiare a septicemiei şi monitorizarea continuă a acesteia prin
disponibilitatea datelor de încredere, în acord cu definiţiile
standardizate.
(b) Eliminarea factorilor de sistem de
sănătate care contribuie la apariţia septicemiei şi la un
diagnostic şi tratament inadecvat, şi în particular, de prioritizat
întărirea programelor PCI şi implementarea celor mai bune practici
PCI în punctele de asistenţă medicală, în particular în timpul
travaliului, naşterii şi postnatal, şi în unităţile de
terapie intensivă, dar şi în comunitate.
(c) Creşterea accesului şi folosirea
vaccinurilor disponibile care previn infecţiile care pot duce la sepsis.
(d) Prioritizarea acţiunilor care cresc
conştientizarea manifestărilor clinice ale septicemiei în rândul
populaţiei şi personalului medical, de facilitare a eforturilor
legate de calitatea asistenţei medicale în scopul îmbunătăţirii
diagnosticului precoce şi managementului clinic adecvat.
(e) Sprijinirea utilizării instrumentelor adecvate
de diagnostic, inclusiv controlul de calitate de laborator, şi
cercetări ulterioare pentru sensibilitate şi specificitate ale noilor
biomarkeri şi testelor microbiologice, pentru identificarea precoce a
stărilor septicemice şi evaluarea gravităţii acestora.
(f) Garantarea că baza asistenţei medicale –
inclusiv rezervele care salvează viaţa, necesare pentru tratamentul
septicemiei şi reducerea ratei de fatalitate a acesteia şi a ratelor
de dizabilitate consecutive septicemiei – este acordată
corespunzător, ca parte a eforturilor globale de obţinere a
sănătăţii universale de înaltă calitate.
(g) Creşterea accesului la managementul septicemiei
neonatale şi a copilului mic, în situaţiile în care criteriile
standard nu pot fi aplicate.
(h) Coordonarea, suportul şi derularea de cercetare
de înaltă calitate pentru
identificarea de medicamente şi tratamente noi, pentru prevenirea
şi managementul infecţiilor care duc cel mai frecvent la septicemie,
în particular cele cauzate de bacterii patogene multi-rezistente.[4]
Angajamentul de prevenire a septicemiei şi
actualizarea colaborării în diferite sectoare pentru sepsisul matern este
esenţială pentru a asigura succesul campaniei. În acest buletin, este
prezentată importanţa septicemiei materne. Sepsisul matern este a
treia cauză directă de mortalitate maternă, implicat în 1 din 10
decese materne.
OMS a elaborat o nouă definiţie
globală pentru septicemia maternă, aliniată noii definiţii
a septicemiei: “o condiţie care ameninţă viaţa
definită ca disfuncţie organică rezultată din
infecţie, în timpul perioadelor de sarcină, naştere,
post-abortum, sau postpartum.” (declaraţia pentru septicemia
maternă).
Echipa OMS „Sănătate maternă
şi perinatală şi Avort sigur” a coordonat un studiu în 53 de
ţări, pentru validarea acestei definiţii, pentru a cunoaşte
adevărata povară a bolii şi pentru a afla modul în care
furnizorii de servicii medicale identifică şi gestionează
septicemia maternă. [5]
Declaraţia pentru septicemia
maternă
Iniţiativa Globală pentru Sepsisul Matern şi
Neonatal
|
Viziune Iniţiativa Globală pentru
Sepsisul Matern şi Neonatal va contribui la Obiectivele de Dezvoltare
Durabilă (Sustainable Development Goals), prin realizarea
soluţiilor capabile să reducă decesele materne şi
neonatale legate de septicemie. Scop - Accelerarea reducerii deceselor
prevenibile materne şi neonatale legate de sepsis. Obiective: -
Creşterea
conştientizării despre septicemia maternă şi
neonatală în rândul furnizorilor de servicii medicale, decidenţilor
politici şi publicului larg. -
Estimarea poverii
şi managementului septicemiei materne şi neonatale la scală
globală -
Elaborarea şi
testarea de strategii eficiente de prevenire, depistare şi gestionare de
succes a septicemiei materne şi neonatale. Arii prioritare de acţiune -
Întărirea programelor de sănătate -
CDI-Cercetare, dezvoltare şi inovare -
Inovaţii -
Advocacy global |
Noua definiţie OMS a septicemiei materne
Septicemia maternă este o stare care ameninţă viaţa,
definită ca disfuncţie de organ rezultată din infecţie
contractată în timpul sarcinii, naşterii, post-abortum, sau
postpartum.
Adoptarea şi implementarea noii definiţii va întări
managementul clinic la nivelul unităţii respective şi va
demonstra eforturile de îmbunătăţire a sistemului de
sănătate. Operaţionalizarea noii
definiţii a septicemiei materne va fi un pas spre progres în abordarea
acestei stări grave. Succesul de durată presupune o abordare
coordonată, strategică, coerentă, cu resurse dedicate din partea
organizaţiilor şi agenţiilor internaţionale, ministerelor
sănătăţii, managerilor de program, cercetătorilor
şi donatorilor.
Iniţiativa
Globală pentru Septicemia Maternă şi Neonatală va înainta
realizarea de criterii de identificare, pachete de stategii de prevenire
şi management şi promovează o mobilizare globală, cu scopul
de a accelera până în anul 2030 reducerea deceselor prevenibile prin
sepsis din perioada sarcinii, naşterii şi postnatal,.Sunt necesare în
continuare progrese în ariile de inovare, cercetare, implementare şi
promovare de program, ambele la nivele globale şi naţionale, cu
scopul de a fi eficiente pentru mai multe femei şi copii. [6]
SEPTICEMIA Maternă
Apelul OMS pentru
prevenirea infecţiilor care ameninţă
viaţa
Septicemia
este o stare care ameninţă viaţa, ce apare atunci când
răspunsul organismului la infecţie cauzează injurie
ţesuturilor şi organelor proprii. Cum infecţiile complică
frecvent alte boli grave, septicemia este o cale comună finală spre
deces prin ambele tipuri de boli transmisibile sau netransmisibile, în toata
lumea.
Dacă
septicemia evoluează în perioada sarcinii, în timpul naşterii sau
după naştere, sau după un avort, este denumită septicemie
maternă. Cu toate că este foarte prevenibilă, septicemia
maternă continuă să fie o cauză majoră de deces şi morbiditate
pentru femeile gravide.
Studiul Global despre Septicemia Maternă şi Campania de conştientizare (GLOSS)
În
efortul de a înţelege mai bine prevalenţa septicemiei materne, şi
cum este aceasta identificată şi tratată în lume, OMS şi
HRP coordonează un studiu amplu multinaţional, în aproape 500 spitale
din 53 ţări slab, mediu si bine dezvoltate. Studiul a fost acompaniat
de o campanie de conştientizare pentru personalul medical care
lucrează în spitalele participante. [7, 8]
OMS şi Ziua Mondială a Septicemiei
În
anul 2017, OMS şi HRP s-au unit cu Alianţa Globală pentru Sepsis
pentru a găzdui „Congresul Mondial Septicemia cu subtema: Septicemia
Maternă şi Neonatală”, un congres gratuit online, care a pus
lumină pe aceste aspecte neglijate ale septicemiei. Acest congres a atras
mai mult de 8000 înscrieri din 152 ţări.[9]
Angajamentul OMS
Pe
baza declaraţiei de abordare a prevenirii, diagnosticului şi
managementului septicemiei a Adunării Generale OMS din 2017,OMS are un rol
major în Iniţiativa Globală pentru Septicemia Maternă şi
Neonatală.
[3]
Factori de risc
Dacă unităţile de asistenţă medicală sunt
aglomerate şi cu resurse limitate,femeile se află la risc mai mare de
infecţie şi septicemie. Femeile care nasc prin cezariană în asemenea condiţii sunt la
un risc şi mai mare. Dacă personalul nu este conştient de semnele şi simptomele
septicemiei, nu va fi în măsură să recunoască această
stare gravă şi să o trateze la timp.
Septicemia poate fi prevenită Una
din cele mai mari tragedii ale miilor de decese prin septicemie este aceea
că multe dintre acestea ar fi putut fi prevenite. Cum subliniază Directorul
General OMS Dr. Tedros Ghebreyesus într-o înregistrare video,
aflăm ce putem face pentru
reducerea riscului de septicemie:
·
Acces la apă
curată şi sanitaţie;
·
Acces
la asistenţă medicală de calitate în timpul sarcinii şi
naşterii;
·
Acces responsabil şi
oportun la medicamentele potrivite;
·
Program PCI adecvat în
spitale şi clinici.
În plus, personalul medico-sanitar trebuie să fie instruit
adecvat pentru a putea recunoaşte semnele septicemiei şi pentru a
trata eficient această stare gravă.[10]
IAAM
în Europa
Raportul ECDC are la bază date din
2015 colectate prin The European Surveillance
System (TESSy), în 29 septembrie 2017. TESSy este un sistem pentru
colectarea, analiza şi diseminarea de date despre bolile transmisibile.
Statele membre UE/SEE contribuie la sistem prin încărcarea la intervale de
timp regulate a datelor de supraveghere a bolilor transmisibile.
Cerinţa
minimă pentru supravegherea IAAM dobândite din unităţile de
terapie intensivă (UTI) este de includere a BSI (Blood stream infection - septicemie) şi a pneumoniei. Colectarea datelor despre infecţiile de tract urinar (ITU) şi
de cateter venos central (CVC) este opţională.
În anul 2015, 15 ţări au
raportat date colectate din 1103 spitale şi 1365 secţii UTI: Belgia,
Cehia, Estonia, Franţa, Germania, Ungaria, Italia, Lituania, Luxembourg,
Malta, Portugalia, România, Slovacia, Spania şi Scoţia.

Sursa: ECDC, HAI-Net,
2015
Aspecte-cheie În anul
2015, 11788 (8,3%) din pacienţii care au stat în UTI pentru mai mult de
două zile, au prezentat cel puţin o IAAM sub supraveghere (pneumonie,
BSI-septicemie sau ITU).
|
Epidemiologie
Din 141955 de pacienţi internaţi într-o UTI pentru mai mult de
două zile, 11788 pacienţi (8,3%) au prezentat cel puţin o IAAM.
Din
cele 9123 cazuri de pneumonie raportate, 97,4% au fost asociate cu intubarea.
Dintre pacienţii internaţi într-o UTI pentru mai mult de două
zile, 6,4% au prezentat cel puţin un episod de pneumonie.
A fost raportat un total de 5360 cazuri
de BSI - septicemii dobândite în UTI. În medie, BSI-UTI a
apărut la 3,8% din pacienţii internaţi în UTI pentru mai mult de
două zile. BSI au fost de cateter în 42,6% din cazuri, secundare unei alte
infecţii în 34,8% din cazuri, şi de origine necunoscută în 21,5%
din cazuri. Când BSI a fost secundară unei alte infecţii, situsul
infecţiei primare a fost pulmonar în 43, 1% din cazuri, gastrointestinal
(22, 5%), tract urinar (16,6%), situs chirurgical (3,6%), tegument şi
ţesuturi moi (5.0%), altele – în
9,4% din cazuri.
În cazurile BSI, cel
mai frecvent s-au izolat stafilococci coagulazo-negativi, urmaţi de
Enterococcus spp.,Klebsiella spp. şi Staphylococcus aureus.
Există o variabilitate substanţială în ratele IAAM în cadrul
spaţiului UE/SEE. Parte din această variabilitate poate fi
atribuită diferenţelor în practicile de diagnostic. Caracteristicile
secţiilor UTI participante şi ale populaţiei de pacienţi
din aceste secţii, cum sunt severitatea clinică şi practicile de
control al infecţiilor pot influenţa incidenţa raportată a
IAAM. Indicatorii de calitate pentru PCI
şi antibioterapie sunt incluse în noul protocol pentru
supravegherea IAAM din UTI şi vor permite o evaluare completă a variabilităţii
observate.
Distribuţia microorganismelor asociate cu IAAM în
anul
Implicaţii pentru Sănătatea Publică
Unităţile de Terapie Intensivă (UTI) sunt departamentele de
spital cu cea mai mare prevalenţă a IAAM.
Majoritatea
IAAM în UTI se asociază cu utilizarea echipamentelor invazive (ex. sonde
endotraheale, catetere vasculare şi urinare), iar un procent semnificativ
din aceste IAAM este considerat prevenibil. În plus, povara prin
rezistenţa antimicrobiană (RAM) este mare în UTI, din cauza
stării clinice a pacienţilor, a uzului frecvent de antibiotice
şi a practicilor variabile de PCI.
Întărirea practicilor PCI şi
implementarea supervizării antibioterapiei sunt măsuri esenţiale
de prevenire a IAAM şi de prevenire a emergenţei şi transmiterii
RAM în UTI. Informaţii ulterioare despre diferenţe în incidenţa şi povara prin IAAM în
UTI vor fi posibile prin utilizarea indicatorilor de calitate şi a datelor
despre rezultate. Acestea sunt incluse în noul protocol ECDC pentru
supravegherea IAAM în UTI şi se aşteaptă să crească
utilitatea datelor de supraveghere.[11]
IAAM în România
Raportul CARMIN 2015
însumează principalele date accesibile privind consumul de antibiotice,
rezistenţa bacteriană şi infecţiile nosocomiale în România.
Scopul principal este prezentarea datelor pentru anul 2015, dar şi
schiţarea unor tendinţe evolutive aşa cum rezultă din
compararea acestor rezultate cu cele obţinute în perioada 2011-2014.
Infecţiile asociate îngrijirilor medicale reprezintă zona cea mai
vizibilă a manifestării rezistenţei microbiene la antibiotice,
întrucât ele sunt cel mai adesea determinate de germeni cu rezistenţă
la antibiotice, tot mai frecvent multirezistenţi sau cu
rezistenţă extinsă, inclusiv la antibiotice de rezervă sau
de salvare; tratamentul pacienţilor cu infecţii nosocomiale presupune
utilizarea mai frecventă a unor antibiotice de rezervă; ceea ce
amplifică astfel nivelul rezistenţei microbiene faţă de
acestea.
Infecţiile asociate
asistenţei medicale (IAAM) au fost şi în 2015 o patologie mult
subestimată in România, cu o incidenţă medie calculată de
0, 33% pacienţi externaţi, pe baza raportărilor statistice a
majorităţii spitalelor din România. Analiza raportării
statistice a infecţiilor asociate asistenţei medicale în România se
face pe baza datelor comunicate de spitalele publice şi private, cu
excepţia celor din reţelele speciale de asistenţă
medicală; incidenţa calculată pentru anul
Chiar dacă decalajul numărului de cazuri de infecţii
asociate asistenţei medicale faţă de media europeană se
menţine ridicat, se poate evidenţia o tendinţă lentă
de creştere a numărului de cazuri raportate în perioada 2010-2015,
tendinţă care s-a accelerat începând cu anul 2014. Explicaţia
principală este reprezentată de implementarea sistemului
naţional de supraveghere a infecţiilor determinate de Clostridium
difficile începând cu luna septembrie 2014. Această activitate a
condus la creşterea raportării infecţiilor asociate
asistenţei medicale cu această etiologie, evoluţie
confirmată şi de schimbarea ierarhiei sindromului dominant. Astfel
începând din anul 2014, infecţiile respiratorii au cedat întâietatea celor
digestive, iar decalajul dintre aceste sindroame a continuat să
crească în anul 2015. Pentru anul 2015 infecţiile digestive au
reprezentat 33,1% din totalul IAAM raportate; numărul lor a crescut cu 34,8%
faţă de anul 2014. În anul 2015 s-au mai înregistrat (în raport cu
anul anterior) creşteri ale numărului raportat de IAAM pe total
(15,9%), cât şi pentru următoarele categorii: septicemii (27,5%),
infecţii ale plăgilor operatorii (11,8%) şi infecţii urinare
(9,6%).
În
România, infecţiile asociate asistenţei medicale reprezintă o
problemă de sănătate publică.
Numărul extrem de redus de IAAM
raportate este o barieră importantă în cunoaşterea dimensiunilor
şi caracteristicilor reale ale acestui fenomen. Introducerea sistemului
naţional de supraveghere a infecţiilor cu Clostridium difficile a
determinat o mai bună raportare a acestui tip de infecţii. Elaborarea
şi implementarea unei strategii complexe, cu intervenţii dedicate fiecărei
verigi a procesului de generare şi multiplicare a infecţiilor
asociate asistenţei medicale (abordare in echipă
multidiciplinară, activităţi de pregătire şi
conştientizare a importanţei identificării, a unei politici de
utilizare judicioasă a antibioticelor, dezinfectantelor, alocare de bugete
dedicate, angajarea de personal, formare profesională în domeniu, etc.)
rămâne o prioritate care nu se poate concretiza decât prin intermediul
unei strategii multimodale cu programe de supraveghere unitare axate pe
ţinte multiple.[12]
Definiţii de caz IAAM
BSI: Septicemie BSI: Septicemie confirmata cu
laboratorul
-
O hemocultură pozitivă cu un
patogen cunoscut şi
-
Pacientul are cel puţin una din
următoarele semne sau simptome: febră (>
-
Două hemoculturi pozitive pentru
contaminanţi obisnuiţi ai pielii (de la două probe de sânge
distincte, de obicei în cursul a 48 ore). Contaminanţi ai pielii=
stafilococci coagulazo-negativi, Micrococcus spp., Propionibacterium acnes,
Bacillus spp., Corynebacterium spp.
Sursa
septicemiei:
-
Asociat cateterului: acelaşi
microorganism a fost cultivat de pe cateter şi simptomatologia se
ameliorează în cursul a 48 de ore de la îndepărtarea
cateterului(C-PVC: cateter vascular periferic, C-CVC: cateter vascular
central). Important: Se raportează Septicemie C-CVC sau C-PVC ca CRI3-CVC
sau respectiv CRI3-PVC, dacă este confirmat microbiologic.
-
Secundară unei alte infecţii:
acelaşi microorganism a fost izolat din alt situs de infecţie, sau
există dovezi clinice clare că septicemia este secundară unui
alt situs de infecţie, proceduri invazive de diagnostic sau obiecte
străine:
-
infecţie pulmonară (S-PUL);
-
infecţie de tract urinar (S-UTI);
-
infecţie de tract digestiv (S-DIG);
-
infecţie de situs chirurgical
(S-SSI);
-
infecţii ale pielii şi
ţesutului moale (S-SST);
-
alte (S-OTH).
-
Origine necunoscută (UO): niciuna din
cele enumerate mai sus, septicemie cu origine necunoscută (verificat în
timpul PPS-ului şi nu se găseşte sursa)
-
Necunoscut (UNK): fără
informaţii disponibile despre sursa septicemiei sau lipsa
informaţiilor
Notă:
Septicemia primară include septicemia asociată cateterului şi
septicemia de origine necunoscută.
O septicemie asociată CVC în conformitate cu
definiţiile CDC/NHSN este o septicemie primară cu cateter venos
central prezent în 48 ore înainte de debutul infecţiei (chiar şi
temporar): se va nota prezenţa ‘dispozitivului medical relevant (catetere
vascular central/periferic) chiar şi în absenţa confirmării
microbiologice a microorganismului.
CRI3-CVC: Septicemie asociată CVC confirmată microbiologic
-
Septicemia survine cu 48 ore inainte sau
după indepărtarea cateterului şi
-
culturi pozitive cu acelaşi
microorganism:
-
cultură cantitativă de pe CVC ≥
103 UFC/ml sau cultură semicantitativă din CVC≥ 15UFC/ml;
-
raportul dintre numărul de microorganisme
obţinute prin hemocultură cantitativă din CVC şi
hemocultură periferică > 5 (3);
-
întârziere diferenţială a
pozitivării hemoculturilor (4): hemocultura din CVC se pozitivează cu
2 sau mai multe ore înaintea celei din hemocultură periferică (hemoculturi
prelevate în acelaşi timp);
-
cultura pozitivă cu acelaşi
microorganism din secreţia purulentă de la locul de inserţie.
CRI3-PVC: Septicemie asociată PVC confirmată microbiologic
-
Septicemia survine cu 48 ore înainte sau
după indepărtarea cateterului şi
-
culturi pozitive cu acelaşi
microorganism:
-
cultură cantitativă de pe PVC ≥
103 UFC/ml sau cultură semicantitativă din CVC≥ 15UFC/ml;
-
cultura pozitivă cu acelaşi
microorganism din secreţia purulentă de la locul de inserţie.
Note:
CVC=cateter vascular central; PVC=cateter vascular periferic; Colonizarea cateterului vascular central nu trebuie raportată; OCRI3 (-CVC ori
-PVC) este o septicemie cu sursa C-CVC, respectiv C-PVC; septicemia
asociată cateterului confirmată microbiologic trebuie raportată
ca CRI3.
DEFINIȚII DE CAZ SPECIFICE PENTRU NEONATOLOGIE
NEO-CSEP: Sepsis clinic
TOATE
cele 3 criterii de mai jos:
-
Medicul curant a început terapia
antimicrobiană adecvată pentru sepsis pentru cel puţin 5 zile;
-
Fără detectarea patogenilor în
hemocultură sau netestare;
-
Nicio infecţie evidentă cu
altă localizare; şi două din următoarele criterii
(fără altă cauză aparentă):
-
febră(>
-
Tahicardie (> 200/min) sau apariţia / intensificarea bradicardiei (<
80/min);
-
Timpul de reumplere capilară(TRC)> 2s;
-
Apariţia sau intensificarea apneei (> 20s);
-
Acidoză metabolică neexplicată;
-
Apariţia de novo a
hiperglicemiei (> 140mg/dl);
-
Alte semne de sepsis (culoarea pielii, dovezi de laborator (CRP, interleukina),
creşterea necesarului de oxigen (intubare), instabilitatea stării
generale a pacientului, apatie).
Notă:
Detectarea pentru o singură dată a stafilococilor coagulazo-negativi
(SCN) în hemocultură nu exclude diagnosticul de sepsis clinic. Un sepsis
clinic poate fi de asemenea diagnosticat cu o singură hemocultură
pozitivă cu SCN, care este considerată hemocultură
contaminată, chiar dacă alte criterii ale septicemiei cu SCN nu sunt
îndeplinite, ci sunt îndeplinite doar criteriile sepsisului clinic.
NEO-LCBI: septicemie confirmată cu laboratorul
-Cel
puţin două din: temperatură >
-un
patogen cunoscut, altul decât stafilococii coagulazo-negativi (SCN)
crescuţi în hemocultură sau cultură din lichidul cefalorahidian
(LCR este inclus deoarece meningitele la această grupă de vârstă
sunt de obicei hemoragice, deci un LCR pozitiv poate fi privit ca o dovadă
a septicemiei, chiar dacă hemoculturile sunt negative sau nu au fost
efectuate).
Notă:
Pentru a fi consecvenţi în raportarea septicemiei la adulţi (
inclusiv septicemia secundară), criteriul ‘microorganismul nu este asociat
unei infecţii cu altă localizare’ a fost eliminat din
definiţiile Neo-KISS.
Se
raportează originea septicemiei neonatale în câmpul originii septicemiei
(BSI).Dacă ambele definiţii de caz pentru NEO-LCBI şi NEO-CNSB
se potrivesc, se raportează NEO-LCBI.
NEO-CNSB: septicemii confirmate cu laboratorul cu stafilococi
coagulazo-negativi (SCN)
-Cel
puţin două din: temperatură >
-SCN
în hemocultură sau cultură din cateter; şi
-pacientul
are una din următoarele: proteina C reactivă> 2.0 mg/dL, raport
neutrofile imature/total (I/T) > 0.2, leucocite <5/nL, plachete <
100/nL.
Notă:
Pentru a fi consecvenţi în raportarea septicemiei la adulţi (
inclusiv septicemia secundară), criteriul ‘microorganismul nu este asociat
unei infecţii cu altă localizare’
a fost eliminat din definiţiile Neo-KISS.
Se
raportează originea septicemiei neonatale în câmpul originii septicemiei
(BSI).
Dacă ambele definiţii de caz pentru NEO-LCBI
şi NEO-CNSB se potrivesc, se raportează NEO-LCBI.
Infecţia
asociată dispozitivului este o IAAM la un pacient cu un dispozitiv
(relevant) care a fost utilizat cu 48 de ore înainte de apariţia
infecţiei (chiar intermitent). Termenul "dispozitiv asociat"
este utilizat numai pentru pneumonie, septicemie şi infecţii ale
tractului urinar.
"Dispozitivele
relevante" sunt cateterul vascular (central/periferic),dispozitivele
pentru intubaţie şi, respectiv, cateterul urinar. Dacă
intervalul este mai lung de 48 de ore, trebuie să existe dovezi
convingătoare că infecţia a fost asociată cu utilizarea
dispozitivului. Pentru infecţia urinară asociată cateterului
trebuie ca dispozitivul să fi fost instalat cu şapte zile înainte de
pozitivarea rezultatelor de laborator sau apariţiei semnelor şi
simptomele care corespund cu criteriile definiţiei de caz a infecţiei
urinare IAAM.
O
septicemie primară sau secundară (BSI) este întotdeauna
înregistrată ca o IAAM separată, cu specificarea sursei (cateter
periferic sau central, alt situs de infecţie - S-PUL, S-UTI, S-DIG, S-SSI,
S-SST, S-OTH, singurele excepţii sunt CRI3 (infecţii legate de
cateter, cu documentaţia microbiologică a relaţiei dintre
cateterul vascular şi septicemie) şi septicemiile
neonatale.Septicemiile neonatale trebuie raportate ca NEOLCBI sau NEO-CNSB,
împreună cu originea BSI. [13]
Conform Centrului Naţional pentru Statistică
şi Informatică în Sănătate Publică, numărul
infecţiilor interioare raportate în anul
Programe
de Prevenire şi Control al Infecţiilor
În
fiecare unitate medicală este implementat un program de prevenire şi
control al infecţiilor (PCI), variabil în funcţie de
necesităţi, cu următoarele componente generale:
1.
Supravegherea
patologiei infecţioase nosocomiale;
2.
Depistarea
şi managementul izbucnirilor epidemice;
3.
Monitorizarea
şi controlul antibioterapiei;
4.
Dezvoltarea
şi implementarea unor programe de reducere a riscului pentru
infecţiile nosocomiale;
5.
Monitorizarea
mediului de spital în privinţa igienei şi a eventualelor riscuri
infecţioase implicate de deşeurile medicale sau construcţia
clădirii (cu asigurarea circuitelor funcţionale şi a
cerinţelor legale proprii fiecărui departament);
6.
Sterilizarea
şi decontaminarea instrumentarului/materialelor sanitare;
7.
Educaţia
pacienţilor şi a personalului medical;
8.
Programe
de sănătate ocupaţională, adresate personalului, ce
vizează profilaxia postexpunere la diferiţi agenţi patogeni,
profilaxia transmiterii aerogene şi managementul cadrelor medicale
infectate.
Într-un spital, aproape jumătate
din pacienţi primesc antibiotice, iar utilizarea acestora variază
mult între diferitele unităţi medicale.Controlul infecţiilor
impune monitorizarea continuă a sensibilităţii tulpinilor
izolate în laboratorul de Microbiologie, observarea tendinţei evolutive a
rezistenţei, corelată cu regimurile de chimioterapice antimicrobiene
utilizate curent în instituţie şi feedback-ul
corespunzător către medicii prescriptori. De aceea, ameliorarea
capacităţii laboratoarelor de microbiologie în privinţa
izolării tulpinilor şi identificării fenotipurilor de
rezistenţă (eventual genotipare), reprezintă o direcţie
importantă în optimizarea programului de prevenţie şi control al
infecţiilor nosocomiale.
Eforturile în privinţa
optimizării antibioterapiei în spital vizează regimurile profilactice
perioperatorii, durata şi alegerea antibioterapiei empirice/ţintite
şi îmbunătăţirea prescripţiei acestor preparate.
Măsurile pot fi:
Ø educaţionale, cu
explicarea consecinţelor negative ale utilizării inadecvate;
Ø administrative, prin
conceperea formularelor restrictive;
Ø şi prin
intervenţii directe ale comisiei de antibioterapie, ce aprobă
utilizarea în timp real; in sarcina ei cade şi conceperea, implementarea,
revizuirea periodică a formularelor, ghidurilor de antibioterapie
specifice unităţii sau chiar secţiilor cu modele distincte de
rezistenţă bacteriană.
În
mediul nosocomial trebuie instituită o utilizare raţională,
prudentă, cu introducerea antibioterapiei empirice urmată de
deescaladare şi concentrare pe antibioticele cu spectru îngust - mai ieftine, cu toxicitate minimală
şi cu un impact mai redus asupra dezvoltării multirezistenţei.
În privinţa antibioprofilaxiei perioperatorii, instituirea se
realizează în general cu 60 de minute înainte de începerea intervenţiei
chirurgicale (2 ore pentru vancomicină sau
fluorochinolone) şi se opreşte în decurs de 24 de ore.
Programele
de control al infecţiilor impun dezvoltarea sau implementarea şi
evaluarea continuă a ghidurilor şi programelor, concepute în vederea
minimizării riscurilor nosocomiale. Aceste ghiduri/programe sunt concepute
şi actualizate periodic de comitetul de control al infecţiilor,
după revizuirea datelor proprii, cât şi a celor oferite de literatura
de specialitate. Aici se include respectarea precauţiilor standard luate
faţă de fiecare pacient, în vederea prevenirii transmiterii
încrucişate, înainte ca diagnosticul să fie disponibil. Ele cuprind
igiena mâinilor şi purtarea echipamentului de protecţie în
funcţie de necesităţi. De asemenea, se impune respectarea
regimurilor de izolare, conform normelor: izolare de tip standard, respirator,
picătură, contact, sau izolarea de tip cohortă în acelaşi
spaţiu, a pacienţilor infectaţi cu acelaşi germen.
Importanţa igienei în mediul de
spital devine din ce în ce mai importantă, odată cu creşterea proporţiei
de pacienţi imunosupresaţi internaţi. Sunt monitorizate sistemul
de aprovizionare cu aer condiţionat, cu apă, managementul
deşeurilor cu potenţial infecţios, controlul vectorilor, aspecte
privind construcţia/demolarea/renovarea în spital. Se urmăresc
măsurile de respectare a precauţiilor standard, cu asigurarea
chiuvetelor, dispenserelor cu soluţii antiseptice (în secţiile cu
risc înalt, optim 1/pat), îndeplinirea prevederilor legale privind
condiţiile pe care trebuie să le îndeplinească un spital în
vederea obţinerii autorizaţiei sanitare de funcţionare.
În orice unitate secundară sau
terţiară, decontaminarea desfăşurată conform
ghidurilor Uniunii Europene şi legislaţiei româneşti, stă
la baza întregii activităţi de prevenţie/control al infecţiilor
nosocomiale. Numeroasele prevederi din acest domeniu se axează pe 3
direcţii:
Ø Decontaminarea
eficientă a materialelor/instrumentarului, după fiecare utilizare;
Ø Evitarea
reprocesării echipamentelor de unică folosinţă
Ø Şi protejarea
sterilităţii, până în momentul utilizării.
Personalul managerial şi din departamentul PCI trebuie să se
implice în educarea angajaţilor din spital privind controlul bolilor
transmisibile, activităţile de decontaminare/ sterilizare, conduita
preventivă faţă de agenţii cu transmitere
parenterală/aeriană. Numeroase măsuri de prevenire şi
control sunt simple şi ieftine, dar necesită responsabilitate şi
modificarea unor comportamente intrate în rutina personalului medical –
intensificarea igienei mâinilor, respectarea precauţiilor standard,
etc.[15]
CAMPANII
IEC în România
În luna mai 2014, 7 judeţe din România
(Bacău, Braşov, Dâmboviţa, Hunedoara, Mureş, Olt, Vaslui)
au participat la această campanie, prin distribuirea de pliante şi
postere, elaborarea de comunicate de presă, articole, interviuri
acordate presei locale.
În mai 2015, 5 judeţe
(Alba, Bacău, Braşov, Dâmboviţa, Hunedoara) au diseminat materialele privind tema campaniei, importanţa
problemei şi tehnicile corecte de spălare şi antisepsie a
mâinilor, în rândul personalului medical din
instituţii sanitare publice şi private cu paturi, centre de
transfuzie, sanatorii, azile, cabinete medicale sau de Medicină
Şcolară.
În mai 2016, 5 judeţe (Alba, Arad, Bacău,
Constanţa, Hunedoara) au diseminat materiale cu tema
campaniei, importanţa problemei şi tehnicile corecte de spălare
şi dezinfecţie a mâinilor.
În luna mai 2017, 7 judeţe
(Arad, Bacău, Cluj, Constanţa, Hunedoara, Mureş, Timiş) au
diseminat materiale cu tema
campaniei „Combate rezistenţa microbiană - Este în mâinile tale”,
importanţa problemei şi tehnicile corecte de spălare şi
dezinfecţie a mâinilor.
*Nu au
fost raportate înregistrări de unităţi sanitare în Campania OMS
„SAVE LIVES: Clean your Hands” [16]
Documente
disponibile online selectate, traduse şi adaptate în limba română:
1.WHO.
About SAVE LIVES: Clean Your Hands, disponibil pe http://www.who.int/gpsc/5may/background/en/
2. WHO. SAVE LIVES: Clean Your Hands 5 May 2018, SAVE LIVES: Clean Your Hands 5 May 2018, http://www.who.int/infection-prevention/campaigns/clean-hands/5may2018/en/
3. OMS -
Decizia WHA 2017 http://apps.who.int/gb/ebwha/pdf_files/WHA70/A70_13-en.pdf?ua=1
4. Buletinul OMS “SAVELIVES” din 2 martie 2018, http://www.who.int/infection-prevention/news-events/SAVELIVES_Newsletter_2March2018.pdf?ua=1
5. OMS, http://www.who.int/servicedeliverysafety/areas/sepsis/en/
6. Lancet, The Global Maternal and Neonatal Sepsis Initiative: a call for
collaboration and action by 2030
http://www.thelancet.com/journals/langlo/article/PIIS2214-109X(17)30020-7/fulltext
8. Studiul
global despre septicemia maternă Access the Global Maternal
Sepsis Study
9.
Congresul Mondial pentru Septicemie Access the YouTube videos of
the sessions of the Congress
10.
https://www.youtube.com/1stWorldSepsisCongress
11. European Centre for Disease Prevention and Control. Healthcare-associated
infections acquired in intensive care units. In: ECDC. Annual epidemiological
report for 2015. Stockholm: ECDC; 2017. Stockholm, December 2017
Documente disponibile online, în limba română:
12. Consumul de antibiotice, Rezistenţa microbiană şi Infecţii Nosocomiale în România, Gabriel
Adrian Popescu, Roxana Şerban, Adriana Pistol, Bucuresti 2017, disponibil la http://www.cnscbt.ro/index.php/analiza-date-supraveghere/infectii-nosocomiale-1/684-consumul-de-antibiotice-rezistenta-microbiana-si-infectii-nosocomiale-in-romania-2015/file
CARMIN România
13. CNSCBT.Metodologie ICD 2017, disponibil la:http://www.cnscbt.ro/index.php/metodologii/infectii-nosocomiale/711-metodologia-de-aplicare-pps-2017/file;
http://www.cnscbt.ro/index.php/metodologii/infectii-nosocomiale/708-anexa-2-definitii-de-caz-iaam/file
14. INSP-CNSISP, http://cnsisp.insp.gov.ro/?q=content/date-statistice-0
15. ORDIN Nr.
1101/2016 din 30 septembrie 2016 privind aprobarea Normelor de supraveghere,
prevenire şi limitare a infecţiilor asociate asistenţei medicale
în unităţile sanitare
16. INSP-CNEPSS, http://insp.gov.ro/sites/cnepss/resurse-imc-igiena-mainilor/
*Anexa OMS “10 facts on patient
safety”,
disponibil pe http://www.who.int/features/factfiles/patient_safety/
patient_safety_fact
`
Documentare şi
selecţie documente disponibile în format electronic, traducere şi adaptare din documente OMS şi ECDC, redactare
şi prezentare: INSP – CRSP Timişoara seps.timisoara@insp.gov.ro

ZIUA NAŢIONALĂ A INIMII - 4 mai
2018
2.
Analiza de situaţie
România
2016: îmbunătăţire modică
încurajând
combaterea factorilor de risc BCV
Sumar:
1. Preambul
2.
Sănătatea în decada 2006-16 urmăreşte dinamica DALYs
atribuiţi BCV
3. BCV în Euro-OMS
şi UE 2015: morbiditate, mortalitate, impact DALYs
4. Comparaţii intra-UE 2014 pe date
standardizate
5. Factori de risc BCV în Europa
6. România 2016: morbiditate & mortalitate
BCV
7. România ultimei decade:
profilul factorilor de risc BCV la adulţi
8. Concluzii
9. Bibliografie
1. Preambul
Ziua Naţională a Inimii (ZNI) din 4 mai a fost
introdusă din 2011 în calendarul campaniilor IEC pentru celebrarea unor
zile/mondiale/europene/naţionale ale sănătăţii
deoarece problematica BCV influenţează major sănătatea
publică în România.
ZNI 2018 abordează sănătatea noastră
cardiovasculară la nivelul anului 2016 – cel mai recent pentru care sunt
disponibile date. Astfel tema
“Starea inimii în România 2016: morbi-mortalitatea şi factorii de
risc în eurocontext” prilejuieşte o analiză ale cărei concluzii sunt concentrate în sloganul “Inimă mai
sănătoasă prin reducerea factorilor de risc”. Scopul
campaniei decurge logic ca fiind
conştientizarea indivizilor, comunităţilor şi
decidenţilor politici în privinţa eforturilor şi resurselor
necesare pentru combaterea factorilor de risc (FR) pentru BCV.
Analiza
se sprijină pe date brute 2016, dar şi pe statistici
internaţionale mai elaborate din anii pre-mergători.
2. Sănătatea în decada 2006-16
urmăreşte dinamica DALYs atribuiţi BCV
În
decada 2006-2016, sănătatea a înregistrat la nivel global
evoluţii pozitive, compatibile cu dinamica DALYs atribuiţi BCV.
Datele
standardizate per 100 000 locuitori arătau că în 2006, DALYs
înregistraţi global ajungeau la 6046, în timp ce în 2016 atingeau cota
5178, însemnând mai puţin cu circa 14%.
În
Europa de Vest, descriptorii demografici ai sănătăţii prezentau
în aceeaşi decadă evoluţii pozitive în privinţa LEB
(life expectancy at birth) şi a HALE (health adjusted life expectancy). Astfel, în termeni LEB/HALE
vestul Europei ajungea în 2016 la valori de 84,1/72,3 pentru femei şi
79,2/69,7 pentru bărbaţi, România urmând această dinamică
crescătoare cu decalaje de 5-6 ani la femei (78,9/68,3) şi 7-8 ani la bărbaţi (71,7/62,8) [1].
În
privinţa principalelor BCV (cf. DALY’s) în ţările cu index
socio-demografic mediu-înalt (clasa României), evoluţia procentuală medie a DALYs (date standardizate) din
2016 faţă de 2006 se prezenta astfel:
1.
Boli ischemice ale inimii - 26,0
2.
Boli cerebrovasculare - 30,0
Însfârşit,
în privinţa ierarhizării bolilor după impactul DALYs în 2016,
ordinea românească era: bolile ischemice ale inimii (IHD), bolile
cerebrovasculare şi bolile de spate & gât, în timp ce Europa de Vest
prezenta ierarhia: bolile de spate & gât, IHD şi Alzheimer [1].
*
Ultimele date disponibile - publicate
în august 2017 - arătau că în
UE totalul BCV ocupa primul loc în mortalitatea proporţională la bărbaţi (în ordinea pe subcauze: IHD, alte BCV
şi atacul cerebral), urmat de cancere şi bolile respiratorii. La femei ierarhia
mortalităţii proporţională era aceeaşi, cu totalul BCV
pe prima poziţie, urmat de cancere şi bolile respiratorii.
În Euro-OMS, cf. aceleiaşi surse,
proporţia DALYs la bărbaţi pe cauze arăta
că totalul BCV genera DALYs cei mai numeroşi, urmat de cancere
şi afecţiunile musculo-scheletale, situaţie similară în
cazul femeilor unde totalul BCV
şi cancerele ocupau primele poziţii însumând acelaşi procent
DALYs, urmate de afecţiunile musculo-scheletale apoi de tulburările
mintale & cele induse de consumul de substanţe psihoactive [2].
3. BCV în Euro-OMS şi
UE 2015: morbiditate, mortalitate, impact DALYs
În 2015, au existat 11,3
milioane cazuri noi de BCV în Euro-OMS şi 6,1 milioane de cazuri noi în
UE; tendinţele în dinamica (sub)regională rămâne dificil de
apreciat din cauza diferenţelor între populaţii ca număr,
structură de vârstă sau
eficienţă a monitorizării BCV.
În 2015, trăiau cu BCV
peste 85 milioane de persoane în Euro-OMS şi circa 49 milioane în UE
(creştere faţă de 1990 în valori absolute), cele mai frecvente
fiind bolile vasculare periferice şi bolile cardiace ischemice.
Totuşi prevalenţa standardizată BCV arăta o
descreştere uşoară între 1990-2015 în Euro-OMS/UE, cu 9/12% şi 5/9% la bărbaţi
respectiv la femei [2].
Bolile cardiovasculare au
cauzat circa 3,9 milioane decese în Euro-OMS (45% din totalul deceselor)
şi circa 1,8 milioane în UE (37% din total). Mortalităţile IHD
şi prin accident vascular cerebral sunt în general mai mari în Europa
Centrală şi de Est decât în Europa de Nord, Sud şi Vest [2].
În UE-28, proporţia deceselor cauzate de BCV la femei a fost în
medie de 40,0% faţă de 34,1% în rândul bărbaţilor. Cele mai
mari diferenţe între genuri au fost înregistrate în Statele Baltice
şi Slovenia, unde proporţia deceselor la femei a fost cu 15-18% mai
mare decât la bărbaţi; dezechilibrul de gen a fost, de asemenea,
relativ mare în România, Croaţia, Polonia şi Ungaria. În doar
două state UE proporţia deceselor cauzate de BCV a fost mai mare în
rândul bărbaţilor decât la femei: Marea Britanie - cu 2% şi în
Danemarca – cu 0,5 % [3].
Deşi în ultimul
deceniu BCV au prezentat scăderi atât în Euro-OMS cât şi în UE, boala
este încă responsabilă pentru circa 64 milioane DALYs (23% din
totalul DALYs), respectiv 26 milioane DALYs (19% din total). DALYs
atribuiţi BCV au fost, în general, mai numeroşi în Europa
Centrală şi de Est decât în Europa de Nord, Sud şi Vest.
În Euro-OMS, dintre
factorii comportamentali de risc, alimentaţia nesănătoasă
apare a contribui cel mai mult la mortalitatea prin BCV şi la DALYs
cauzaţi de BCV, în timp ce tensiunea arterială sistolică ridicată
primează între factorii biologici de risc [2].
4. Comparaţii intra-UE 2014 pe date
standardizate
În 2014, mortalitatea BCV standardizată în UE-
Cele mai ri dicate mortalităţi BCV
standardizate au fost înregistrate în Bulgaria, România, Letonia,
Lituania şi Croaţia, în timp ce Franţa, Luxemburg, Austria
şi Spania au avut cele mai scăzute rate. Mortalităţi
scăzute au fost înregistrate, de asemenea, în Liechtenstein, Norvegia
şi Elveţia, în timp ce în Cipru şi Belgia s-au înregistrat rate
foarte scăzute pentru bărbaţi, respectiv femei [3].
Au existat variaţii
mari ale mortalităţii standardizate BCV, de exemplu valori de circa 8
ori mai ridicate în Bulgaria (atât la bărbaţi cât şi la femei)
faţă de cele din Franţa (unde au fost înregistrate cele mai
scăzute mortalităţi). Din păcate, România urmează
imediat după Bulgaria pe scara gravităţii.
Pe genuri,
mortalităţile BCV standardizate au fost sistematic (în toate statele UE)
mai ridicate pentru bărbaţi decât pentru femei, în medie de circa 1,4
ori mai mare la bărbaţi decât la femei.
*
Cele mai ridicate
mortalităţi IHD standardizate au fost înregistrate în Lituania cu
747/100000 loc pentru bărbaţi şi 463/100 000 loc pentru femei,
urmată de către Republica Cehă, Estonia, Croaţia, Letonia,
Ungaria, România şi Slovacia. La polul opus, Franţa a înregistrat cea
mai scăzută mortalitate IHD standardizată, urmată în clasa
favorizată de Danemarca, Spania, Portugalia, Olanda şi Luxemburg. Pe
genuri, şi în privinţa IHD bărbaţii sunt defavorizaţi
faţă de femei, raportul ratelor fiind 1,8.
Decesele cauzate de BCV
devin mai numeroase la vârstele avansate. Într-adevăr, mortalitatea BCV
standardizată pentru cei cu vârsta de 65 ani sau peste era de 38 de ori
mai mare decât mortalitatea pentru persoanele sub acest prag. Statisticile
consemnează că riscul de deces prin BCV la femei era relativ
scăzut înainte de vârsta de 65 de ani, majoritatea deceselor la femei
fiind înregistrate după această vârstă. Aceste observaţii,
împreună cu LEB-ul mai ridicat la femei faţă de
bărbaţi, explică de ce standardizarea cu vârsta inversează
raportul mortalităţilor între genuri faţă de datele brute
(neajustate pentru vârstă) [3].
*
Pe
harta regiunii Euro-OMS, în termenii datelor publicate în august 2017,
prevalenţa BCV standardizată cu vârsta la bărbaţi
arăta că statele ex-sovietice
Polonia, Cehia şi Bulgaria erau clasate cel mai rău cu peste 8674
cazuri/100 000 locuitori, în timp ce Germania, Italia şi Portugalia
înregistrau minime sub 5781/100 000 locuitori. România se plasa în clasa
7999-8673/100 000 locuitori.
În
privinţa femeilor, Polonia, Cehia, Bulgaria
şi Turcia sunt printre statele cu prevalenţa cea mai ridicată -
peste 6616, în timp ce Țările Scandinave şi Germania înregistrau
cele mai mici valori - sub 3941. România se afla în clasa 4832-6317/100 000
locuitori [2].
Mortalitatea
prin boli ischemice ale inimii la bărbaţi arăta că în
Regiunea Euro-OMS statele ex-sovietice (CIS) erau clasate cel
mai defavorabil cu peste 500 decese/100 000 locuitori, în timp ce Franţa
şi Spania înregistrau minime sub 135/100 000 locuitori. România se
plasa în clasa 187-250 decese/100 000 locuitori.
Situaţia era
similară la femei, unde tot statele CIS înregistrau valorile cele mai
defavorabile plasându-se în clasa maximală cu peste 323 decese/100 000
locuitori, în timp ce Franţa, Spania şi Portugalia prezentau valori
minime sub 68/100 000. România se găsea în clasa 152-323 decese/100 000
locuitori [2].
5. Factori de risc BCV în Europa
Aşa cum am semnalat
deja, cf. datelor cele mai noi (2015) din Euro-OMS şi UE [2], dintre factorii comportamentali de risc,
alegerile alimentare greşite au contribuit cel mai mult
la mortalitatea prin BCV pentru ambele genuri. Contribuţia medie cea mai
mare s-a înregistrat în sub-regiunea Asia Centrală (67% la
bărbaţi, 61% la femei), iar cea mai mică în Europa de Vest (47%
la bărbaţi, 38% la femei).
În ultimele decade, consumul
de fructe a crescut atât în Euro-OMS cât şi în UE, în timp ce consumul
de legume a crescut uşor la nivelul regiunii, dar a rămas relativ
stabil în UE.
În aceeaşi
perioadă consumul de grăsimi (echivalent energetic) în
Euro-OMS a crescut, determinat în principal de tendinţele din Europa de
Est. În UE, consumul de grăsimi a rămas relativ stabil.
Prevalenţa fumatului a scăzut în general, deşi rămâne încă
ridicată în rândul femeilor. În ţări din nordul şi vestul
Euro-OMS, femeile fumau la fel de mult ca bărbaţii, iar fetele mai
frecvent decât băieţii. Prevalenţa fumatului la bărbaţi
era mai mică în UE decât în restul Euro-OMS, dar mai mare în rândul femeilor.
Un procent redus de
adulţi respectau nivelurile recomandate pentru activitatea fizică,
sedenta-rismul fiind mai frecvent la femei decât la bărbaţi.
În ultimii 30 de ani, nivelul
mediu al consumului de alcool a scăzut treptat, atât în Euro-OMS
cât şi în UE. Consumul de alcool a contribuit cel mai puţin la
decesele provocate de BCV în toate sub-regiunile, pentru ambele genuri, cu
indicii ale unui efect protector la nivele mici de consum, în unele
ţări.
*
Dintre cei patru factori biologici de risc, tensiunea arterială sistolică
crescută a avut cea mai mare contribuţie la mortalitatea prin BCV
pentru ambele genuri, atât în Euro-OMS cât şi în UE. Dimensiunea
absolută a contribuţiei a fost mai scăzută în Europa de
Vest (51% la bărbaţi, 50% la femei) şi mai ridicată în
Europa Centrală (62% la bărbaţi, 60% la femei).
În acelaşi interval,
nivelul standardizat al colesterolului total în sânge a scăzut în
majoritatea ţărilor europene.
Atât în Euro-OMS cât
şi în UE, prevalenţa obezităţii rămâne
încă ridicată, atât la adulţi cât şi la copii.
Prevalenţa diabetului
zaharat în Euro-OMS este ridicată în urma creşterii rapide din
ultima decadă (cu peste 50% în multe ţări).
Nivelurile ridicate de
colesterol total au avut o contribuţie medie de aproximativ 20-30% la
ambele sexe, în timp ce indicele ridicat IMC şi nivelul de glucoză
ridicată din sânge au avut cele mai mici contribuţii dintre factorii
biologici de risc, fiecare responsabil pentru aproximativ 20% din mortalitate
[2].
*
Comparând UE cu Euro-OMS în
ansamblul, clasamentele relative ale contribuţiei factorilor de risc la
mortalitatea prin BCV au fost similare, deşi dimensiunea absolută a
majorităţii contribuţiilor factorilor de risc a fost ceva mai
scăzută în UE (excepţiile au fost fumatul la femei şi
activitatea fizică în ambele sexe).
Se estimează că,
per total BCV costau economia UE 210 miliarde EUR în 2015. În UE, din
costul total al BCV, aproximativ 111 miliarde EUR (53%) reprezentau
cheltuielile de îngrijire a sănătăţii, 54 miliarde EUR
(26%) pierderile de productivitate, iar 45 miliarde EUR (21%) alte cheltuieli
legate de asistarea pacienţilor BCV [2].
6. România 2016: morbiditate & mortalitate BCV
Comparativ cu 2014-2015, în
România 2016 s-a înregistrat o scădere a procentului de cazuri noi BCV din
totalul pacienţilor BCV în evidenţele medicilor de familie cu circa o
zecime, în timp ce DALYs cauzaţi de BCV a înregistrat în 2016 o
scădere de circa 1% faţă de 2015.
Pentru orientare, procentul
de cazuri noi BCV s-a ridicat în 2016 la 5,9%, iar DALYs atribuiţi BCV în
2016 la 785 549,98.
În
privinţa numărului pacienţilor externaţi cu BCV, total
şi pe subclase (mii persoane), în 2016
numărul pacienţilor externaţi cu BCV a scăzut cu 3,4%,
respectiv 1,4%, faţă de 2014 respectiv 2015, pe seama altor BCV decât
IHD sau boli cerebrovasculare (care prezentau acelaşi număr de
externări).
Pentru orientare, în 2016 externaţii cu
BCV erau în număr de 566 000 persoane, iar cei cu IHD sau cerebrovasculare
în număr de 66 000 respectiv de 106 000 [4].
În privinţa deceselor
cauzate de BCV, numărul total al acestora a scăzut în 2016 cu circa
3,5% faţă de 2015, cu decremente relativ echilibrate între bolile
ischemice cardiace, cerebrovasculare şi HTA. Pentru fixarea ideilor, aceste numere erau în
2016: 148 489, 49 694, 42 861 şi 29 107 pentru total BCV, IHD,
cerebrovasculare respectiv HTA [5].
Într-o retrospectivă apropiată privind România 2015,
distribuţia teritorială a incidenţei bolilor ischemice ale inimii
înregistra valorile cele mai ridicate în
judeţele: Covasna 3434,2%000 locuitori, Hunedoara 2616,3%000 loc, Alba
2293,6%000 loc, iar cele mai mici în judeţele: Vaslui 215,6%000 loc, Olt
227,8%000 loc, Constanţa 242,7%000 loc, Municipiul Bucureşti 308,5%000
loc [6].
În privinţa prevalenţei bolilor ischemice ale inimii acestea înregistrau valorile cele mai crescute în
judeţele: Braşov 9157,7 %000 locuitori, Sibiu 9111,8 %000 loc,
Caraş-Severin 9004,2 %000 loc, iar cele mai mici în judeţele: Ilfov
2399 %000, Olt 2477 %000, Satu Mare 2922,3 %000.
În acelaşi an distribuţia în teritoriu a incidenţei
bolilor cerebrovasculare înregistra cele
mai ridicate valori în judeţele: Mehedinţi 1221,2%000 locuitori
şi Hunedoara 1202,6%000, iar cele mai mici în judeţele: Vaslui
118,9%000 locuitori şi Vrancea 119,7%000 locuitori. Pentru
comparaţie, Bucureştiul înregistra valori ale incidenţei de
174,1%000 locuitori [6].
Însfârşit, prevalenţa bolilor cerebrovasculare prezenta cele mai crescute valori ale incidenţei în judeţele:
Caraş-Severin 2530,5%000 locuitori, Arad 2330,9%000 şi Vâlcea
2383%000, iar cele mai mici în judeţele: Baia Mare 624,6%000 locuitori,
Ilfov 859,7%000 locuitori, Olt 800,7 %000 loc. Bucureştiul înregistra
valori ale prevalenţei de 2231,6%000 locuitori [6].
7. România ultimei decade: profilul factorilor de risc
BCV la adulţi
Ultimele date OMS
prezentate în 2014 arătau că în România exista, la nivelul anului
2011, un procent de 28% fumători în mod curent, pe genuri
38% bărbaţi şi 18% femei. Consumul mediu de alcool în echivalent etanol în L/capita se cifra în 2010 la 14,4
per total, din care 22,6 la bărbaţi şi 6,8 la femei; în 2008, tensiunea arterială crescută
se consemna astfel: bărbaţi 41,3%; femei 39,6%; total 40,4%, iar obezitatea (IMC > 30 kg/m2)
era evaluată după cum urmează: bărbaţi 16,9%; femei
21,2%; total 19,1% [7].
În privinţa consumului de fructe sau legume de sau
peste 1 porţie/zi România prezenta procente de 25% (locul 2 cel mai
rău UE pe o scară cu Franţa 21% - minim şi Estonia 58%
- maxim), respectiv 38% (locul 3 cel mai
rău UE pe o scară cu Franţa 28% - minim şi Belgia 70% -
maxim) [6].
Pentru
comparaţie, tabloul factorilor de risc într-o ţară, precum
Suedia, aflată pe o poziţie dintre cele mai favorabile în UE era:
fumători în mod curent (2011) – bărbaţi 25%; femei 24%; total 24%; consumul mediu de alcool echivalent pur
L/capita (2010) – bărbaţi 12,9; femei 5,5; total 9,2; tensiune arterială crescută (2008) – bărbaţi 34,9%;
femei 26,8%; total 30,8%; obezitate
(2008) – bărbaţi 19,9%; femei 17,3%; total 18,6% [7].
Se poate constata
că stăm semnificativ mai rău faţă de nivelul superior
UE la capitolele alcool şi TA şi foarte rău în privinţa
consumului de fructe sau legume.
*
Un studiu INSP a
anchetat în 2016 educaţia pentru prevenirea factorilor de risc stil de
viaţă în prevenţia primară.
Recomandările cele
mai frecvente au fost reducerea consumului de grăsimi (45% dintre
respon-denţi au declarat că medicul le-a recomandat acest lucru),
menţinerea greutăţii corporale/scăderea acesteia (41%)
şi intensificarea activităţii fizice (41%).
Alte recomandări
medicale includeau reducerea consumului de sare (39% dintre respondenţi),
a consumului de zahăr (39%) şi consumul a cel puţin 5
porţii de fructe şi/sau legume (38%).
Factorul de risc cel mai
puţin abordat în recomandările preventive era consumul de tutun
(numai 23% dintre respondenţi au declarat că au fost
sfătuiţi să renunţe/evite fumatul), în acord cu
scăderea prevalenţei fumatului la noi în ultimii ani şi cu
starea sănătăţii celor implicaţi [8].
Acoperirea FR pentru BCV
cu recomandări stil de viaţă în prevenţia primară
apare în acord cu profilul naţional.
8. Concluzii
În decada 2006-16
sănătatea globală şi europeană înregistra
evoluţii pozitive compatibile cu dinamica DALYs atribuită BCV (– 14,3
% în 2016 vs 2006). În termeni LEB/HALE 2006-16
România urma dinamica crescătoare din Euro-Vest cu decalaje de 5-6 ani la
femei şi 7-8 ani la bărbaţi.
În 2015, numărul
persoanelor care trăiau cu BCV era în creştere faţă de 1990
ca valori absolute atât în Euro-OMS cât şi UE. Totuşi prevalenţa
standardizată BCV arăta o descreştere modică între 1990
şi 2015.
În Euro-OMS sau UE, dintre
factorii comportamentali de risc, alimentaţia apare a contribui cel mai
mult la mortalitatea prin BCV şi la DALYs atribuiţi BCV, în timp ce
tensiunea arterială sistolică ridicată primează între
factorii biologici de risc.
În ierarhia Euro-OMS, cf.
datelor celor mai noi disponibile, prevalenţa standardizată a BCV în
România se găsea în clasa a 2-a cea mai defavorabilă la
bărbaţi şi în clasa mijlocie la femei.
În ierarhia
mortalităţii standardizate prin boala ischemică a inimii
situaţia era inversată între bărbaţi şi femei.
*
În 2016 faţă de
2014-2015, în România s-a înregistrat o scădere a procentului de cazuri
noi BCV din totalul pacienţilor BCV în evidenţele medicilor de
familie cu circa o zecime; DALYs atribuiţi BCV scădeau cu 1%
faţă de 2015.
În 2016 numărul
pacienţilor externaţi cu BCV a scăzut modic faţă de
2014 respectiv 2015, pe seama altor BCV decât IHD sau bolile cerebrovasculare.
În profil teritorial,
valorile cele mai mari ale prevalenţei IHD în 2015 se înregistrau în
judeţele: Braşov, Sibiu, Caraş-Severin, iar cele mai mici în
judeţele: Ilfov, Olt, Satu Mare; ierarhia prevalenţei bolilor
cerebrovasculare era Caraş-Severin, Arad şi Vâlcea – nivel mare, Baia
Mare, Ilfov, Olt, Bucureşti – nivel mic.
În România 2016
numărul total al deceselor BCV a scăzut modic faţă de 2015,
cu decremente echilibrate între IHD, cerebrovasculare şi HTA.
Profilul principalilor factori
de risc pentru BCV (fumat, alcool, HTA, obezitate) era defavorabil României
pentru alcool şi HTA faţă de nivelul superior UE (date 2008-11),
în timp ce consumul nostru de legume/fructe se găsea pe locurile 3/2 cele
mai rele din UE (date relativ noi).
În prevenţia
primară, accentele urmează în general ierarhia naţională a
gravităţii FR.
Continuarea efortului IEC pentru combaterea factorilor de
risc specifici este obligatorie pentru consolidarea tendinţelor pozitive
ale morbi-mortalităţii
BCV constatate în 2016 faţă de 2015.
9. Bibliografie
[1]. *** Global Health Metrics http://www.thelancet.com/pdfs/journals/lancet/PIIS0140-6736(17)32130-X.pdf
[2]. ***
European Cardiovascular Disease Statistics, 2017:
http://www.ehnheart.org/images/CVD-statistics-report-August-2017.pdf
[3].
Eurostat: http://ec.europa.eu/eurostat/statistics-explained/index.php/Cardiovascular_diseases_statistics
[4]. ***
Anuarul statistic al României 2017, publicat 2018:
[5]. *** Anuarul de Statistică Sanitară al
României 2016, publicat 2017:
http://www.dsparad.ro/Statistica/Anuar_2016.pdf
[6]. Cucu A M, Cristea C et al. Raportul Naţional al
Stării de Sănătate a Populaţiei, 2016:
http://insp.gov.ro/sites/cnepss/wp-content/uploads/2014/11/SSPR-2016-3.pdf
[7]. ***Noncommunicable Diseases Country Profiles
2014: http://www.who.int/nmh/countries/rou_en.pdf
[8]. Cucu A M, Brânduşe L A et al. Studiu privind
determinanţii comportamentali ai stării de sănătate pentru
populaţia adultă din România CompSanRO. INSP-CNEPSS,
Bucureşti 2017: http://insp.gov.ro/sites/cnepss/wp-content/uploads/2017/07/COMPSAN2.pdf
|
|
ZIUA NAȚIONALĂ
A INIMII 4 MAI 2018 |
||||||||||||||||
|
Inimă
mai sănătoasă prin reducerea factorilor de risc |
|||||||||||||||||
|
BCV - PRIMA
CAUZĂ DE DECES ÎN LUME
31%
din decese Peste 23 mil decese/an Costuri. Global: 863 mld.$ [1] sunt cauzate de BCV
sunt
estimate până în 2030
UE: 111 mld. € (53%) [2]
La nivelul UE [2]: v 49 milioane
pacienți cu BCV în 2015 v Prevalența
standardizată BCV a scăzut cu
12% la bărbați
respectiv cu 9% la femei, în 2015 vs.1990 v
26 milioane DALYs (19% din total) reprezintă
povara atribuită BCV [2] BCV
pot fi prevenite prin reducerea factorilor comportamentali de risc [1] PRINCIPALII FACTORI DE RISC BCV: |
ROMÂNIA ultimei decade: prevalența
factorilor de risc la adulți [3] 40% Hipertensiune Arterială (HTA)*
20% Colesterol total mărit* 20% Obezitate* 31% Activitate
fizică insuficientă* 29% Consum
redus de fructe şi legume**
28% Fumat* Profilul principalilor FR pentru BCV era defavorabil pentru alcool si
HTA vs. nivelul superior al UE. NUMĂRUL DECESELOR PRIN BCV ÎN 2015
vs.2016: SCĂDERE CU 3,5% [4]
RECOMANDĂRI [5]: |
||||||||||||||||
|
INSTITUTUL
NAȚIONAL
MINISTERUL
SĂNĂTĂȚII CENTRUL NAȚIONAL DE SĂNĂTATE PUBLICĂ DE
SĂNĂTATE PUBLICĂ BUCUREȘTI |
|
||||||||||||||||
Bibliografie:
1) World Heart
Federation https://www.worldheartday.org/wp-content/themes/WHD/images/WCC2016%20CVDs%20infographic-2.pdf
2) European Cardiovascular Disease Statistics 2017 edition: http://www.ehnheart.org/images/CVD-statistics-report-August-2017.pdf
3) Romania factori de risc:
*Noncommunicable Diseases Country Profiles 2014: http://www.who.int/nmh/countries/rou_en.pdf
**Raportul Național al Stării de Sănătate a Populației, 2016: http://insp.gov.ro/sites/cnepss/wp-content/uploads/2014/11/SSPR-2016-3.pdf
4) Anuarul de Statistică
Sanitară al României 2016, publicat 2017 http://www.dsparad.ro/Statistica/Anuar_2016.pdf
5) Ghid de prevenție. Stilul de viață
sănătos și alte intervenții preventive prioritare pentru
boli netransmisibile în asistența medicală primară: http://edu-cnsmf.ro/prevent/GhidPreventie/GhidPreventie_Vol5.pdf
ATENTIE EXPRESIA CU
12%
24.04.2018
Activităţi Informare –
Educaţie - Comunicare ( IEC ) la
Şcoala „Sfântul Dumitru” din Craiova
în Campania „Mănâncă
sănătos ! Trăieşte frumos !” , în perioada 23
aprilie – 23 iunie 2018



Ieri a avut loc prima întâlnire din cadrul
Campaniei de educaţie medicală
„Mănâncă
sănătos ! Trăieşte frumos !”
Elevii de la Şcoala „Sfântul Dumitru” din Craiova au
învăţat de la dr. Narciza Dinică, medic primar în cadrul
Direcţiei de Sănătate Publică Dolj,
principiile unei alimentaţii sănătoase.
Campania este iniţiată de Inspectoratul
Şcolar Judeţean Dolj în parteneriat cu ziarul „Sănătatea”
şi
Direcţia de Sănătate
Publică Dolj şi va continua în alte cinci şcoli din Municipiul
Craiova




Date
suplimentare - Dr.Narciza Dinica, telefon : 0771015675, website :
www.dspdolj.ro ,rubrica „Educatie pentru sanatate”.
SĂPTĂMÂNA
EUROPEANĂ A VACCINĂRII
23–29
aprilie 2018
ANALIZĂ DE
SITUAŢIE
Vaccinarea reprezintă
acţiunea prin care oamenii pot deveni imuni la boală.
Vaccinarea salvează milioane de vieţi şi
este universal recunoscută ca una din cele mai de succes şi mai
cost-eficiente intervenţii de sănătate publică, disponibile
la ora actuală.
Vaccinarea,una din cele mai importante măsuri
medicale ale secolului 20, reprezintă instrumentul de bază pentru
prevenirea primară a bolilor. Datorită vaccinării pe scară
largă a fost eradicată variola, Europa a devenit o regiune
fără poliomielită şi multe alte boli sunt aproape
eliminate.

Vaccinurile sunt cea mai bună apărare pe care o
avem împotriva bolilor
contagioase prevenibile, grave şi uneori mortale.
În prezent, mai mult de 100 milioane de copii sunt
vaccinaţi anual împotriva
bolilor, cum sunt: difteria, tetanosul, tusea convulsivă, tuberculoza,
poliomielita, rujeola şi hepatita B. Pe plan mondial, vaccinarea previne
anual 2,5 milioane decese şi reduce costurile tratamentului specific de
boală.
Cu toate
acestea, în lume sunt mai mult de 19 milioane copii nevaccinaţi sau
insuficient vaccinaţi, aflaţi la risc de boli potenţial fatale:
1 din 10 din aceşti copii nu a primit niciodată vreun vaccin şi
probabil, nu a fost niciodată văzut de sistemul medical.
Declinul
universal al încrederii publice în vaccinare este o cauză de îngrijorare
şi o provocare majoră pentru experţii din Sănătate
Publică. Scepticismul legat de intervenţiile de vaccinare se
referă la întârziere în acceptare sau chiar la refuzul vaccinărilor,
în ciuda existenţei şi funcţionării acestor servicii
medicale.
Factorii implicaţi includ: o acceptare
scăzută a unor riscuri minime, lipsa de informaţii solide,
diferenţe în abordarea de
evaluare şi implementare de vaccinuri noi, controversele din media
şi propaganda.
Europa se confruntă cu epidemii de rujeolă, în unele ţări, din cauza
neîncrederii în vaccinare.
Mai grav,din Europa se exportă rujeolă
către alte părţi ale lumii.
Unele ţări din Uniunea Europeană sunt la
risc de epidemie de poliomielită, situaţie care ameninţă
statutul regiunii de“poliofree” şi sabotează iniţiativa
globală de eradicare a poliomielitei.
Acoperirea vaccinală în gripa de sezon, în
majoritatea ţărilor europene, este cu mult mai mică decât
ţinta acceptată de 75% pentru vârstnici, cu toate că
această intervenţie de sănătate publică previne în jur
de 37000 decese în Uniunea Europeană, în fiecare an.
Comisia Europeană întăreşte sprijinul
acordat eforturilor de îmbunătăţire a acoperirilor vaccinale
naţionale, prin pregătirea acţiunii “Joint Action” pentru
Vaccinare, 2018-2020, proiect cofinanţat prin Programul de
Sănătate. România este partener UE-JAV, prin Institutul Naţional
de Sănătate Publică. [1]
Pe teritoriul Europei,
în perioada 23-29 aprilie 2018, se celebrează ”Săptămâna
Europeană a Vaccinării” (SEV), parte integrantă a campaniei
Organizaţiei Mondiale a Sănătăţii (OMS)
-”Săptămâna Mondială a Vaccinării”. ”Săptămâna
Mondială a Vaccinării” are scopul de a sublinia necesitatea de
acţiuni COLECTIVE, pentru a garanta că fiecare persoană este
protejată de bolile prevenibile prin vaccinare.
Tema din
anul 2018 “Să ne protejăm împreună, #Vaccinurile sunt
benefice”, încurajează oamenii, de la donator la publicul larg pentru
progres în eforturile de creştere a acoperirii vaccinale pentru BINELE
COMUN. Pentru acest bine comun, guvernele trebuie să investească în
eforturile de vaccinare, acţiunile de promovare a
sănătăţii să pună accentul pe vaccinare şi
oamenii trebuie să se vaccineze.
Obiectivul
”Săptămâna Mondială a Vaccinării” 2018 este de a impulsiona
o acţiune globală mai amplă pentru vaccinare, cu un centru de
atracţie special pe promovarea rolului pe care fiecare îl poate avea în
acest efort comun, de la donatori la indivizi.
Ca parte a
Campaniei 2018, OMS şi partenerii au obiectivele:
·
De a sublinia importanţa
vaccinării şi lacunele în acoperirea vaccinală
·
De a sublinia valoarea vaccinurilor
şi importanţa investiţiei în eforturile naţionale de
vaccinare
·
De a sublinia modurile prin care fiecare
poate şi trebuie să participe la progresul vaccinării.
Această campanie
subliniază rolul important al vaccinării în eforturile regionale
şi globale de promovare a sănătăţii pe tot parcursul
vieţii, aşa cum se prevede în Planul European de Acţiune pentru
Vaccinare, Politica europeană pentru sănătate
”Sănătate
Planul
Global de Acţiune pentru Vaccinare (PGAV), ratificat de 194 State Membre
la Conferinţa Mondială pentru Sănătate, în luna mai 2012 –
urmăreşte prevenirea de milioane decese prin boli prevenibile prin
vaccinare până în anul 2020, prin intermediul accesului universal la
imunizare.
În ciuda
îmbunătăţirilor din unele ţări şi o rată
globală solidă de introducere de vaccinuri noi, toate ţintele
din PGAV pentru eliminarea bolilor, inclusiv rujeola, rubeola şi tetanosul
matern şi neonatal, sunt întârziate. Pentru
supravieţuirea oricărei persoane, de oriunde în lume,
ţările trebuie să facă mai multe eforturi concertate de
atingere a ţintelor PGAV până în 2020. [2]
Biroul
Regional OMS pentru Europa va canaliza atenţia asupra importanţei
vaccinării, atât ca un drept personal cât şi ca o responsabilitate
colectivă. SEV promovează mesajul de bază că
vaccinarea este vitală pentru prevenirea bolilor şi protejarea
vieţii. Scopul SEV este de creştere a acoperirii vaccinale, prin
atragerea atenţiei populaţiei asupra importanţei
vaccinării: părinţi şi îngrijitori, profesionişti din
domeniul medical, decidenţi, politicieni şi media.
OMS Europa conduce şi coordonează SEV, iar toate
Statele Membre din Regiunea OMS Europa sunt invitate să participe.
Partenerii din Regiune şi cei naţionali, inclusiv UNICEF (United
Nations Children's Fund) şi ECDC ( European Centre for Disease Prevention
and Control), sprijină implementarea campaniei. SEV beneficiază
şi de sprijinul naţional la nivel înalt, cum sunt miniştrii,
ambasadori şi alţi susţinători distinşi. [3]
De ce acţiunea
de vaccinare este acum mai importantă ca oricând?
Creşterea accesului la vaccinare este de o
importanţă crucială pentru atingerea Obiectivelor de Dezvoltare
Durabilă (Sustainable Development Goals) ale Naţiunilor Unite.
Obiectivul 3 Sănătate şi Bunăstare se referă la:
Asigurarea de vieţi sănătoase şi promovarea stării de
bine pentru TOȚI la TOATE vârstele (SDG obiective 3.3 si 3.b
– sisteme de vaccinare)[4]
Vaccinarea
de rutină reprezintă “piatra-de-temelie” a
asistenţei medicale primare.
Această
intervenţie furnizează punctul de plecare pentru îngrijirea
sănătăţii la începutul vieţii şi oferă din
start fiecărui copil ȘANSA unei vieţi sănătoase.
Intervenţiile
de vaccinare reprezintă şi strategia fundamentală pentru alte
priorităţi din domeniul sănătăţii, de la
controlul hepatitelor virale, la combaterea rezistenţei microbiene,
până la furnizarea unei stări bune de sănătate pentru
adolescent şi o mai bună asistenţă medicală
acordată gravidei şi nou-născutului.
Sprijinul politic
puternic în favoarea vaccinării trebuie menţinut, alfel regiunea
riscă reapariţia unor boli foarte contagioase, care au ca efect
îmbolnăviri, invaliditate şi decese, precum şi plasarea unei
poveri considerabile atât asupra sistemelor de sănătate, cât şi
a părinţilor. [5]

BOLILE PREVENIBILE PRIN
VACCINARE
Rujeola
Rujeola
este una din cauzele principale de deces la copiii mici, cu toate că sunt
disponibile vaccinuri sigure. Pe plan global, această boală
prevenibilă prin vaccinare, cu infecţiozitate ridicată, rămâne una din cauzele principale de
mortalitate la copii, conducând la 450 decese, în fiecare zi.
În anul
2016, s-au raportat în jur de 90000 decese prin rujeolă; a fost
totuşi primul an cu un număr al deceselor mai mic de 100000. În
acelaşi an, în jur de 85% din copiii lumii au primit o doză de
vaccin, până la împlinirea vârstei de 1 an, faţă de 72% în anul 2000.
În perioada
2000-2016, vaccinarea a dus la o scădere cu 84% a deceselor prin
rujeolă şi a prevenit estimativ 20,4 milioane decese, ceea ce face
din vaccinul rujeolic una din cele mai bune achiziţii pentru
sănătatea publică.[6]
Rujeola, rubeola şi sindromul rubeolic congenital
(SRC) sunt prevenibile prin vaccinare.
Toate ţările
din Regiunea OMS Europa includ în programele de imunizare vaccinuri foarte
sigure şi eficiente împotriva rujeolei şi rubeolei; din cauza
golurilor persistente în acoperirea vaccinală, continuă să
apară epidemii de rujeolă şi rubeolă. [7]
În perioada 1 ianuarie
2016-30 iunie 2017, ţările UE/EEA au raportat mai mult de 14000 de
cazuri de rujeolă, inclusiv 24 decese prin
rujeolă (sursa: the European Surveillance System - TESSy
şi INSP România).
Fig. nr. 1 Ratele de raportare
pentru rujeolă, UE/EEA, 1 iulie 2016– 30 iunie 2017, *ECDC [8]
Majoritatea cazurilor au
fost raportate de: Italia (n=4521, 37%), România (n=4276, 35%), Germania
(n=1124, 9%), Regatul Unit (n=663, 5%) şi Franţa (n=429, 3%).
Numărul cazurilor de rujeolă raportate în prima jumătate a
anului
În anul 2017, au evoluat epidemii de rujeolă în 15 ţări din cele 53
din Regiunea OMS Europa:
România
(5562), Italia (5006), Ucraina (4667); Grecia (967), Germania (927), Serbia
(702), Tagikistan (649), Franţa (520), Federaţia Rusă (408),
Belgia (369), Regatul Unit (282), Bulgaria (167), Spania (152), Cehia (147),
Elveţia (105).[7]
Vaccinul RRO a fost introdus
în calendarul naţional în anul 2005, cu acoperiri
vaccinale peste 95%;
Din anul 2010, valorile
au scăzut constant şi s-a ajuns în
2015 la 85,8% (doza I) şi la 67% (doza a-II-a).
În epidemia de
rujeolă din România , tulpina de virus rujeolic
identificată a fost de import (B3) diferită faţă de tulpina
endemică din România (D4).
Fig. nr. 2 Distribuţia
geografică a incidenţei rujeolei, România,
2016-2017
*Sursa INSP-CNSCBT [39]
Numărul total de cazuri confirmate cu rujeolă în România, raportate până la
data de 02.03.2018 este 11036, din care 40 de decese. În
săptămâna 26.02. - 02.03.2018 au fost raportate încă 123 de
cazuri nou confirmate în 10 judeţe şi în municipiul Bucureşti.
În vederea limitării extinderii
epidemiei de rujeolă din România a fost organizată o campanie suplimentară de vaccinare cu RRO a copiilor cu vârste cuprinse între 9 luni şi 9 ani. INSP-CNSCBT monitorizează această activitate, iar realizările sunt centralizate la nivel naţional şi sunt publicate periodic. [40]
Rubeola
Rubeola este de obicei o infecţie uşoară în copilărie, dar poate duce la
complicaţii severe şi uneori fatale la fătul unei mame infectate
în prima parte a sarcinii (infecţia congenitală rubeolică) sau
la sindromul rubeolic congenital (SRC) la nou-născuţi.[8]
În perioada 1 iulie
2016-30 iunie 2017, 28 de ţări ale UE/EEA au raportat 819 cazuri de
rubeolă. Un număr de 632 de cazuri, adică 77% din totalul
cazurilor de rubeolă raportate în această perioadă, au provenit
din Polonia, cu afectarea în special a copiilor de 1-4 ani şi 5-9 ani.[9]
Conform CNSCBT, în România, în anul 2017 au fost
înregistrate 9 cazuri de rubeolă.
În cadrul
sistemului de supraveghere a sindromului rubeolic congenital (SRC), în anul
2017 au fost raportate19 cazuri suspecte IRC/SRC, clasificate astfel: 1 caz confirmat IRC cu
SRC, 7 cazuri probabile SRC, 4 cazuri infirmate şi 7 cazuri care prezentau
criterii clinice. A fost înregistrat un deces pentru un caz clasificat probabil
SRC din judeţul Bacău.[41]
Parotidita
epidemică (infecţia urliană)
Oreionul
este o infecţie cauzată de virusul urlian şi se transmite de la
om-la-om prin contact direct sau prin picături aeriene. Este denumit
şi parotidită infecţioasă şi afectează în primul
rând glandele salivare. Simptomele iniţiale sunt nespecifice cu cefalee,
slăbiciune şi febră, urmate în decurs de o zi de inflamaţia
caracteristică a glandelor parotide. Oreionul este în general o boală
moderată a copilăriei, care afectează mai frecvent copiii cu
vârste 5 - 9 ani. Atunci când virusul urlian infectează adulţii,
complicaţiile posibile pot fi grave. Complicaţiile oreionului pot fi:
meningita (15% din cazuri), orhita şi surditatea; foarte rar,
encefalită şi defect neurologic permanent.
OMS
recomandă integrarea strategiilor de control a infecţiei urliene cu
marile priorităţi de control sau eliminare a rujeolei şi
rubeolei. Din momentul deciziei de introducere a vaccinului urlian, utilizarea
vaccinului combinat ROR este foarte recomandată. [10]
Numărul
mare de persoane cu recidive, după una sau mai multe doze de vaccin
urlian, pare să se explice mai mult prin scăderea
imunităţii din adolescenţă, decât printr-o asimetrie între
genotipul sălbatic şi cel vaccinal. De aceea, se impune
menţinerea unei acoperiri vaccinale mari cu două doze de ROR,
concomitent cu administrarea de rapeluri adolescenţilor şi tinerilor,
pentru a preveni scăderea imunităţii şi epidemiile. Trebuie ţinut cont şi de efectul protector al vaccinării
faţă de formele clinice severe. Vaccinul ROR este inclus în
programele de vaccinare din toate ţările europene, iar eforturile
pentru eliminarea rujeolei si rubeolei, aduc indirect beneficii şi pentru
prevenirea parotiditei epidemice.[9]
În 2015, 28 ţări EU/EEA au raportat
13519 cazuri, din care 5521 (41%) au fost confirmate cu laboratorul.
Rata de notificare a cazurilor confirmate a fost
de 3,1 la 100000, similară cu cea din 2014 (2,7). Irlanda a prezentat cea
mai mare rată (43,5 cazuri la 100000), urmată de Slovacia (31,5),
Islanda (20,7) şi Cehia (15,3).[10]
În România, infecţia urliană este
supravegheată la nivel naţional, din februarie 2014 prin “Metodologia
de supraveghere a infecţiei urliene”, revizuită de INSP-CNSCBT în
ianuarie 2018.
Vaccinarea împotriva infecţiei urliene se
face din anul 2004, când s-a introdus vaccinarea cu o primă doză de vaccin
rubeolă-oreion-rujeolă (ROR) la copiii în vârsta de 12-15 luni. În
anul
Pe parcursul anului 2016, s-au raportat 682
cazuri suspecte de infecţie urliană. Nu a fost raportat nici un
deces. Cele mai multe cazuri au fost notificate de judeţele: Suceava (273),
Hunedoara (128), Iaşi (97).[42]
În cadrul sistemului de supraveghere a
infecţiei urliene, în anul 2017, s-au raportat 343 cazuri din 25
judeţe; din care 69 cazuri au fost confirmate, 53 probabile, 179 posibile,
iar 42 s-au infirmat. Raportul masculin: feminin de aprox. 1,44 : 1, iar media
de vârstă a cazurilor raportate a fost de aproximativ 13 ani (min.0,
max.67).
Din cele 69 de cazuri confirmate, 21 au fost
vaccinate cu o singură doză ROR, 8 cu două doze de ROR, iar
restul nu aveau antecedente vaccinale. Nu a fost înregistrat nici un deces.[41]
Difteria
Difteria
este o boală infecţioasă cauzată de bacteria Corynebacterium
diphtheriae, se transmite prin contact fizic direct sau prin inhalarea de
secreţii ale tusei şi strănutului de la persoane infectate.
Vaccinarea
a redus foarte mult mortalitatea şi morbiditatea prin difterie, dar în ţările cu acoperire
vaccinală scăzută este în continuare o problemă majoră
de sănătate publică. În ţările endemice pentru
difterie, boala apare mai ales sub forme de cazuri sporadice sau mici focare
epidemice. Difteria este fatală în 5 - 10% din cazuri, cu o rată a
mortalităţii mai mare la copiii mici. Tratamentul constă în
administrarea de antitoxină difterică, pentru neutralizarea efectelor
toxice, şi de antibiotice pentru distrugerea bacteriei.
Vaccinul
pentru difterie este un toxoid bacterian, adică o toxină a cărei
toxicitate a fost inactivată. Vaccinul se administrează în combinaţie cu alte
vaccinuri, ca vaccin DTP sau ca vaccinul pentavalent. Pentru adolescenţi
şi adulţi, toxoidul difteric se combină cu toxoidul tetanic
intr-o concentraţie mai mică (vaccinul dT). OMS recomandă o
vaccinare primară cu seria de 3 doze vaccinale de toxoid difteric,
urmată de doza de rapel.
Pentru
menţinerea imunităţii împotriva difteriei, atunci când este nevoie de
profilaxia antitetanică posttraumatică, indicat e să se
administreze toxoid difteric şi toxoid tetanic, nu numai toxoid tetanic.
[11]
În anul
2015, 11 ţări din UE/EEA au raportat 65 de cazuri confirmate cu
laboratorul: 40 cauzate de C. diphtheriae şi 25 de C.
ulcerans, cu o rată globală de raportare mai mică de 0,01 la
100000 de locuitori. Din cele 40 de cazuri confirmate cu C. Diphtheriae,
cele mai multe au fost raportate de Letonia (9 cazuri), Germania (9 cazuri),
Franţa (6 cazuri), Suedia (5 cazuri); cele mai multe cazuri s-au
înregistrat la adolescenţi şi adulţi tineri; majoritatea
cazurilor erau nevaccinate sau cu un status vaccinal necunoscut. [9]
În
România, după introducerea vaccinării antidifterice în anul 1960, s-a
înregistrat o scădere importantă a incidenţei bolii; în 1989
s-au înregistrat ultimele 5 cazuri, iar din anul 1990 până în prezent nu a
mai fost confirmat nici un caz de difterie. În anul 2016, conform CNSCBT,
acoperirea vaccinală a fost evaluată pe baza metodologiei unitare
care a avut în vedere toţi copiii înscrişi pe listele medicilor de
familie; acoperirea vaccinală cu 3 doze de vaccin cu componentă
difterică la vârsta de 24 de luni a fost de 90,3%. [41]
Tetanosul
Tetanosul
este o boală care se contractează prin expunerea la sporii bacteriei Clostridium
tetani, aceşti spori există pretutindeni în sol şi în
tractul intestinal al animalelor şi astfel poate contamina multe
substanţe şi suprafeţe. Ca rezultat al ubicuităţii
bacteriei, boala nu poate fi eradicată. Neurotoxinele produse în
condiţii de anaerobioză în plăgile contaminate cu sporii
bacterieni duc la tetanos.
Tetanosul
care apare în timpul sarcinii sau în ultimele 6 săptămâni de
sarcină se numeşte “tetanos matern”, iar tetanosul care
debutează în primele 28 zile de viaţă se numeşte “tetanus
neonatal”.
Persoane de
toate vârstele se pot îmbolnăvi de tetanos, dar boala este în mod
particular frecventă şi severă la nou-născuţi şi
mamelor lor, dacă mamele nu sunt protejate de tetanos prin vaccinare cu
toxoid tetanic. Tenanosul necesită tratament într-un spital de
referinţă. Tetanosul neonatal, care este cel mai grav şi fatal,
este mai frecvent în zone rurale, greu de ajuns, unde naşterile au loc la
domicilul gravidei, fără proceduri sterile adecvate şi într-un
mediu impropriu, necurăţat.
OMS
estimează că tetanosul a ucis aproape 49000 nou-născuţi în
2013, o reducere cu 94% faţă de situaţia din 1988, când au murit
în prima lună de viaţă 787000 nou-născuţi.
Tetanosul
poate fi prevenit prin vaccinare cu vaccinuri care conţin toxoid tetanic
VCTT. Tetanosul neonatal poate fi prevenit prin vaccinarea femeilor de
vârstă reproductivă, fie în timpul, fie în afara perioadei de
sarcină.Vaccinul protejează mama şi copilul, prin transferul
anticorpilor tetanici la făt. În plus, practicile curate din momentul naşterii sunt importante
pentru prevenirea tetanosului matern şi neonatal.
Persoanele
care se refac după tetanos nu prezintă imunitate naturală
şi se pot infecta din nou, de aceea e nevoie să fie
vaccinate. Pentru protecţia pe viaţă, OMS recomandă ca
orice persoană să primească prin vaccinarea de
rutină 6 doze de VCTT (3 doze primare plus 3 doze de rapel).
Seriile
primare de 3 doze trebuie să înceapă la vârsta de 6
săptămâni, cu dozele următoare administrate la interval de
minimum 4 săptămâni între doze. Dozele de rapel trebuie administrate
în timpul celui de-al doilea an de viaţă (12-23 luni), la 4-7 ani
şi la 9-15 ani. Ideal este să existe un interval de cel puţin 4
ani între dozele de rapel.
Pe plan
mondial, toate ţările sunt dedicate ideii de "eliminare" a
tetanosului matern şi neonatal (TMN), adică o reducere a
incidenţei tetanosului neonatal la sub un caz la 1000
nou-născuţi vii, pe an.
În
februarie 2017, 18 state nu aveau eliminat TMN. [12]
În anul 2015, 26 de
ţări din UE/EEA au raportat la TESSy date pentru tetanos.
Au fost raportate 117 de cazuri, din care
67 au fost confirmate. Rata de notificare a fost 0,03 cazuri la 100000 de
locuitori. Italia (n=48) a raportat 41% din totalul cazurilor. Cea mai mare rată
de notificare a fost în Slovenia (0,15 cazuri la 100000 de
locuitori).
Cea mai afectată
grupă de vârstă a fost de 65 de ani şi peste.
Tendinţa de apariţie a cazurilor a fost mai crescută în lunile
calde, când activităţile în aer liber sunt mai frecvente. Din cele 67 cazuri, 17 (n=25%) au fost fatale, majoritatea la grupe de
vârstă mai mari de 45 ani. [9]
Epidemiologia
actuală a tetanosului în UE/EEA poate fi
explicată printr-o scădere a vaccinării sau prin reducerea
imunităţii în rândul populaţiei vârstnice. Din cauza
severităţii tetanosului, este necesară menţinerea unei
acoperiri vaccinale crescute, pentru toate grupele de vârstă şi
aplicarea unei strategii de rapel în ţările cu rate mai mari ale
bolii.[13]
În
România, conform CNSCBT, în anul 2016, s-au înregistrat 7 cazuri de tetanos (4
cazuri cu deces),
cele mai multe la grupa de vârstă
25-44 ani, toate în mediu rural, cu o incidenţă de 0,035 la 100000.
În anul 2017 au fost
raportate 14 cazuri suspecte de tetanos, din care 8 cazuri au fost confirmate.
[41]
Tusea convulsivă
Pertussis
este o boală foarte contagioasă a tractului respirator, cauzată
de Bordetella pertussis. Mulţi copii care contractează
pertussis au perioade de tuse ce durează de la 4 la 8 săptămâni.
Boala este
mai periculoasă la copiii mici şi se transmite uşor de la
persoană-la-persoană, mai ales prin picăturile produse prin tuse
sau strănut. Primele simptome apar de obicei la 7–10 zile după
infectare, şi includ febră uşoară, rinoree şi tuse,
care în cazurile tipice evoluează spre o tuse paroxistică,
convulsivă. La copiii mici,
perioadele paroxistice pot fi urmate de perioade de apnee. Pneumonia este o
complicaţie relativ frecventă; convulsiile şi encefalopatia apar
mai rar. Pacienţii
netrataţi pot fi contagioşi pentru 3 săptămâni sau mai mult
de la debutul tusei.
Pertussis
se poate preveni prin vaccinare. Pentru câteva decenii, programele de vaccinare
ale copiilor au fost de mare succes în utilizarea vaccinurilor de calitate şi prevenirea formelor grave de tuse
convulsivă.
Scopul principal
al vaccinării pertussis este de a reduce riscul de tuse convulsivă
severă la copiii mici. Pentru aceasta, prioritatea continuă a
programelor de vaccinare de pretutindeni este de a vaccina cel puţin 90 %
din copiii mici cu trei doze de vaccin pertussis de calitate înaltă.
Deşi vaccinarea poate preveni pertussis la adolescenţi şi
adulţi, nu există dovezi suficiente că dozele vaccinale de rapel
la aceste grupe de vârstă pot reduce formele severe de pertussis la
copiii mici. Când o ţară implementează programe pentru
adulţi, trebuie prioritizată vaccinarea personalului medical, mai
ales cel aflat în contact direct cu mame gravide şi copii mici. Vaccinarea gravidelor poate fi
strategia adiţională cost-eficientă pentru prevenirea bolii la
copiii prea mici pentru a fi vaccinaţi. [14]
În anul 2015, 29 de
ţări UE/EEA au raportat 40195 cazuri (din care 36235 confirmate), cu
o rată de 9,0 la 100000 de
locuitori, similară celei din 2014. Cele
mai mari rate de raportare s-au înregistrat în
Norvegia (36,8 cazuri la 100000 locuitori), Olanda, Danemarca şi Spania,
cu multe cazuri cu vârstă mai mare de 18 ani.
Formă clinică
a tusei convulsive la adolescenţi şi adulţi poate fi
uşoară şi de multe ori nu este recunoscută. Acest fapt
reprezintă un risc de transmitere la sugarii prea mici pentru a avea
finalizată prima serie de vaccinare anti-pertussis. Strategiile de
vaccinare trebuie revizuite pentru a se asigura protecţia sugarilor;
posibile abordări includ vaccinarea femeilor gravide şi
adolescenţilor, precum şi revaccinarea adulţilor.[15]
În România, conform
CNSCBT, în anul 2016, au fost notificate 262 de cazuri suspecte de tuse
convulsivă, cu 1 caz mai puţin faţă de 2015. Cel mai mare
număr de cazuri s-a înregistrat la copii din grupa de vârstă sub 1
an. Raportul numărului de cazuri pe sexe feminin/masculin a fost de 2/1. Cele 72 cazuri confirmate corespund unei incidenţe de 0,4 la 100000,
în uşoară scădere faţă de anul precedent (0,5 la
100000).
În cursul anului 2017,
au fost notificate 207 cazuri posibile de tuse convulsivă, din care 90
sunt considerate cazuri (40 confirmate şi 50 probabile). [41]
Varicela
Varicela este o
boală frecventă, foarte contagioasă, cauzată de virusul
varicelo-zosterian (VVZ).
În UE şi Regiunea
Europa, anticorpii la VVZ se dobândesc înainte de vârsta de 10 ani.Până la
vârsta adultă, majoritatea indivizilor sunt seropozitivi.Mulţi
nou-născuţi sunt seropozitivi, prin prezenţa anticorpilor
dobândiţi pasiv de la mamă.
Până în prezent, unele ţări (Cipru, Germania, Grecia, Letonia şi
Lituania) recomandă la nivel naţional vaccinarea anti-varicelă a
copiilor, iar Spania şi Italia, la nivel regional. Şaptesprezece
ţări recomandă doar vaccinarea adolescenţilor susceptibili
şi a celor din grupele de risc.
În absenţa
vaccinării, numărul anual de cazuri dintr-o ţară este
foarte mare; 52‒78% din cazuri apar la
copiii mai mici de 6 ani, iar 89‒95,9%
din cazuri apar înainte de vârsta de 12 ani.
Vaccinarea în
copilărie cu două doze, asigură controlul acestei patologii, în
timp ce administrarea unei singure doze, are o eficienţă de 85%,
fără a împiedica apariţia unor forme mai uşoare de
varicelă.[16]
Conform CNSCBT, în anul
2016, în România au fost raportate 40935 cazuri de varicelă şi nu a
fost raportat nici un deces. Incidenţa la nivel naţional a fost de
207,15 la 100000 de locuitori, în uşoară creştere faţă
de anul 2015 când a fost de 203,67 la 100000 de locuitori.[43]
În anul 2017 au fost raportate 33083 cazuri de varicelă; 1308 cazuri fost spitalizate, iar 255 cazuri au
prezentat complicaţii. Nu s-a înregistrat nici un deces. [41]
BOLI CARE POT FI
PREVENITE PRIN VACCINARE
Boala pneumococică
Streptococcus
pneumoniae este o bacterie care cauzează
frecvent, de la boli grave cum sunt meningita, septicemia şi pneumonia
până la boli mai uşoare cum sunt sinuzita şi otita medie.
Bolile
pneumococice reprezintă frecvent în lume o cauză de morbiditate
şi mortalitate, deşi ratele de îmbolnăvire şi deces sunt
mai mari în ţările în curs de dezvoltare faţă de
ţările industrializate, cu majoritatea deceselor în Africa sub-sahariană
şi Asia.
Boala este
mai frecventă la extremele de vârstă, copii mici şi vârstnici.
Bacteria se transmite mai ales prin picături respiratorii şi
colonizează nazofaringele. Infecţia altor părţi din corp
şi invazia se produc prin transmiterea directă prin sânge. La nivel
mondial, aproape 1,6 milioane de oameni mor anual prin această patologie,
inclusiv un milion de copii mai mici de cinci ani.
Vaccinurile
pneumococice conjugate (VPC) disponibile în prezent sunt sigure şi
eficiente.
OMS
recomandă includerea de VPC în programele de vaccinare de pretutindeni. În
particular, ţările cu mortalitate infantilă ridicată
trebuie să introducă acest vaccin.[17]
Numărul total de
cazuri raportate a crescut semnificativ fata de anii precedenţi, în primul
rând datorită introducerii sau ameliorării supravegherii într-o serie
de ţări europene.
Sunt disponibile mai
multe vaccinuri: un preparat polizaharidic cu 23 de serotipuri, utilizabil la
adulţi şi la copiii de peste doi ani (VPP23); trei preparate
conjugate pentru sugari ce includ 7,10 sau 13 serotipuri (VPC7, VPC10 şi
VPC13). Vaccinarea sugarilor a condus la apariţia imunităţii
colective, prin reducerea portajului nazo-faringian şi a transmiterii
bacteriene, cu scăderea morbidităţii şi
mortalităţii prin această patologie. Majoritatea
ţărilor europene au introdus unul din vaccinurile conjugate în
programele de vaccinare de rutină a copiilor. [18]
În România, din luna octombrie
Boala meningococică
Deşi rară,
este importantă prin fatalitatea de 10% şi prin potenţialul mare
de sechelaritate pe termen lung. În Europa, cele mai multe cazuri de boală
meningococică invazivă sunt cauzate de serogrupurile B şi C.
Deşi mai puţin frecvente, numărul cazurilor determinate de
serogrupul Y este în creştere.
Sunt disponibile
vaccinuri împotriva serogrupului C, serogrupului B sau a serogrupurilor A, C, W
şi Y. După introducerea uzuală în copilărie a vaccinului
conjugat serogrup C, în mai multe ţări europene s-a observat o
scădere a incidenţei acestei boli. [19]
În anul 2016, conform
CNSCBT, în România, s-au înregistrat 58 de cazuri confirmate şi 3 cazuri
probabile de boală meningococică, cu valori ale incidenţei la
nivel naţional de 0,29 la 100000 de locuitori; cea mai crescută
incidenţă specifică la grupa de vârstă 0-4 ani (1,88 la
100000); sexul masculin (62%), a fost mai afectat decât cel feminin (38%); a
predominat meningita meningococică (72%), meningita cu meningococemie
(17%), purpura fulminans (7%) şi meningococemie (4%). Rata mortalităţii prin boala meningococică în România a fost
de 0,045 la 100000 locuitori. Rata de fatalitate prin boala meningococică
a fost de 17,24%. [44]
În
anul 2017, pe teritoriul României,
au fost raportate 70 de cazuri suspecte de boala meningococică;
s-au confirmat cu laboratorul 48 cazuri
(68,5%). Rata mortalităţii prin boala meningococică a fost de
0,081 la 100000 de locuitori, iar rata de fatalitate a fost de 22,8. [41]
Gripa
Gripa este o infecţie virală acută care se
transmite uşor de la om-la-om de orice grupă de vârstă şi care
poate determina complicaţii serioase la anumite grupe de risc. Epidemiile
de sezon pot fi urmate de pandemii de gripă; acestea apar atunci când
apare un subtip nou de virus gripal sau atunci când un virus gripal de la
animal se transmite la oameni.
Vaccinurile gripale sunt sigure, eficiente şi
reprezintă măsura principală de prevenire a gripei şi de
reducere a impactului epidemiilor de gripă.
Din cauza modificărilor antigenice continue a
virusului gripal, OMS actualizează anual recomandările de
compoziţie a vaccinului, în scopul de a ţinti virusurile circulante
presupuse mai frecvente în sezonul următor. În emisfera nordică,
sezonul de gripă apare de obicei în timpul toamnei şi iernii.
Protecţie pentru cei la risc
OMS recomandă ca personalul medical şi
persoanele aflate la risc de complicaţii serioase ale infecţiei
gripale, să se vaccineze în fiecare an, înainte de începutul sezonului de
gripă.
Grupuri prioritare pentru vaccinare includ: Gravide;
pacienţi cu vârsta >6 luni cu anumite boli cronice; vârstnici
rezidenţi ai instituţiilor pentru vârstnici şi persoane cu
dizabilităţi; copii cu vârsta 6-59 luni; personal medical. [20]
Creşterea acoperirii vaccinale la aceste grupe de
risc reprezintă strategia-cheie de reducere a poverii bolii în Regiunea
Europa.OMS Europa elaborează ghidul denumit "TIP FLU" Tailoring
immunization programmes for influenza -Ajustarea programelor de imunizare
pentru gripă, în scopul de a sprijini programele naţionale de
vaccinare în proiectarea strategiilor de creştere a vaccinării în
rândul grupelor prioritare de risc.
OMS Europa monitorizează reglementările din
Regiune şi acoperirea vaccinală în gripa de sezon, pentru a furniza
asistenţă tehnică Statelor Membre care
îmbunătăţesc programul de vaccinare antigripală. [21]
În România, conform CNSCBT, de la începutul sezonului
2017-2018, au fost înregistrate 68 decese confirmate cu virus gripal, din care
32 tip A, subtip (H1)pdm09, 1 tip A, în
curs de subtipare şi 35 tip B, faţă de 25 în sezonul
precedent, din care 22 cu virus tip A, subtip H3, 1 cu A(H1)pdm09 şi 2 tip
A, nesubtipat. [45]
De la începutul sezonului de supraveghere a
infecţiilor respiratorii acute, a gripei şi a SARI şi până
la data de 25.02.2018, au fost confirmate cu laboratorul 1012 cazuri de
gripă: 239 cazuri tip A, subtip H1, 28 cazuri tip A, subtip H3, 59 cazuri
tip A, nesubtipat, 683 cazuri tip B, 3 cazuri coinfecţie AH1+B.
Până la data de 25.02.2018 au fost vaccinate
antigripal 974419 persoane din grupele de risc.[46]
Boala invazivă
determinată de Haemophilus influenzae
Haemophilus influenzae (Hib)
este o bacterie depistată frecvent în tractul respirator superior, care se
transmite prin picături de la persoane infectate (nu neapărat
simptomatice) la cele susceptible. Perioada între infecţia cu Hib şi
apariţia simptomelor este de 2-10 zile. Dacă bacteria
diseminează spre sinusuri sau urechea mijlocie, aceasta poate determina
sinuzita sau otita medie Dacă aceste bacterii ajung în circuitul sanguin,
devin “invazive” si pot duce la pneumonie, meningită, septicemie sau alte
boli grave.
Deşi infecţia Hib poate apărea la orice
grupă de vârstă,
mai mult de 90% din cazurile de boală invazivă Hib apar la copii mai
mici de 5 ani. Meningita Hib poate determina complicaţii cum sunt orbire,
surditate şi dificultăţi de învăţare, iar uneori poate
duce la deces. Rezistenţa la
antibiotice este o provocare tot mai mare, cu tulpini rezistente în toate regiunile
lumii.
Vaccinurile conjugate Hib sunt utilizate din anii 1990
şi au condus la declinul bolii invazive în 192 ţări.
În Regiunea Europeană, 51 din 53 State Membre au
implementat recomandările OMS de includere a vaccinurilor conjugate Hib în programul de vaccinare a
copiilor.Vaccinarea rămâne singura măsură eficientă de
prevenire a bolii.Vaccinul Hib este disponibil în formule variate: vaccin
lichid Hib conjugat (monovalent); vaccin lichid Hib conjugat combinat cu vaccin
difteric-tetanic-pertussis (DTP) şi/sau hepatitic B; vaccin Hib conjugat
în combinaţie cu antigene meningococice; vaccin liofilizat Hib conjugat cu
diluent salin (monovalent) şi Hib conjugat liofilizat pentru uz cu DTP
lichid, sau DTP în combinaţie cu alte antigene, cum sunt vaccinul polio
inactivat sau hepatitic B.Vaccinurile Hib monovalente sau combinate cu
alte antigene sunt sigure.[22]
În ţările UE/SEE, cazurile de boală
invazivă determinată de Haemophilus influenzae sunt rare.
În anul 2015, 30 de
ţări UE au raportat 3162 de cazuri confirmate de boală
invazivă.
Cei mai afectaţi au
fost copiii sub un an (4,5 la 100000 locuitori) şi adulţii de peste
65 de ani (1,9 la 100000). Rata totală de raportare a cazurilor confirmate
a fost de 0,7 la 100000 de locuitori, cu o tendinţă ascendentă în perioada 2011-2015. Cele mai ridicate rate s-au înregistrat în Suedia
(2,3 la 100000), Norvegia (1,9 cazuri la 100000), Danemarca (1,6 la 100000 de
locuitori).
Schemele de vaccinare
din toate ţările UE includ vaccinul Hib, ceea ce a condus la o reducere
progresivă a infecţiilor cu serotip b. În
schimb, a crescut raportarea tulpinilor
non-b şi non-capsulate, prin extinderea sistemelor de supraveghere, cu
includerea tuturor grupelor de vârstă şi a tuturor serotipurilor.
[18]
Hepatita virală B
Multe state din Regiunea OMS Europa au plan de vaccinare
universală împotriva hepatitei
B pentru nou-născuţi şi copii mici. În 2009, 47 State din
Regiunea OMS Europa au inclus hepatita B în programele de vaccinare; 29
ţări cu grup ţintă nou-născuţii, 15
ţări cu grup ţintă copiii mici şi 3 ţări cu
grup ţintă copii mai mari sau adolescenţi. Unele ţări
combină vaccinarea la nou-născuţi/copii mici cu vaccinarea
copiilor mai mari sau adolescenţilor.
Șase ţări nu au introdus vaccinare
universală împotriva hepatitei
B: Danemarca, Finlanda, Islanda, Norvegia, Suedia sau UK. Acestea au
endemicitate foarte scăzută şi consideră hepatita B ca o
problema minoră de sănătate publică, asfel cheltuielile
suplimentare nu ar fi justificate. Acestea administrează vaccin hepatitic
B doar la grupe de risc bine definite, în completare la programul de screening
al gravidelor şi de vaccinare a nou-născuţilor expuşi la
infecţie. Este improbabil ca această abordare să
influenţeze circulaţia VHB sau să controleze boala în aceste
ţări.
Toate cele 11 ţări din Regiune, eligibile pentru
susţinerea GAVI Alliance Vaccine Fund (Albania, Armenia, Azerbaijan,
Bosnia si Herzegovina, Georgia, Kyrgyzstan, Moldova, Tajikistan, Turkmenistan,
Ucraina si Uzbekistan) au oportunitatea de a introduce vaccinarea pentru
hepatita B, ceea ce contribuie semnificativ la succesul Regiunii. [23]
În anul 2015, 30 de state membre ale UE/EEA au
raportat 24573 cazuri de infecţie cu virusul hepatitei B, cu o rată
de raportare de 4,7 la 100000 de locuitori; cea mai afectată de
infecţiile acute şi cronice a fost grupa de vârstă 25-34 ani,
reprezentând 32% din cazuri; raportul masculin/feminin a fost de 1,6 la 1.
Datele privind transmiterea au fost complete
pentru 9,6% din cazuri. Pentru cazurile acute cu informaţii complete, transmiterea
heterosexuală a fost cel mai frecvent raportată (31,1%), urmată
de cea nosocomială (16,3%), homosexuală (11,6%) şi de
transmiterea prin consum de droguri injectabile (11,3%). Transmiterea de la
mamă la copil a fost cel mai frecvent raportată pentru cazurile
cronice cu informaţii complete (65,3%). [24]
În anul 2016, conform CNSCBT, în România s-au raportat 188
cazuri de HVB acută, 8 cazuri de HVB cronică şi nici un caz de
hepatita B perinatal. Incidenţa HVB a fost de 0,99 la 100000 de
locuitori, cu continuarea trendului constant descendent.
Cele mai afectate judeţe au fost Bistriţa-Năsăud şi
Călăraşi.
Grupa de vârstă cea mai
afectată a fost 25-34 ani (24%). Categoriile de transmitere cu frecvenţa cea
mai mare, au fost cea nosocomială (15,4%), urmată de cea
heterosexuală (6,4%).
În anul 2017 au fost
notificate 226 cazuri de hepatite virale tip B şi
C, din care 119 cazuri de hepatită viralătip B (HVB) acută,
65 cazuri de hepatită viral ă tip C (HVC) acută,
2 cazuri de HVB cronică şi 4 cazuri de HVC cronică.[41]
Human Papilloma virus
(HPV)
HPV este un virus cu transmitere cel mai frecvent pe cale
sexuală. Majoritatea femeilor şi bărbaţilor se
infectează, iar perioada de vârf a infectării este imediat dupa
începerea activităţii sexuale. Majoritatea infecţiilor nu duc la
simptome şi dispar fără intervenţie în decurs de 2 ani, dar
anumite tipuri de HPV pot determina leziuni genitale şi cancer.
Pe plan mondial, cancerul de col uterin este al 4 lea cel
mai frecvent cancer la femei, iar aproape toate cazurile de cancer de col
uterin (99%) sunt legate de infecţia genitală cu HPV. Virusul HPV
este legat şi de alte tipuri de cancere anogenitale, cancere de cap
şi gât, precum şi de verucile genitale, la ambele sexe.
Vaccinurile împotriva HPV sunt sigure, eficiente şi
sunt administrate de rutină în multe ţări din lume, inclusiv în
33 ţări din Regiunea OMS Europa.
Cele două vaccinuri HPV disponibile în prezent sunt
foarte eficiente în prevenirea infecţiei cu tipurile de virus 16 şi
18, care sunt responsabile pentru aproximativ 70% din cazurile de cancer
cervical, de pretutindeni. Unul din aceste vaccinuri protejează şi
împotriva tipurilor HPV 6 şi 11, care determină 90% din papiloamele (verucile) genitale. Al
treilea vaccin 9-valent protejează împotriva tipurilor HPV 7, care duc la
90% din cazurile de cancer de col uterin.Vaccinarea HPV este recomandată
în adolescenţă, la vârsta de 9–14 ani. Vaccinarea fetelor este o
prioritate, ca parte a eforturilor complete de prevenire şi control a
cancerului de col uterin. [25]
Infecţiile
cu rotavirus
Rotavirusul determină 25% din bolile diareice la
copiii sub 5 ani şi reprezintă o cauză majoră de
morbiditate şi mortalitate, pe plan global.Până la vârsta de 5 ani, aproape
toţi copiii au fost expuşi, iar mai mult de un sfert au trecut
printr-o infecţie simptomatică Se consideră că
gastroenteritele cu rotavirusuri duc anual la 700000 de consultaţii în
ambulator şi peste 87000 de spitalizări în Europa.
În Regiunea OMS Europa, mai mult de 10000
de copii sub 5 ani, mor în fiecare an din cauza acestor infecţii.
La
nivel mondial, unele ţări au adoptat recomandarea OMS de introducere
a vaccinurilor antirotavirus în programele lor de vaccinare, dar în Europa
există un număr limitat de ţări care au făcut acest
lucru (Austria, Belgia, Cehia, Estonia, Finlanda, Germania, Grecia, Letonia,
Luxemburg, Norvegia, Polonia, Marea Britanie).
Se doreşte
accelerarea introducerii acestei vaccinări în programele naţionale
şi instituirea unei reţele de supraveghere pentru monitorizarea
numărului de cazuri şi a impactului vaccinării, din regiune.[26]
Poliomielita
Polio este o boală foarte infecţioasă
şi uneori fatală, care invadează sistemul nervos şi poate
provoca paralizie în decurs de câteva ore. Boala afectează de obicei
copiii sub vârsta de 5 ani.
În iunie 2002, toate cele 53 ţări din Regiunea
OMS Europa au fost certificate polio-free: un succes notabil. De la
certificare, mai mult de 90 milioane copii mici din Regiune au primit cele trei
doze recomandate de vaccin polio. Sistemele de supraveghere şi
laboratoarele naţionale şi regionale au garantat că nici un caz
de polio nu a rămas nedepistat. În prezent, deşi Regiunea a
experimentat câteva episoade de virus polio de import, un efort continuu de
vaccinare şi supraveghere a bolii ajută la menţinerea statusului
de Regiune polio-free.
Planul Strategic de Eradicare si stopare 2013–2018 - relevă
paşii pentru eradicarea tuturor formelor de boală, cauzate de virusul
polio salbatic sau de virusul polio circulant derivat din vaccin, pentru
utilizarea de către structurile menite să furnizeze alte servicii
medicale în vigilenţa de eradicare. Planul are 4 obiective:
Să depisteze şi să întrerupă orice
transmitere de virus polio;
Să întărească sistemele de vaccinare
şi să retragă vaccinurile polio orale;
Să izoleze poliovirus şi să certifice întreruperea transmiterii;
şi
Să planifice menţinerea „patrimoniului” polio.
[27]
În 14 noiembrie 2017,
OMS a statuat că transmiterea virusului polio rămâne eveniment de
sănătate publică de impact internaţional şi a extins
recomandările temporare pentru încă 3 luni.
La data de 2 februarie
2018, Afganistan a raportat 1 caz de virus polio sălbatic tip 1 (WPV1)
şi Congo a raportat cinci cazuri de virus polio vaccinal tip 2 (cVDPV2).
De la începutul anului 2017 şi până în 2 februarie 2018, s-au
raportat 22 cazuri de virus polio sălbatic (14 cazuri în Afganistan
şi 8 cazuri în Pakistan).
În anul 2017, s-au
raportat 91 cazuri de polio circulant derivat din vaccin tip 2 (cVDPV2) - 17
din Congo şi 74 din Siria. Cazuri zero de cVDPV2, raportate în anul 2018.
[28]
Conform CNSCBT, în anii
2016 şi 2017 s-a menţinut Urgenţă de Sănătate
Publică cu Impact Internaţional (USPII), privind riscul de
răspândire a virusului polio, pentru care s-au instituit măsuri
suplimentare şi anume: intensificarea supravegherii cazurilor de PAF,
recuperarea la vaccinare a copiilor în vârstă de până la 5 ani cu mai
puţin de 3 doze de VPI şi intensificarea supravegherii de mediu.
Astfel, supravegherea de
mediu (circulaţia de enterovirusuri în apa uzată de canal) a fost
menţinută în judeţele la
graniţa cu Ucraina: Satu-Mare, Maramureş, Suceava şi
Botoşani cu recoltare săptămânală/bilunară de probe. Pentru judeţele Tulcea, Constanţa şi municipiul
Bucureşti se menţine aceeaşi frecvenţă de recoltare a
probelor pentru supravegherea de mediu.[47, 41]
Vaccinarea
împotriva poliomielitei este introdusă în calendarul naţional de
vaccinare din anul 1956. Până în anul 2008, în România s-a administrat
vaccinul polio oral (VPO, viu atenuat), iar din
Tuberculoza
Tuberculoza (TB) este o boală contagioasă
transmisă pe cale aeriană, cauzată de Mycobacterium
tuberculosis, care infectează 1/4 din populaţia
mondială.Transmiterea bolii poate fi prevenită prin metode adecvate
de diagnostic şi tratament.
OMS Europa susţine implementarea Strategiei “TB End”
şi conlucrează cu parteneri-cheie internaţionali şi
naţionali pentru a sprijini Statele Membre din Regiunea OMS Europa, în eliminarea TB.
Povara în Europa prin TB este printre cele mai
scăzute în lume, dar
numărul cazurilor multirezistente, TB –MDR, rămâne cel mai ridicat.
Regiunea OMS Europa a atins ţinta MDG (Millennium Development Goal) de
scădere a incidenţei TB până în anul 2015. Chiar dacă
numărul cazurilor noi a scăzut cu 50% în perioada 2006-2015, TB
rămâne o ameninţare majoră pentru sănătatea
publică, din cauza ratelor ridicate de TB-MDR.
OMS Europa urmăreşte eliminarea TB la toate
nivelele, alinierea la SDG (Sustainable Development Goals - tinta 3.3)şi
alinierea la cadrul OMS European Health 2020.
TB poate afecta pe oricine, dar este puternic asociată
cu determinanţii sociali ai sănătăţii, cum sunt
încarcerarea, migraţia şi marginalizarea socială.Persoanele care
trăiesc cu HIV sau cei care suferă de alte condiţii care
slăbesc sistemul imun, de exemplu diabetul, sunt la risc mult mai mare de
TB.
Pacienţii cu tuberculoză sunt cel mai frecvent
adulţi tineri din partea estică a Regiunii sau migranţi şi
vârstnici originari din ţările vest europene. Țările din
estul Regiunii sunt cel mai afectate de TB epidemic; 18 ţări cu
prioritate ridicată pentru controlul TB poartă 85% din povara TB
şi 99% din povara de TB-MDR: Armenia, Azerbaijan, Belarus, Bulgaria,
Estonia, Georgia, Kazakstan, Kyrgyzstan, Letonia, Lituania, Moldova, Romania,
Federaţia Rusă, Tajikistan, Turcia, Turkmenistan, Ucraina şi
Uzbekistan.
Au fost înregistrate 323000 cazuri noi şi 32 000
decese în 2015, majoritatea în ţările estice şi central
europene.Dintre cazurile noi înregistrate, 45% sunt la persoane cu vârste 25-44
ani; această situaţie influenţează negativ economiile
naţionale, din cauza pierderii de venituri la această grupă de
vârstă activă şi productivă.
Nouă din cele 30 de ţări cu povara cea mai
mare a cazurilor MDR şi extensiv rezistente XDR se află în Regiunea
OMS Europa. 16% din cazurile noi
de TB şi 48% din cazurile de TB tratate anterior sunt MDR-TB.
Regiunea are cele mai multe cazuri noi şi retratate
de MDR-TB: 74 000 cazuri.
Copiii sub vârsta de 15 ani reprezintă aproximativ 4%
din totalul pacienţilor TB raportaţi. Cazurile noi de TB au
scăzut puternic în cadrul Regiunii ca întreg, dar ramân concentrate în
cele 18 ţări. Intervenţiile TB îmbunătăţite în
ţările de prioritate ridicată a influenţat mult
tendinţele de declin din Regiune, chiar dacă ratele de notificare
ramân de 8 ori mai mari în aceste ţări faţă de restul
ţărilor din Regiune.În toata Regiunea se înregistrează zilnic în
jur de 900 cazuri noi de TB, majoritatea în ţările estice şi din
centru.
Capacităţile de laborator sunt insuficiente,
confirmarea de laborator este deficitară în partea estică a Regiunii,
astfel rezultă cazuri lipsă de TB-MDR, cazuri care pot fi depistate
doar prin teste de laborator.
Este nevoie de cercetare, de instrumente inovatoare, cum
sunt vaccinuri noi, metode noi de diagnostic, medicamente noi, regimuri noi de
prevenţie şi tratament, şi metode noi de furnizare a
serviciilor, mai ales pentru TB-MDR.
Persoanele care trăiesc cu TB suferă de
stigmatizare şi discriminare, care limitează accesul lor la prevenire
şi tratament eficient. Respectarea eticii şi drepturilor omului în
furnizarea serviciilor este o provocare specială în Regiune, unde
există cele mai multe cazuri de TB-MDR.[29]
În anul 2015, 29 de
state membre ale UE/EEA au raportat 60195 cazuri de tuberculoză, din care,
ca şi în anii precedenţi, aproape 50% au provenit din România,
Polonia şi Marea Britanie.
Deşi în
scădere accentuată în România, incidenţa îmbolnăvirilor
prin tuberculoză este mai mare de aproximativ două ori comparativ cu
regiunea Europa şi de aproximativ cinci ori faţă de UE.
Rata de raportare pentru
UE/EEA în anul
Ratele naţionale de
raportare au variat între 2,1 la 100000 locuitori în Islanda, până la
peste 50 la 100000 de locuitori în Lituania şi România.
Ţările cu
incidenţă mare continuă să prezinte cele mai ridicate
procente de multirezistenţă (între 12 şi 26% în statele
baltice); 19,7% din cazurile MDR au fost extensiv-rezistente (XDR). Ratele cele mai mari de raportare s-au înregistrat la grupa de vârstă
25-44 ani, cu 14,4 la 100000 locuitori. [30]
ALTE BOLI PENTRU CARE
EXISTĂ VACCINURI
Encefalita
de căpuşă [49]; Encefalita japoneză [31]; Hepatita A [50];
Hepatita E [50]; Febra tifoidă [32]
Febra
galbenă [33, 51]; Holera [34, 52]; Antraxul [53]; Rabia [35,54]
ACOPERIREA
VACCINALĂ
În anul 2015, 116
milioane (86%) de sugari au primit 3 doze de vaccin
antidiftero-tetanos-pertussis, fiind astfel protejaţi împotriva unor boli
care pot duce la complicaţii, invaliditate sau deces.
Până în 2015, 126 ţări au atins acoperire vaccinală la DTP3 de
minim 90%.
Tot
86% din copiii lumii au primit 3 doze de vaccin antipolio. S-a reuşit
stoparea transmiterii poliomielitei în toate ţările, cu excepţia
a 3 ţări rămase endemice - Afganistan, Pakistan şi Nigeria.
Până la eradicarea globală, persistă riscul cazurilor de import
ca şi cel al reizbucnirilor epidemice, în special în zonele cu conflicte
şi instabilitate socială.
La sfârşitul anului
2015, în 185 ţări era introdusă vaccinarea antihepatită B
pentru sugari. Acoperirea mondială cu 3 doze de vaccin hepatitic B este
estimată la 83%. În plus, 96 de ţări au introdus o doză de
vaccin la nou-născuţi în primele 24 de ore de viaţă, cu
acoperire la nivel mondial de 39%.
Pentru a preveni
tetanosul matern şi neonatal, 106 ţări au introdus vaccinarea
antitetanică până la sfârşitul anului 2015, astfel că 83% din
nou-născuţi sunt protejaţi prin vaccinare. Totuşi,
tetanosul matern şi neonatal rămâne o importantă problemă
de sănătate publică în 19 ţări, în special din Africa
şi Asia.
La sfârşitul anului
2015, 85% din copii au primit o doză de vaccin antirujeolic până la 2
ani, iar 160 de ţări au introdus o a doua doză în programul
naţional de vaccinare, iar 61% au
fost vaccinaţi cu două doze de vaccin antirujeolic.
Până la
sfârşitul anului 2015, vaccinul antirubeolic a fost introdus la nivel
naţional în 147 de ţări (acoperirea globală fiind de 46%),
iar cel antiurlian în 121 de ţări.
Până la
sfârşitului anului 2015, vaccinarea antiHib a fost introdusă în 191
de ţări, iar acoperirea cu 3 doze este estimată la 64%.
Persistă însă decalajul între regiuni – dacă în America
acoperirea este estimată la 90%, în Pacificul de Vest şi Asia de
Sud-Est nu depăşeşte 25, respectiv 56%;
Vaccinarea
pneumococică a fost introdusă în 129 de
ţări, iar acoperirea mondială a fost estimată la 37%;
Vaccinul antirotavirus a
fost introdus în 84 de ţări, cu o acoperire mondială de 23%;
Vaccinul anti-HPV uman a
fost introdus în 66 de ţări;
Mai mult de 235 de
milioane de oameni din ţările africane au fost vaccinaţi cu
MenAfriVac;
Din 2015, vaccinul
împotriva febrei galbene a fost introdus în programele uzuale de vaccinare
pentru sugari, în 35 din cele 42 de ţări şi teritorii cu risc
pentru febra galbenă din Africa şi America.
În anul
2016, pe plan global, 12,9 milioane de sugari (1 din 10), nu au fost deloc
vaccinaţi. În plus, 6,6 milioane de sugari vaccinaţi cu prima
doză de vaccin DTP, nu sunt complet vaccinaţi cu trei doze.
În 2016, 8
ţări au acoperire vaccinală cu DTP3 mai mică de 50%: Africa
Centrală, Ciad, Guineea Ecuatorială, Nigeria, Somalia, Sudan, Siria
şi Ucraina.
85% din
copiii sub un an au fost vaccinaţi cu prima doză de vaccin rujeolic,
iar 64% din aceştia au fost vaccinaţi cu doza a doua; acoperirile
rămân mici pentru cei care trebuie să prevină epidemiile,
să evite decesele prevenibile şi să atinga ţintele
regionale de eliminare a rujeolei.
152
ţări administrează vaccinuri rubeolice, iar acoperirea
vaccinală a crescut de la 35% în 2010 la 47% în 2016. Acest fapt reprezintă un mare pas înainte în
reducerea apariţiei SRC, o condiţie devastatoare care duce la
surditate, defecte congenitale cardiace şi orbire, printre alte
deficienţe pe viaţă.
Există în continuare decalaje regionale
şi locale, din cauza resurselor limitate, existenţei altor
priorităţi în sistemele de sănătate, managementului
defectuos al acestor sisteme de sănătate dar şi din cauza
monitorizării şi supravegherii inadecvate. Sunt necesare eforturi
deosebite pentru consolidarea vaccinării în zonele defavorizate, în
special în cele izolate, în arealele urbane paupere, dar şi în
ţările afectate de conflicte sociale.
Se recomandă 3
etape-cheie pentru reducerea decalajelor de vaccinare:
·
integrarea
vaccinării în alte servicii de sănătate, cum ar fi îngrijirea
post-natală pentru mame şi copii;
·
consolidarea
sistemelor de sănătate, astfel încât
vaccinarea să continue chiar şi în perioadele de criză;
·
creşterea
accesibilităţii vaccinurilor, prin reducerea preţurilor.[36]
Pe segmentul serviciilor
preventive de bază reprezentate de vaccinările obligatorii de
rutină, conform calendarului naţional de vaccinare, rezultatele
naţionale au un istoric bun. În general, s-a reuşit atingerea
ţintelor de acoperire pentru imunizările obligatorii cheie. Cu toate
acestea, în ultimii ani s-a remarcat o scădere a acoperirii vaccinale
pentru vaccinări cuprinse în calendarul naţional.
În anul 2017, conform
CNSCBT, în România, s-au desfăşurat acţiuni de estimare a
acoperirii vaccinale la copiii cu vârste de 12, 18 şi 24 luni. De exemplu,
la copiii de 24 luni, pentru vaccinul BCG acoperirile vaccinale sunt optime
(peste 95%) atât per total cât şi pe medii de rezidenţă;
acoperirile vaccinale pentru 3 doze din vaccinurile: Hep B pediatric , DTPa,
VPI, Hib si 1 doză de vaccin RRO se situează sub ţinta de 95%
(atât valoarea totală cât şi valorile pe medii de rezidenţă).
Pentru vaccinul RRO se remarcă o îmbunătăţire
faţă de anul anterior când acoperirea vaccinală se situa sub
90%.[55]
IMUNITATEA COLECTIVĂ
Ce este imunitatea colectivă?
O boala contagioasă se transmite
direct de la persoană la persoană. Când există un procent mare
de populaţie vaccinată, este dificil ca o boala infecţioasă
şi contagioasă să se transmită, pentru că nu sunt prea
mulţi oameni care pot fi infectaţi. Este o formă de imunitate care apare atunci când vaccinarea unui procent
semnificativ din populaţie furnizează o măsura de protecţie
individuală pentru cei care nu au dezvoltat imunitate. Aceasta există
când un procent ridicat din populaţie este protejat prin vaccinare
împotriva unui virus sau a unei bacterii, astfel boala nu se
răspândeşte, deoarece au ramas puţine persoane receptive. Aceasta
poate stopa eficient transmiterea bolii în comunitate. De exemplu, dacă
cineva cu rujeola este înconjurat de persoane vaccinate împotriva rujeolei,
boala nu se poate transmite uşor la nimeni şi va dispărea rapid.
Aceasta se numeşte imunitate sau protecţie colectivă si
furnizează protecţie celor vulnerabili, cum sunt
nou-născuţii, vârstnicii sau cei prea bolnavi pentru a putea fi
vaccinaţi.
Procentul
de populaţie care trebuie vaccinată pentru a se ajunge la imunitatea
colectivă variază pentru fiecare boală, dar ideea de bază e
simplă: dacă destul de multe persoane sunt protejate, acestea vor
proteja persoanele vulnerabile din comunitate, prin reducerea transmiterii
bolii.
Dacă
ratele de vaccinare scad, imunitatea colectivă se distruge, ceea ce duce
la creşterea numărului de cazuri.
Epidemiile
de rujeolă din Europa şi epidemiile de tuse convulsivă din SUA
sunt atribuite declinului imunităţii colective.
Imunitatea
colectivă nu protejează în toate cazurile de boli prevenibile prin
vaccinare.
Cel
mai bun exemplu este tetanosul, care este infecţios, dar nu este
contagios. Se contractează din mediu, nu de la alte persoane cu tetanos.
Nu contează câte persoane din jur sunt vaccinate împotriva tetanosului, nu
vă protejează de tetanos.
Cum funcţionează imunitatea colectivă?
Imunitatea
colectivă funcţionează doar dacă majoritatea
populaţiei e vaccinată (de exemplu, 19 din 20 persoane trebuie
vaccinate împotriva rujeolei pentru a proteja persoanele nevaccinate).
Când
o parte semnificativă din populaţie devine imună, se atinge
pragul sau nivelul de imunitate colectivă (NIC) , iar boala nu mai poate
persista în
populaţie.
R0 sau
numărul de multiplicare este un termen matematic care dă
indicaţii despre cât de contagioasă
este o boala infecţioasă.R0 indică numărul
mediu de persoane care vor contracta boala de la o persoană
contagioasă; acest număr se aplică într-o populaţie
neinfectată şi nevaccinată anterior. De exemplu, dacă o
boală are un R0 de 18, o persoană care are acea
boală o va transmite la alte 18 persoane.
În funcţie de valoarea R0 a
unei boli, există trei
posibilităţi pentru transmiterea sau declinul respectivei boli:
·
Dacă
R0 este mai mic de 1, fiecare infecţie existentă
determină mai puţin de 1 nouă infecţie. În acest caz, boala
infecţioasă va intra în declin şi probabil va dispărea.
·
Dacă
R0 este egal cu 1, fiecare infecţie existentă va
determina 1 nouă infecţie. Boala va persista constant, dar nu vor
exista focare sau epidemii.
·
Dacă
R0 este mai mare de 1, fiecare infecţie existentă
determină mai mult de 1 nouă infecţie. Boala se va
transmite
între persoane şi pot apărea focare şi epidemii
R0 şi nivelele de
imunitate colectivă (NIC) estimate, în boli infecţioase cunoscute
|
Boala |
Calea de
transmitere |
R0 |
NIC |
|
aeriană |
12–18 |
92–95% |
|
|
picături aeriene |
12–17 |
92–94% |
|
|
salivă |
6–7 |
83–86% |
|
|
picături aeriene |
|||
|
Variola |
5–7 |
80–86% |
|
|
Poliomielita |
fecal-orală |
||
|
picături aeriene |
4–7 |
75–86% |
|
|
2–5 |
50–80% |
||
|
Ebola |
fluide
ale organismului |
1,5–2,5 |
33–60% |
|
picături aeriene |
1,5–1,8 |
33–44% |
*Sursa Centers for Disease Control and
Prevention: History and Epidemiology of
Global Smallpox Eradication cdc_27929_DS1.pdf.
Slide 17, accesat 25 feb 2018.
Persoane care depind de imunitatea colectivă
·
Persoane fără un sistem
imunitar competent
·
Persoane care urmează chimioterapie,
cu un sistem imunitar slăbit
·
Persoane cu HIV
·
Nou-născuţi, prea mici pentru
vaccinare
·
Vârstnici
·
Majoritatea pacienţilor foarte bolnavi din spital
Pentru
aceste persoane, imunitatea colectivă este calea vitală de
protecţie împotriva
bolilor care ameninţă viaţa.[37,38]
România - Strategia naţională de sănătate 2014 –
2020
Planul de
acţiuni din perioada 2014 - 2020 pentru implementarea Strategiei
naţionale
Obiectiv strategic 2.2.
Protejarea
sănătăţii populaţiei împotriva principalelor boli care pot fi prevenite prin vaccinare
Direcţii
strategice/Măsuri
a. Recuperarea
capacităţii naţionale de producţie a vaccinurilor prin
investiţii în infrastructură, tehnologii, resursa umană (măsuri
privind investiţiile in înfrastuctură incluse în OS 7.3)
b. Consolidarea/dezvoltarea
capacitaţii de management şi/sau implementare a programului de
vaccinare conform calendarului naţional în vigoare şi asigurarea
resurselor necesare pentru un calendar naţional de vaccinare
îmbunătăţit
• procurarea la timp a
vaccinurilor, conform necesarului previzionat
•
îmbunătăţirea structurii şi funcţionalităţii
registrului naţional de vaccinări
• asigurarea asistenţei
tehnice necesare la nivel subnaţional pentru asigurarea performanţei
adecvate a programului în contextul
descentralizării; formarea resursei umane
c. Asigurarea
performanţei adecvate a programului naţional de vaccinare
·
monitorizarea performanţei intervenţiilor, realizarea de
studii de sero-prevalenţă şi anchete atitudinale privind
vaccinarea in rândul populaţiei şi al furnizorilor de servicii
·
intărirea capacităţii de supraveghere a
reacţiilor adverse postvaccinale indezirabile
d. Creşterea
gradului de complianţă a populaţiei la imunizările incluse
în calendarul naţional de vaccinare, mai ales in rândul grupurilor
vulnerabile şi dezavantajate; creşterea acceptării în
privinţa imunizării anti-HPV. [56]
România - Campanii IEC
anterioare
În anul 2015, campania
„Săptămâna Europeană a Vaccinării” s-a derulat în perioada
20-25 aprilie.
La campania SEV 2015 au participat 9 DSP
judeţene: Alba, Bacău, Braşov, Buzău, Hunedoara,
Maramureş, Neamţ, Olt şi Vâlcea.
În anul 2016,
„Săptămâna Europeană a Vaccinării” a fost
celebrată în perioada 24-30 aprilie.
La campania SEV 2016 au participat 12 DSP
judeţene: Alba, Arad, Bacău, Buzău, Constanţa, Hunedoara,
Maramureş, Mureş, Neamţ, Olt, Timiş, Vâlcea.
În anul 2017,
„Săptămâna Europeană a Vaccinării” a fost
celebrată în perioada 24-30 aprilie.
La campania SEV 2017 au participat 13
DSPJ: Arad, Bihor, Bacău, Buzău, Cluj, Constanţa, Dâmboviţa, Hunedoara, Iaşi, Maramureş, Olt, Timiş
şi Vâlcea.
În cadrul campaniilor
SEV, au fost diseminate materiale informative la nivelul comunităţii,
cu sprijinul medicilor de familie, asistenţilor medicali comunitari
şi al mediatorilor sanitari, dar şi prin intermediul reţelelor
sociale, mass-media locală, etc.
Au fost organizate
ateliere de lucru, seminarii, sesiuni de instruire, conferinţe de
presă, precum şi acţiuni de vaccinare în comunităţile
cu risc crescut sau acţiuni de recuperare a restanţierilor.[57]
Documente disponibile
online selectate, traduse şi adaptate în
limba română:
1.Comisia
Europeana, https://ec.europa.eu/health/vaccination/overview_en
2.OMS,
http://apps.who.int/iris/bitstream/10665/255149/1/WER9217.pdf
3. WHO Europe http://www.euro.who.int/en/health-topics/disease-prevention/vaccines-and-immunization/european-immunization-week; http://www.euro.who.int/en/media-centre/sections/press-releases/2018/europe-observes-a-4-fold-increase-in-measles-cases-in-2017-compared-to-previous-year
4. WHO Europe, http://www.euro.who.int/en/media-centre/events/events/2018/04/european-immunization-week-2018
5. United Nation http://www.un.org/sustainabledevelopment/health/
6. OMS http://www.who.int/mediacentre/events/2018/world-immunization-week/en/
http://www.who.int/mediacentre/factsheets/fs286/en/
7. OMS Europa http://www.euro.who.int/en/health-topics/communicable-diseases/measles-and-rubella
8. ECDC. Annual
epidemiological report for 2015. Stockholm: ECDC; 2017. Stockholm, December
2017
9. ECDC. Annual epidemiological report.
Vaccine-preventable diseases, 2015, http://ecdc.europa.eu/en/publications/Publications/AER-2015-VPD-FINAL.pdf
10. OMS http://www.who.int/immunization/diseases/mumps/en/;
https://ecdc.europa.eu/sites/portal/files/documents/AER_for_2015-mumps.pdf
11. OMS http://www.who.int/immunization/diseases/diphtheria/en/;
ECDC, AER for 2015_Diphtheria
12. http://www.who.int/immunization/diseases/tetanus/en/
13. ECDC. Tetanus. Annual epidemiological
report, http://ecdc.europa.eu/en/healthtopics/tetanus/Pages/Annual-epidemiological-report-2015.aspx
https://ecdc.europa.eu/sites/portal/files/documents/AER_for_2015-tetanus.pdf
14.OMS,
http://www.who.int/immunization/diseases/pertussis/en/
15. ECDC. Pertussis. Annual
epidemiological report, http://ecdc.europa.eu/en/healthtopics/pertussis/Pages/Annual-epidemiological-report-2015.aspx
https://ecdc.europa.eu/sites/portal/files/documents/AER_for_2015-pertussis.pdf
16. ECDC. Varicella vaccination in the
European Union, http://ecdc.europa.eu/en/publications/Publications/Varicella-Guidance-2015.pdf
17. OMS, http://www.who.int/immunization/diseases/pneumococcal/en/
18. ECDC. Annual epidemiological report -
Vaccine-preventable diseases – invasive bacterial diseases 2015, http://ecdc.europa.eu/en/publications/Publications/AER-VPD-IBD-2015.pdf
19. Meningitis Research Foundation, http://www.meningitis.org/menb-vaccine
20.
OMS Europa http://www.euro.who.int/__data/assets/pdf_file/0007/348982/Influenza-vaccine-recommendations-2017-2018_13_sep_2017.pdf
21. ECDC, http://flunewseurope.org/; https://ecdc.europa.eu/en/seasonal-influenza
24. ECDC, http://ecdc.europa.eu/en/healthtopics/hepatitis_B/Pages/Annual-Epidemiological-Report-2017.aspx
26. OMS, http://www.euro.who.int/en/health-topics/communicable-diseases/rotavirus/rotavirus-read-more
27. OMS, http://www.euro.who.int/en/health-topics/communicable-diseases/poliomyelitis/maintaining-polio-free-status-of-european-region-as-part-of-the-global-polio-endgame-strategy
Poliomyelitis-Multistate (World)-Monitoring global outbreaks [8 Sept 2005 -2
Feb 2018]
http://apps.who.int/iris/bitstream/10665/259934/1/WER9304_05.pdf?ua=1
31. OMS http://www.who.int/campaigns/world-health-day/2018/en/;
http://www.who.int/mediacentre/factsheets/fs386/en/
32. OMS, http://www.who.int/immunization/diseases/typhoid/en/
34. OMS,
http://www.who.int/cholera/en/;
http://www.who.int/mediacentre/factsheets/;
http://apps.who.int/iris/bitstream/10665/258763/1/WER9234.pdf?ua=1
35. OMS, http://www.who.int/rabies/resources/who_cds_ntd_nzd_2018.04/en
36. WHO. Immunization coverage, http://www.who.int/mediacentre/factsheets/fs378/en/
37. Somerville, M.; Kumaran, K.; Anderson, R. (19 January
2012). Public Health and Epidemiology
at a Glance.
John Wiley & Sons. pp. 58–59. ISBN 9781118308646. Retrieved 29 March 2015.
38. Oxford Vaccine Group http://vk.ovg.ox.ac.uk/herd-immunity
Documente disponibile
online, în limba română:
·
INSP
CNSCBT. EVOLUȚIA RUJEOLEI ÎN ROMÂNIA, 2017, http://www.cnscbt.ro/index.php/analiza-date-supraveghere/rujeola/561-evolutia-rujeolei-in-romania
·
INSP
CNSCBT. Informări săptămânale. Situaţia rujeolei în
România, http://www.cnscbt.ro/index.php/informari-saptamanale/rujeola-1
·
INSP
CNSCBT. http://www.cnscbt.ro/index.php/rapoarte-anuale/779-analiza-evolutiei-bolilor-transmisibile-aflate-in-supraveghere-raport-pentru-anul-2016;
Raport-INSP-2017-FINAL, http://www.insp.gov.ro/index.php/informatii-publice/summary/7-informatii-publice/604-raport-insp-2017-final
·
CNSCBT,
http://www.cnscbt.ro/index.php/informatii-utile/817-informatii-utile-despre-varicela/file
·
INSP,
http://www.cnscbt.ro/index.php/informatii-utile/680-informatii-despre-poliomielita/file
·
INSP,
http://www.cnscbt.ro/index.php/polio
·
INSP
– CNEPSS. ROMÂNIA
Analiza_boli_transmise_prin_vectori_Ziua_Mondiala_a_Sanatatii__2014
http://insp.gov.ro/sites/cnepss/materiale-bolile-transmise-prin-vectori/;
http://insp.gov.ro/sites/cnepss/wp-content/uploads/2015/01/Personal-medical-date-ETC-2015.pdf
·
CNEPSS
http://insp.gov.ro/sites/cnepss/wp-content/uploads/2017/10/ANALIZA_DE_SITUATIE_Hepatita_2017.pdf
·
CNSCBT,
http://www.cnscbt.ro/index.php/informatii-utile/628-informatii-despre-febra-galbena/file
·
CNSCBT,
http://www.cnscbt.ro/index.php/metodologii/bda/692-metodologia-supraveghere-bda-si-holera-2017/file
·
HOTĂRÂRE
Nr. 1028 din 18 noiembrie 2014, privind aprobarea Strategiei naţionale de
sănătate 2014 - 2020 şi a Planului de acţiuni pe perioada
2014 - 2020 pentru implementarea Strategiei naţionale
·
INSP-CNEPSS
http://insp.gov.ro/sites/cnepss/vaccinarea/
·
INSP-CNSCBT
http://www.cnscbt.ro/index.php/calendarul-national-de-vaccinare
############################################################################
Documentare
şi selecţie documente disponibile în format
electronic,
traducere
şi adaptare din documente OMS şi ECDC, redactare şi prezentare:
INSP – CRSP Timişoara seps.timisoara@insp.gov.ro
#############################################################################

ANALIZA DE SITUAŢIE
Ziua Mondială a
Sănătăţii - 7 Aprilie 2018
Acoperirea
universală cu servicii de sănătate – Sănătate pentru
toţi!
·
Definiţii. Importanţa acoperirii universale cu
servicii de sănătate
·
Definiţii
Conform Organizaţiei Mondiale a
Sănătăţii, prin acoperirea universală cu servicii de
sănătate - (En. Universal Health Coverage – UHC) se
înţelege asigurarea accesului tuturor persoanelor la servicii de promovare
a sănătăţii, de prevenire a îmbolnăvirilor, curative,
de reabilitare şi paliative de o calitate suficientă astfel încât
să fie eficiente, menţinând în acelaşi timp o povară
financiară cât mai scăzută în rândul populaţiei în urma
accesării acestor servicii .
Această definiţie încorporează trei obiective principale:
·
Echitate în accesul la servicii de sănătate – oricine are nevoie de
servicii ar trebui să le poată accesa, nu doar cei care pot
plăti;
·
Calitatea serviciilor de sănătate trebuie să fie
destul de ridicată astfel încât să îmbunătăţească
sănătatea persoanelor care beneficiază de ele;
·
Protejarea populaţiei împotriva riscurilor financiare, prin asigurarea unor
servicii de sănătate cu costuri care nu reprezintă o povară
sau un prejudiciu financiar .
Acoperirea universală a
populaţiei cu servicii de sănătate a fost una dintrepriorităţile stabilite de Organizaţia Naţiunilor
Unite în anul 2015, atunci când au fost adoptate Obiectivele de Dezvoltare
Durabilă (ODD). Astfel, în cadrul ODD numărul 3-Sănătate
şi bunăstare, se urmăreşte: asigurarea unei vieţi
sănătoase şi promovarea bunăstării tuturor, la orice
vârstă . Una dintre ţintele specifice pentru atingerea ODD 3 este
Atingerea UHC, inclusiv protecţia faţă de riscul financiar,
accesul la servicii esenţiale de sănătate de calitate şi
accesul la medicamente şi vaccinuri sigure, eficiente, calitative şi
la preţuri accesibile pentru toate persoanele . Cei doi indicatori
utilizaţi pentru monitorizarea progresului în atingerea acestei ţinte
specifice sunt:3.8.1: Nivelul de acoperire a serviciilor esenţiale de
sănătate şi 3.8.2: Nivelul de protecţie finaciară în
urma utilizării serviciilor de sănătate.
Indicatorul 3.8.1. cuprinde 4 categorii
de subindicatori, care conţin la rândul lor 16
indicatori specifici, respectiv:
I. Sănătatea reproducerii, a
mamei, a nou-născutului şi copilului (servicii de planificare
familială, 4+ vizite medicale prenatale, imunizare DTP3, adresabilitate
servicii medicale în cazul copiilor suspectaţi de
penumonie);
II. Boli infecţioase
(tratament HIV, tratament TB eficient, plase tratate cu insecticid pentru
prevenirea malariei, accesul la servicii sanitare de bază-apă
potabilă curentă şi canalizare);
III. Boli cronice (prevalenţa
absenţei fumatului, tensiunea arterială în
valori normale, glicemia a jeun în valori normale);
IV. Capacitatea şi
accesibilitatea serviciilor de sănătate (numărul de paturi
de spital/10.000 de locuitori, numărul de medici/1000 locuitori,
numărul de medici psihiatri/100.000 locuitori, numărul de
chirurgi/100.000 de locuitori, indexul de capacitate IHR%) ,.
Indicatorul 3.8.2 (care cuprinde
numărul de persoane asigurate printr-o asigurare socială de
sănătate/100 de locuitor)se monitorizează prin intermediul a
trei subindicatori, respectiv:
I. Proporţia (%) din populaţie
care suportă mai mult de 10% sau 25% din totalul veniturilor
gospodăriei pentru plata serviciilor de sănătate;
II. Proporţia (%) din populaţie
care este împinsă sub pragul sărăciei (de 1.90$ sau 3.10$
pe zi) ca urmare a cheltuielilor suportate pentru plata serviciilor de
sănătate;
III. Creşterea pragului de
sărăcie ca urmare a cheltuielilor cu plata serviciilor de
sănătate . Această prezentare în detaliu a indicatorilor de
evaluare a nivelului de UHC va facilita înţelegerea statisticilor de
progres în domeniul UHC la nivel internaţional, european şi
naţional, prezentate în continuare.
Cele trei dimensiuni ale UHC, respectiv
disponibilitatea serviciilor de sănătate (eficiente), absenţa
poverii financiare şi adresabilitatea în rândul întregii populaţii au
fost reprezentate grafic, pentru o mai bună înţelegere, prin intermediul
unui cub al acoperirii (serviciilor de sănătate), Fig.1. Fiecare
ţară trebuie să încerce să umple cubul, respectiv să
extindă procentul din populaţie care are acces la servicii de
sănătate, să extindă gama de servicii de sănătate
disponibile şi să crească nivelul de finanţare a sistemului
de sănătate, scăzând astfel procentul de co-plată sau
plată per serviciu care ar trebui să fie suportate de către
populaţie .
Servicii de sănătate: ce
servicii sunt oferite?
Fondurile actuale disponibile
Includerea altor servicii
Reducerea împărţirii costurilor
Extinderea acccesului la servicii
Populaţie: cine are acces la
servicii de sănătate?
Costurile directe, ca proporţie din
costul total al serviciilor de sănătate
Figura 1. Cele trei dimensiuni ale UHC.
Adaptat după Tracking Universal Health Coverage. First Global
Monitoring Report. World Health Organization, 2015.
·
Importanţa UHC
Accesul la servicii esenţiale de
sănătate de calitate şi la protecţie financiară în
procesul de accesare a acestor servicii îmbunătăţesc
sănătatea populaţiei, cresc speranţa de viaţă,
protejează ţările de apariţia unor epidemii, reduc
sărăcia şi riscul de foamete, creează locuri de muncă,
susţin creşterea economică şi egalitatea de gen.
Ţările care investesc în UHC îşi asigură o dezvoltare
sănătoasă a capitalului uman naţional. Din acest
considerent, în ultimele decenii UHC a devenit o strategie cheie pentru
atingerea progresului în ceea ce priveşte indicatorii din
sănătate şi din alte domenii de dezvoltare .
·
Date statistice la nivel internaţional şi european
Progresul în atingerea UHC
reprezintă un proces în continuă schimbare, ca răspuns la
schimbările demografice, trendurile tehnologice şi epidemilogice, dar
şi expectanţele populaţiei (cu privire la calitatea serviciilor
de sănătate). Pentru măsurarea progresului ţărilor în
atingerea UHC, a fost dezvoltat un indice de acoperire a serviciilor de
sănătate (En. UHC service coverage index). Acest indice este
calculat prin urmărirea evoluţiei celor 16 indicatori de acoperire cu
servicii esenţiale de sănătate . După cum se poate observa
din Fig. 2, cel mai ridicat indice al acoperirii serviciilor de
sănătate este atins în Asia de Est, America
de Nord şi Europa (fiecare dintre
cele trei zone având un index de 77). Cel mai scăzut indice este
identificat în Asia de Sud Est -53 şi respectiv Africa Sub-Sahariană
- 42.

Figura 2. Indicele de acoperire a
serviciilor de sănătate, 2015: conform indicatorului ODD 3.8.1.
Preluat din Tracking Universal Health Coverage: 2017 Global Monitoring
Report. World Health Organization and the International Bank for Reconstruction
and Development / The World Bank 2017.
Acest indice se corelează cu rata de
mortalitate sub 5 ani, speranţa de viaţă şi indicele de
dezvoltare umană. Pornind de la valoarea cea mai scăzută,
de
Acoperirea cu servicii esenţiale de
sănătate la nivel mondial s-a îmbunătăţit
faţă de anul de referinţă 2000. Chiar dacă nu se pot
calcula tendinţe în indexul de acoperire a serviciilor de sănătate
(datorită stabilirii de dată mai recentă a acestui index), se
poate totuşi aprecia acoperirea medie a unui subset de 9 indicatori (din
cei 16) utilizaţi în calcularea indexului. Astfel,
se observă o creştere de 1.3% pe an, ceea ce reprezintă
aproximativ 20% din anul 2000 în 2015. Dintre aceşti 9 indicatori cele mai
rapide creşteri s-au înregistrat în acoperirea cu tratament HIV
anti-retroviral (de la 2% în 2000 la 53% în 2016) şi în utilizarea
plaselor tratate cu insecticid pentru prevenirea malariei (de la 1% în 2000 la
54% în 2016) .
A doua componentă
esenţială în definirea şi respectiv
monitorizarea UHC este reprezentată de povara financiară la care
sunt supuşi indivizii ca urmare a accesării serviciilor de
sănătate şi care este evaluată prin cei trei subindicatori aferenţi
indicatorului ODD 3.8.2, prezentaţi anterior. Astfel, este estimat
fapul că în anul 2010, la nivel mondial, 808 milioane de persoane (aprox.
11.7% din populaţia lumii) au plătit din propriul buzunar
(En. Out-of-pocket payments) peste10% din
venitul total al gospodăriei pentru servicii de sănătate (Fig.
3), în timp ce 179 de milioane (aprox. 2.6% din populaţia lumii) a
depăşit cu 25% venitul total al gospodăriei pentru a achita
servicii de sănătate. Aceste cheltuieli sunt denumite cheltuieli
“catastrofale”, prin impactul negativ major pe care îl au asupra accesului
populaţiei la servicii de sănătate.
În anul 2015, la nivel mondial, a fost
înregistrată o incidenţă de 9.2% a plăţilor
serviciilor de sănătate care depăşesc cu 10% venitul total
al gospodăriei, incidenţa plăţilor care depăşesc
cu 25% acest prag fiind de 1,8%, aşadar, ambele valori în scădere
faţă de anul 2010.
Figura 3. Incidenţa
plăţilor personale ”catastrofale” pentru servicii de
sănătate, care depăşesc cu 10% şi respectiv 25% venitul
total al gospodăriei în anul 2010.
Preluat din Tracking Universal Health
Coverage: 2017 Global Monitoring Report. World Health Organization and the
International Bank for Reconstruction and Development / The World Bank 2017.
În ceea ce priveşte situaţia
UHC la nivel European, conform raportului de monitorizare a UHC, în Regiunea
Europeană a Organizaţiei Mondiale a Sănătăţii,
s-a înregistrat în anul 2015 un indice de acoperire a serviciilor de
sănătate de 73 (doar al treilea cel mai mare, după cel din
Regiunea Americilor – 78 şi respectiv Regiunea Pacificului de Vest – 75).
În ceea ce priveşte povara
financiară consecutivă accesării serviciilor de
sănătate, la nivelul RegiuniiEuropene a OMS, în anul 2000, 6.6% (56.9
mil) din populaţie cheltuia cu 10% mai mult faţă de venitul
total al gospodăriei şi 1% (8.4 mil) cu 25% mai mult. În anul 2010, aceste incidenţe erau de 7% (62.2 mil) şi
respectiv 1% (8.9 mil) 11.
·
Date statistice la nivel naţional: dinamica ultimilor
10 ani
În România, conform Raportului OMS de
monitorizarea progresului în ceea ce priveşte UHC, indicele de acoperire a
serviciilor de sănătate era de 72 în anul 2015 (faţă de 73,
media în regiunea europeană a OMS), în timp ce incidenţa
plăţilor ”catastrofale” pentru servicii de sănătate era de
12% pentru cheltuieli mai mari de 10% din venitul total al familiei şi de
2.3% pentru cheltuieli mai mari de 25% din venitul total al familiei.În Fig. 4
se pot observa nivelurile atinse de România pentru indicatorii specifici care
fac parte din subindicatorul numărul I, Sănătatea
reproducerii, a mamei, a nou-născutului şi copilului, respectiv:
nivelul de acoperire al serviciilor de planificare familială, numărul
de 4+ vizite medicale prenatale, nivelul de imunizare DTP3 şi
adresabilitatea serviciilor medicale în cazul copiilor suspectaţi de
pneumonie. De asemenea, se poate identifica poziţia României în raport cu
ţările vecine sau din regiune şi se poate observa trendul în
ceea ce priveşte fiecare indicator, în perioada 2000-2015 (obţinut
din analiza unor date primare sau secundare).
Figura 4. Nivelurile şi
evoluţia indicatorilor specifici aferenţi subindicatorului
Sănătatea reproducerii, a mamei, a nou-născutului şi
copilului, componentă a evaluării progresului către atingerea
UHC în România.
Preluat de pe site-ul OMS – Universal
Health Coverage Data Portal - http://apps.who.int/gho/cabinet/uhc-service-coverage.jsp
După cum se poate observa în Fig. 4,
în România s-a înregistrat o evoluţie ascendentă în ceea ce
priveşte acoperirea serviciilor de planificare familială şi o
evoluţie staţionară şi uşor descendentă a
acoperirii vaccinale DTP3. În ceea ce priveşte numărul vizitelor
medicale prenatale şi
adresabilitatea serviciilor medicale în cazul copiilor suspectaţi
de pneumonie se poate nota absenţa datelor în evoluţie.
În ceea ce priveşte subindicatorul
numărul II, Boli infecţioase, se pot observa (Fig. 5)
evoluţii ascendente atât pentru acoperirea populaţională cu
tratament HIV, cât şi cu tratament anti-TB eficient, în timp ce accesul la
servicii sanitare de bază-apă potabilă curentă şi
canalizare înregistrează o evoluţie staţionară în
intervalul 2005-2015.
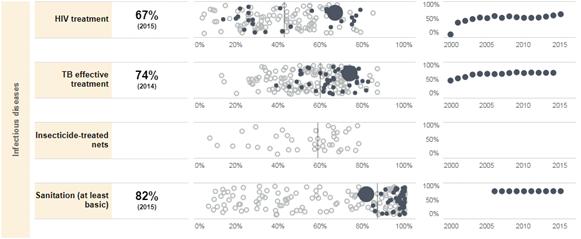
Figura 5. Nivelurile şi
evoluţia indicatorilor specifici aferenţi subindicatorului Boli
infecţioase, componentă a evaluării progresului către
atingerea UHC în România.
Preluat de pe site-ul OMS – Universal
Health Coverage Data Portal - http://apps.who.int/gho/cabinet/uhc-service-coverage.jsp
Pentru subindicatorul III, Boli
cronice (Fig. 6), se pot nota evoluţii relativ staţionare(dar
şi absenţa datelor primare) în ceea ce priveşte nivelurile
tensiunii arteriale în valori normale şia glicemiei a jeun în valori
normale în rândul populaţiei, precum şi o valoare de 87% în ceea ce
priveşte prevalenţa standardizată în funcţie de vârstă
a adulţilor > 15 ani care nu fumează.
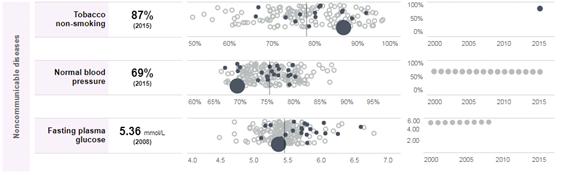
Figura 6. Nivelurile şi
evoluţia indicatorilor specifici aferenţi subindicatorului Boli
cronice, componentă a evaluării progresului către atingerea UHC
în România.
Preluat de pe site-ul OMS – Universal
Health Coverage Data Portal - http://apps.who.int/gho/cabinet/uhc-service-coverage.jsp
Pentru subindicatorul IV, Capacitatea
şi accesibilitatea serviciilor de sănătate, se pot observa
(Figura 7), în perioada 2000-2015, o evoluţie ascendentă a
numărului de paturi de spital/10.000 de locuitori şi a numărul
de medici/1000 locuitori, în timp ce pentru numărul de medici
psihiatri/100.000 locuitori şi numărul de chirurgi/100.000 de
locuitori sunt foarte puţine date disponibile.Nu în ultimul rând, indexul
de capacitate IHR, care denotă gradul de siguranţă la nivelul
sistemului de sănătate, prezintă o evoluţie
sinusoidală.
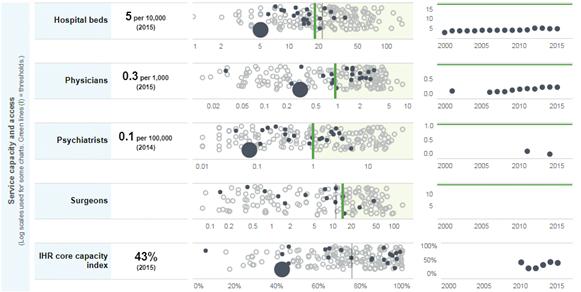 Figura 7. Nivelurile
şi evoluţia indicatorilor specifici aferenţi subindicatorului
Capacitatea şi accesibilitatea serviciilor de sănătate,
componentă a evaluării progresului către atingerea UHC în
România.
Figura 7. Nivelurile
şi evoluţia indicatorilor specifici aferenţi subindicatorului
Capacitatea şi accesibilitatea serviciilor de sănătate,
componentă a evaluării progresului către atingerea UHC în
România.
Preluat de pe site-ul OMS – Universal
Health Coverage Data Portal - http://apps.who.int/gho/cabinet/uhc-service-coverage.jsp
În ceea ce priveşte nivelul poverii
financiare în rândul populaţiei în urma accesării serviciilor de
sănătate, în România (Fig. 8), proporţia (%) din populaţie
care suportă cheltuieli ”catastrofale”, respectiv mai mult de 10% sau 25%
din totalul veniturilor gospodăriei pentru plata serviciilor de
sănătate a prezentat un trend uşor (dar constant) ascendent în
perioada 2000-2012.

Figura 8. Nivelurile şi
evoluţia indicatorilor specifici aferenţi subindicatorului
Proporţia (%) din populaţie care suportă mai mult de 10% sau 25%
din totalul veniturilor gospodăriei pentru plata serviciilor de
sănătate, componentă a evaluării progresului către
atingerea UHC în România.
Preluat de pe site-ul OMS – Universal
Health Coverage Data Portal - http://apps.who.int/gho/cabinet/uhc-service-coverage.jsp
·
Evidenţe utile pentru intervenţii: ghiduri,
recomandări
Toate
ţările pot lua măsuri pentru a atinge UHC sau pentru a
menţine progresul pe care l-au făcut deja. AtingereaUHC necesită
consolidarea sistemelor de sănătate. Structurile robuste de
finanţare sunt esenţiale. Atunci când oamenii trebuie să
plătească cea mai mare parte a costurilor pentru serviciile de
sănătate din buzunarele lor, persoanele cu status economic
scăzut sunt adesea incapabile să acceseze serviciile medicale de care
au nevoie şi chiar şi cei cu un status socio-economic ridicat pot fi
expuşi unor dificultăţi financiare în cazul unor boli grave sau
de lungă durată. Colectarea fondurilor provenind din surse de
finanţare obligatorii (cum ar fi contribuţiile de asigurări
sociale) poate elimina riscurile financiare asociate tratamentului bolilor
şi în general serviciilor de
sănătate în rândul populaţiilor.
Îmbunătăţirea
niveluluide acoperire a serviciilor de sănătate şi a
rezultatelor în materie de sănătate depind de disponibilitatea,
accesibilitatea şi capacitatea lucrătorilor din domeniul
sănătăţii de a furniza o asistenţă
integrată, centrată pe calitate. Investiţiile în forţa de
muncă din domeniul sănătăţii sunt cele mai necesare
şi rentabile măsuri ce pot fi adoptatepentru
îmbunătăţirea echităţii în ceea ce priveşte
accesul la serviciile esenţiale desănătate. Buna guvernare,
sisteme sănătoase de achiziţii şi furnizare de medicamente
şi tehnologii de sănătate şi sisteme de informare în
materie de sănătate care funcţionează bine sunt alte
elemente esenţiale pentru atingerea UHC.
UHC
subliniază nu numai ce servicii sunt acoperite, ci şi modul în care
sunt finanţate, gestionate şi livrate. Este necesară o schimbare
fundamentală în furnizarea serviciilor, astfel încât serviciile să
fie integrate şi să se concentreze asupra nevoilor oamenilor şi
comunităţilor. Aceasta include reorientarea serviciilor de
sănătate către asigurarea unei asistenţe medicale în cel
mai adecvat cadru, cu echilibrul adecvat între asistenţa externă
şi cea internă şi consolidarea coordonării asistenţei
medicale. Serviciile de sănătate, inclusiv serviciile de
medicină tradiţională şi complementară, organizate în
jurul nevoilor şi aşteptărilor globale ale oamenilor şi
comunităţilor pot sprijini aceste categoriiîn asumarea unui rol mai
activ în ceea ce priveşte propria sănătate dar şi sistemul
de sănătate care îi deserveşte 2.
Pentru
stabilirea gradului de progres al unei ţări în atingerea UHC, este
foarte importantă monitorizarea indicatorilor pe baza cărora se
calculează acest progres. Recomandările OMS în ceea ce priveşte
asigurarea unei bune monitorizări a progresului în atingerea UHC includ:
asigurarea existenţei şi a funcţionalităţii unui
sistem anual de evaluare a performanţei sistemului de sănătate;
includerea monitorizării UHC în cadrul sistemului naţional de
monitorizare şi evaluare; selectarea unui set de indicatori de evaluare a
acoperirii serviciilor de sănătate şi a protecţiei
financiare, cu indicatori dedicaţi serviciilor de promovare,
prevenţie şi tratament; asigurarea acordării unei atenţii
deosebite asupra calităţii intervenţiilor; stabilirea unor
ţinte pentru indicatorii de acoperire a intervenţiilor, bazate pe
evoluţia anterioară, noile investiţii, ţintele
internaţionale; considerarea unei monitorizări suplimentare a
utilizării generale a serviciilor de sănătate prin evaluarea
accesului la servicii pe baza categoriilor de venituri; desfăşurarea
unor evaluări periodice a progresului (în implementarea
intervenţiilor de atingere a UHC) cu punerea accentului asupra progresului
atins în rândul celor mai dezavantajate categorii populaţionale;
investirea în surse de date specifice, complete şi disponibile în timp
util asupra infrastructurii din sistemul de sănătate, dar şi într-o
examinare
periodică
a sănătăţii populaţiei, în cadrul căreia se
colectează informaţii cu privire la aspectele prioritare de
sănătate în rândul populaţiei .
·
Politici, strategii, planuri de acţiune
În 12 decembrie 2012, în cadrul celei
de-a
În 25 septembrie
Consecutiv adoptării acestor
documente strategice la nivel politic, au fost dezvoltate o serie de
recomandări adresate diverselor regiuni ale Organizaţiei Mondiale a
Sănătăţii, cuprinzând evaluării ale stadiului de atingere
a UHC şi propuneri specifice pentru continuarea progresului în realizarea
acestui deziderat. Prin acestea, amintim: ”UHC in
Africa – A Framework for Action” , ”Strategy of Universal Access to Health and
Universal Health Coverage – Toward consensus in the Region of the
Americas” sau ”Regional Strategy for
Universal Health Coverage” in the South-East Asia region .
De asemenea a fost publicat un ghid UHC
pentru decidenţi, în care sunt prezentate
cele mai recente date din literatura de specialitate cu privire la:
modalităţile de atingere a UHC prin alegerea unor servicii de
sănătate adaptate la nevoile şi posibilităţile
populaţiei, precum şi modalităţile de finanţare
şi de implementare ale UHC .
Exprimarea angajamentului României în
procesul de atingere a UHC a fost realizată prin intermediul unei
declaraţii realizate în data de 5 mai 2014 în
cadrul întâlnirii realizate în cadrul ONU. În cadrul acestei declaraţii
este inclus, în cadrul Ariei de interes numărul 3 – Sănătate
şi dinamica populaţională, obiectivul de ”atingere a UHC, inclusiv
protecţia faţă de riscul financiar, cu o atenţie
sporită acordată grupurilor marginalizate” .
Pe parcusul documentării efectuate
ca parte a realizării acestei analize de situaţie nu au putut fi
identificate strategii sau politici naţionale pentru atingerea UHC consecutive
acestei declaraţii.
·
Concluzii
Ziua Mondială a
Sănătăţii 2018 are ca temă acoperirea universală
de sănătate (universal health coverage – UHC).
Importanţa abordării acestei
teme în cadrul ZMS este legată de necesitatea creşterii gradului de contientizare
şi promovarea în rândul factorilor de decizie dar şi a
populaţiei a importanţei accesului la servicii medicale de calitate
şi limitarea poverii financiare consecutive accesării acestora.
De asemenea, se recomandă
creşterea nivelului de cunoaştere asupra progresului în atingerea
UHC, prin procese de monitorizare şi evaluare care să ofere date
utile pentru planificarea strategică în sănătate cu scopul final
de alocare eficientă a resurselor şi realizarea dezideratului
#sănătatepentrutoti (#Healthforall).
Ziua
Mondială de Luptă Împotriva Tuberculozei
24 martie 2018
Analiză de
situaţie ocazionată de celebrarea Zilei Mondiale de Luptă
Împotriva Tuberculozei
În ultimul
deceniu, tuberculoza reprezintă a 9-a cauză de deces pe plan mondial
şi este cea mai importantă boală determinată de un singur
agent infecţios.
I. Date statistice la nivel internațional, european,
național și județean
Raportul Global al OMS pentru Tuberculoză,
elaborat în 2017 oferă o evaluare anuală
completă și actualizată a epidemiei TBC și a progresului în
domeniul îngrijirii și prevenirii acesteia la nivel global, regional și
național1. Datele statistice ale raportului au fost
colectate din 194 state membre 1,,.
Tabelul 1. Raportarea
datelor rezultate din colectarea datelor TBC la nivel mondial, 2017
|
Regiunea OMS |
Țări și
teritorii |
State membre OMS |
||
|
Număr |
Număr care au
raportat date |
Număr |
Număr care au
raportat date |
|
|
Africa |
47 |
47 |
47 |
47 |
|
Americile |
46 |
45 |
35 |
34 |
|
Regiunea
Mediteraniană de Est |
22 |
21 |
21 |
21 |
|
Regiunea
Europeană |
54 |
46 |
53 |
45 |
|
Asia de Sud-Est |
11 |
11 |
11 |
11 |
|
Pacificul de Vest |
36 |
31 |
27 |
24 |
|
Global |
216 |
201 |
194 |
182 |
Sursa: http://www.who.int/tb/data
Ţările cu povara cea mai
crescută a bolii (High Burden Countries) sunt: Angola, Bangladesh, Brazil,
Cambodia, China, Congo, Central African Republic, DPR Korea, Ethiopia, India,
Indonesia, Kenya, Lesotho, Liberia, Mozambique, Myanmar, Namibia, Nigeria,
Pakistan, Papua New Guinea, Philippines, Russian Federation, Sierra Leone, South
Africa, Thailand, the United Republic of Tanzania, Viet Nam, Zambia şi
Zimbabwe.
Fig.1 Ţările
cu nivel crescut al poverii bolii /
O ilustrare schematică a poverii
bolii TBC, inclusiv zonele de suprapunere, este prezentată în figura 1.
În total, cele trei liste cuprind 48 de țări
și ilustrează în ce măsură acțiunea asupra
tuberculozei și a coinfectiilor TB / HIV și TB-MDR trebuie să
fie prioritizate în diferite părți ale lumii.
Au fost luate în consideraţie cele
20 de țări cu cel mai mare număr estimat de cazuri noi de TB,
plus primele 10 țări cu cea mai mare rată estimată a
incidenței tuberculozei, care nu se află între primele 20 ca
număr absolut (prag, estimat peste 10.000 cazuri incidente pe an). Cele 20
de țări cu cel mai mare număr estimat de cazuri de TB incidente
în rândul persoanelor care trăiesc cu HIV, plus primele 10 țări
cu cea mai mare rată de incidență a coinfecției TBC / HIV
estimată care nu se află în top 20 ca număr absolut (prag, peste
1000 cazuri incidente estimate TB/HIV pe an).
·
În 2016, 6,3 milioane de cazuri noi
de TBC au fost raportate, reprezentând 61% din numărul cazurilor
totale de TBC, de 10,4 milioane persoane1,
,,.dintre care 90% au fost adulți și 65% de sex masculin1.
Majoritatea cazurilor incidente din 2016 s-au înregistrat
în Asia de Sud-Est (45%), regiunea africană OMS (25%) și a
Pacificului de Vest (17%). S-au înregistrat mai puține cazuri în regiunea
est-mediteraneană (7%), regiunea europeană a OMS (3%) și
regiunea OMS din America (3%). Primele șapte țări, cu 64% din
cazuri, au fost: India, Indonezia, China, Filipine, Pakistan, Nigeria și
Africa de Sud. Se estimează o scădere anuală a incidenței
TBC de aproximativ 2% pe an5,6.
La nivel regional, cel mai rapid declin al incidenței
tuberculozei este în regiunea europeană a OMS (de 4,6% între 2015 și
2016).
INCIDENŢA TBC în 2016 (Conform Raportului Global pentru Tuberculoză
din 2017 al OMS)
este redată mai jos:
Tabelul 2. Cazuri TBC
notificate, 2016
|
Țara/ Regiunea |
Total cazuri
notificate |
Cazuri noi TB și
recăderi |
||||
|
Notificate |
% testate cu
diagnostic rapid la timp |
% cu status HIV
cunoscut |
% pulmonar |
% confirmat
bacteriologic la cazurile pulmonare |
||
|
România |
13.617 |
12.790 |
5.4 |
73 |
84 |
82 |
|
Europa |
297.193 |
253.154 |
0 |
83 |
83 |
64 |
|
Global |
6.666.898 |
6.347.925 |
0 |
57 |
85 |
57 |
Sursa: http://www.who.int/tb/data
·
RATA DE FATALITATE LA NIVEL GLOBAL a fost de 16% in
2016.
·
Milioane
de oameni sunt diagnosticați și tratați cu succes pentru TBC în
fiecare an, evitându-se astfel milioane
de decese (53 milioane în perioada 2000-2016). Majoritatea deceselor cauzate
de tuberculoză ar putea fi prevenite prin diagnosticarea precoce și
tratamentul adecvat.
La nivel global, RATA
MORTALITĂŢII PRIN TBC (la 100.000 de locuitori) a scăzut cu
37% între 2000 și 2016.
·
În
2016, 40% din decesele prin HIV au fost cauzate de TBC5, 6.
·
Aproximativ
82% dintre decesele cauzate de TBC s-au înregistrat în rândul persoanelor HIV
negative, si aproximativ 374000 decese
in rândul persoanelor HIV-pozitive.
In anul
La nivel regional, cea mai rapidă scădere a
ratei mortalității TBC se înregistrează în regiunea
europeană a OMS și în regiunea Pacificului de Vest (6,0% și
respectiv 4,6% pe an, , începând cu anul 2010). Țările care se
confruntă cu rate de declin mai mari de 6% pe an începând cu 2010, includ
Etiopia, Federația Rusă, Republica Tanzania, Vietnam și
Zimbabwe.
Conform Raportului Global pentru Tuberculoză
din 2017 al OMS, mortalitatea prin TBC în 2016 este
prezentată în tabelul de mai jos:
Tabelul 3. Mortalitatea
estimată a TBC, în 2016
|
Țara/ Regiunea |
Populație
(milioane) |
Mortalitate (HIV
negativi) |
Mortalitatea (HIV
pozitivi) |
Mortalitatea (HIV
negativi+ pozitivi) |
|||
|
Nr. mii |
Rată (la ‰00) |
Nr. mii |
Rată (la ‰00) |
Nr. mii |
Rată (la ‰00) |
||
|
România |
20 |
1,1 (1,0-1,0) |
5,1 (5,0-5,1) |
0,059 (0,043-0,079) |
0,3 (0,22-0,40) |
1,1 (1,0-1,1) |
5,4 (5,3-5,5) |
|
Europa |
916 |
26 (25-27) |
2,8 (2,8-2,9) |
5,1 (3,9-6,4) |
0,55 (0,43-0,69) |
31 (30-33) |
3,4 (3,3-3,6) |
|
Global |
7.440 |
1.300 (1.160-1.440) |
17 (16-19) |
374 (325-427) |
5 (4,4-5,7) |
1.670 (1.530-1.820) |
22 (21-24) |
Sursa: http://www.who.int/tb/data7
·
Rezistenta la antibiotice rămâne o
ameninţare persistentă, cu 490000 millioane cazuri de TBC multidrog
rezistentă (MDR-TB) apărute în 2016 şi un număr de 110000
cazuri susceptible la isoniazidă însă rezistente la rifampicin
(RR-TB), cel mai eficient antibiotic antituberculos. Ţările cu numărul
cel mai crescut de cazuri de tuberculoză multirezistentă ( MDR/RR-TB)
(47% din totalul global) au fost China, India si Federatia Rusa. 1, 5,
6.
Tabelul 4.
Măsurarea procentajului de cazuri TBC cu MDR/RR-TB din România (TB
multidrog-rezistentă, inclusiv la rifampicină)
|
Țara |
Cazuri noi TB |
Cazuri TB tratate
anterior |
||||||
|
An |
Sursă |
Acoperire |
Procentajul |
An |
Sursă |
Acoperire |
Procentajul |
|
|
România |
2016 |
Supraveghere |
Națională |
2,8 (2,4-3,3) |
2016 |
Supraveghere |
Națională |
17 (16-19) |
Sursa: http://www.who.int/tb/data7
Din datele furnizate de
către Biroul Regional pentru Europa al OMS, România, este o țară
cu prioritate crescută în ceea ce privește tuberculoza. Conform
Raportului Monitorizării și Supravegherii TB în Europa din 2017, în
2016, România s-a situat printre primele 18 țări prioritare în ceea
ce privește lupta împotriva TBC și a avut incidența cea mai mare între țările
din sud-estul Europei ,:
Tabel 5.Estimarea
poverii tuberculozei, 2016
|
Indicatori principali
de impact, 2016 Estimarea poverii
tuberculozei |
Număr |
Rată la 100.000 |
|
Incidența
(inclusiv HIV+TBC) Mortalitatea (inclusiv
HIV+TBC) |
16.000 1.163 |
84.00 5.96 |
|
Incidența (HIV+
doar TBC) Mortalitatea (HIV+
doar TBC) |
420 63 |
2.20 0.32 |
|
Incidența (doar
RR/MDR-TBa) |
940 |
4.82 |
Sursa: European TB
surveillance and monitoring report in Europe 2017
Tabel.7 Detectarea
rezistentei la antibiotice si tratament, 2016
|
Detectarea MDR-TB și
îngrijire, 2016 |
Număr |
% |
|
Estimare RR/MDR (TBC
nou) Estimare RR/MDR (TBC
tratat anterior) Estimare RR/MDR (TBC
pulmonar) Testare pentru
RR/MDR-TB Detectare cu RR/MDR-TB
din estimări RR/MDR-TB cu începerea
tratamentului SLDb Tratată cu
success (doar RR/MDR-TB) |
670 7.748 576 569 206 |
3.0 12.0 51.0 86.0 98.8 35.9 |
a RR/MDR= TBC
multidrug-rezistentă la rifampicină
b SLD = medicamente de
linia a doua
Tabel.6 Detectarea TBC
si ingrijire, 2016
|
Detectarea TBC și
îngrijire, 2016 |
Număr |
% |
|
Cazuri noi TBC și
recăderi detectate TBC pulmonara Bacteriologie
confirmată TBC detectat cu
diagnostic rapide |
14.225 11.791 9.970 0 |
88.9 82.9 78.2 0 |
|
Tratată cu succes |
12.304 |
84.7 |
Sursa: European TB
surveillance and monitoring report in Europe 2017
Tabel 8 Detectarea TBC la cazurile cu HIV,
2016
|
Detectarea HIV/TBC și
îngrijire, 2016 |
Număr |
% |
|
Cazuri TBC testate
pentru HIV Cazuri HIV/TBC
detectate din estimări Cazuri HIV/TBC pe ARVc Tratate cu success
(doar HIV/TBC) |
10.605 273 263 185 |
74.6 65.0 96.3 68.5 |
|
Diagnostic HIV și
îngirjire |
|
|
|
Cazuri nou
diagnosticate cu HIV Cazuri de HIV care au
început IPTd |
- - |
- |
cARV= tratament
antiretroviral, d IPT= terapie prevenitvă cu izoniazidă
|
Sursa: European TB
surveillance and monitoring report in Europe 2017 Sursa: European TB surveillance and
monitoring report in Europe 2017 |
|
|
Profilul TBC în Romania, în |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
|
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
III. Nivelul și dinamica fenomenului la nivel național
(pe 10 ani)
Datorită
progreselor în diagnosticarea și tratamentul tuberculozei, în România,
numărul cazurilor a scăzut constant în ultimii 10 ani.
Cu toate acestea, România
a înregistrat cea mai mare incidență a TBC din Uniunea Europeană
(cu o ușoară creștere a incidenței în 2012 – 69,17/100.000
locuitori).
Tabel 12. Evolutia
cazurilor noi de tuberculoza in perioada 2007-2016, Romania.
|
Evoluția cazurilor
noi de tuberculoză, în perioada 2007 - 2016 |
||||||||||
|
Categorii
de boli infectioase si parazitare dintre care: |
Ani |
|||||||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|
Număr/
Incidență (la 100.000 locuitori) |
||||||||||
|
Tuberculoza |
18.909 |
18.716 |
17.771 |
15.941 |
14.535 |
13.874 |
12.846 |
12.482 |
11.995 |
10.738 |
|
(87,80) |
(87,03) |
(82,77) |
(74,38) |
(68,07) |
(69,17) |
(64,3) |
(62,7) |
(60,7) |
(54,5) |
|
Sursa: INSSE (http://statistici.insse.ro/shop/)
Din analiza evoluției
cazurilor noi de tuberculoză în perioada 2007 – 2016, județele
din sud și est au înregistrat cele mai mari valori, după cum
urmează:
·
în
2007, cele mai mari valori ale incidenței s-au înregistrat
în Ilfov, Giurgiu, Dolj, Galați și Constanța.
·
în
2008, în Giurgiu, Dolj, Constanța, Ilfov, Teleorman.
·
în
2009, în Olt, Teleorman, Giurgiu, Dolj și Neamț.
·
în
2010, în Olt, Giurgiu, Dolj, Galați și Teleorman.
·
în
2011, în Olt, Dolj, Giurgiu, Mehedinți și Teleorman.
·
în
2012, în Olt, Dolj, Teleorman, Giurgiu și Mehedinți.
·
în
2013, în Teleorman, Dolj, Olt, Giurgiu și Tulcea.
·
în
2014, în Giurgiu, Teleorman, Tulcea, Mehedinți, Dolj și Galați.
·
în
2015, în Dolj, Olt, Teleorman, Bacău și Giurgiu.
·
în
2016, în Tulcea, Giurgiu, Teleorman, Olt și Dolj (Conform Anuarului de
Statistică Sanitară 2016, publicat în 2017).
Tabel 13.Evoluția
cazurilor noi de tuberculoză, în perioada 2007 – 2016, pe județe
|
Nr. Crt |
Județul |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
||||||||||
|
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
||
|
0 |
TOTAL |
18909 |
87.8 |
18716 |
87.0 |
17771 |
82.8 |
15941 |
74.4 |
14535 |
68.1 |
13874 |
69.2 |
12846 |
64.3 |
12482 |
62.7 |
12029 |
60.7 |
10738 |
54.5 |
|
1 |
Alba |
228 |
60.6 |
260 |
69.5 |
196 |
52.4 |
193 |
51.8 |
146 |
39.4 |
172 |
50.5 |
148 |
43.7 |
130 |
38.6 |
129 |
38.5 |
113 |
34.0 |
|
2 |
Arad |
540 |
118.0 |
500 |
109.3 |
474 |
104.0 |
430 |
94.5 |
394 |
86.8 |
358 |
83.2 |
313 |
73.0 |
329 |
77.0 |
269 |
63.2 |
255 |
60.3 |
|
3 |
Argeș |
468 |
72.6 |
564 |
87.6 |
454 |
70.8 |
430 |
67.3 |
385 |
60.5 |
346 |
56.8 |
363 |
59.9 |
351 |
58.3 |
314 |
52.5 |
302 |
50.9 |
|
4 |
Bacău |
682 |
94.7 |
659 |
91.8 |
716 |
100.0 |
631 |
88.3 |
560 |
78.6 |
573 |
93.6 |
512 |
84.1 |
504 |
83.2 |
525 |
87.2 |
451 |
75.4 |
|
5 |
Bihor |
431 |
72.5 |
389 |
65.6 |
378 |
63.7 |
348 |
58.7 |
308 |
52.0 |
295 |
51.3 |
264 |
45.9 |
289 |
50.4 |
286 |
50.1 |
243 |
42.8 |
|
6 |
Bistrița-N. |
162 |
51.2 |
178 |
56.2 |
159 |
50.1 |
165 |
52.0 |
115 |
36.3 |
113 |
39.7 |
117 |
41.2 |
128 |
45.1 |
116 |
41.0 |
122 |
43.3 |
|
7 |
Botoșani |
463 |
101.9 |
434 |
96.2 |
431 |
96.1 |
380 |
85.0 |
329 |
74.0 |
347 |
84.9 |
335 |
82.8 |
317 |
79.0 |
272 |
68.5 |
258 |
65.7 |
|
8 |
Brașov |
278 |
46.8 |
276 |
46.3 |
270 |
45.2 |
269 |
45.0 |
221 |
36.9 |
199 |
36.2 |
210 |
38.1 |
167 |
30.3 |
170 |
30.9 |
145 |
26.3 |
|
9 |
Brăila |
271 |
74.1 |
292 |
80.6 |
302 |
83.8 |
310 |
86.7 |
288 |
81.1 |
257 |
80.9 |
243 |
77.4 |
206 |
66.4 |
244 |
79.7 |
195 |
64.7 |
|
10 |
Buzău |
346 |
70.8 |
348 |
71.8 |
282 |
58.4 |
300 |
62.5 |
255 |
53.4 |
264 |
59.0 |
219 |
49.4 |
234 |
53.3 |
231 |
53.2 |
225 |
52.5 |
|
11 |
Caraș-Sev. |
290 |
88.5 |
292 |
89.8 |
311 |
96.3 |
290 |
90.4 |
262 |
82.2 |
216 |
73.7 |
185 |
63.7 |
233 |
81.0 |
200 |
70.3 |
192 |
68.4 |
|
12 |
Călarași |
302 |
95.8 |
293 |
93.4 |
282 |
90.1 |
238 |
76.3 |
252 |
81.2 |
214 |
70.2 |
188 |
62.1 |
170 |
56.6 |
162 |
54.5 |
154 |
52.3 |
|
13 |
Cluj |
386 |
55.8 |
333 |
48.1 |
349 |
50.6 |
284 |
41.1 |
293 |
42.5 |
265 |
38.1 |
248 |
35.5 |
236 |
33.7 |
256 |
36.5 |
212 |
30.2 |
|
14 |
Constanța |
862 |
120.0 |
915 |
127.0 |
769 |
106.5 |
673 |
93.0 |
647 |
89.3 |
608 |
88.9 |
548 |
80.1 |
530 |
77.5 |
507 |
74.3 |
419 |
61.6 |
|
15 |
Covasna |
80 |
35.8 |
74 |
33.2 |
88 |
39.5 |
72 |
32.4 |
78 |
35.2 |
68 |
32.5 |
50 |
23.9 |
37 |
17.8 |
64 |
30.9 |
58 |
28.2 |
|
16 |
Dâmbovița |
480 |
90.0 |
449 |
84.6 |
397 |
74.9 |
334 |
63.0 |
309 |
58.4 |
316 |
61.2 |
291 |
56.6 |
267 |
52.2 |
273 |
53.8 |
240 |
47.7 |
|
17 |
Dolj |
880 |
123.6 |
906 |
127.9 |
821 |
116.4 |
782 |
111.4 |
722 |
103.5 |
690 |
105.1 |
626 |
95.9 |
616 |
95.0 |
604 |
93.8 |
507 |
79.4 |
|
18 |
Galați |
749 |
121.9 |
652 |
106.6 |
659 |
108.1 |
650 |
106.7 |
503 |
83.2 |
483 |
90.7 |
453 |
85.5 |
486 |
92.3 |
435 |
83.3 |
386 |
74.7 |
|
19 |
Giurgiu |
351 |
123.8 |
370 |
130.9 |
338 |
120.2 |
329 |
117.4 |
284 |
101.7 |
279 |
99.0 |
252 |
89.9 |
267 |
96.2 |
238 |
86.3 |
227 |
82.7 |
|
20 |
Gorj |
363 |
95.1 |
343 |
90.5 |
324 |
85.8 |
306 |
81.3 |
325 |
86.6 |
326 |
96.3 |
279 |
83.0 |
293 |
87.9 |
248 |
75.2 |
205 |
62.9 |
|
21 |
Harghita |
121 |
37.2 |
90 |
27.7 |
105 |
32.3 |
75 |
23.1 |
80 |
24.7 |
81 |
26.0 |
76 |
24.5 |
67 |
21.6 |
60 |
19.5 |
53 |
17.3 |
|
22 |
Hunedoara |
424 |
89.8 |
397 |
84.8 |
364 |
78.3 |
321 |
69.6 |
281 |
61.4 |
286 |
69.0 |
263 |
64.1 |
205 |
50.5 |
209 |
52.1 |
187 |
47.2 |
|
23 |
Ialomița |
276 |
95.0 |
245 |
84.9 |
246 |
85.5 |
187 |
65.2 |
199 |
69.6 |
171 |
62.8 |
143 |
52.9 |
186 |
69.3 |
168 |
63.2 |
164 |
62.3 |
|
24 |
Iași |
891 |
108.0 |
873 |
105.6 |
824 |
99.3 |
746 |
90.3 |
628 |
76.55 |
633 |
81.8 |
560 |
71.9 |
586 |
74.7 |
617 |
78.3 |
531 |
67.3 |
|
25 |
Ilfov |
422 |
143.5 |
371 |
122.0 |
335 |
107.3 |
269 |
83.8 |
252 |
75.3 |
285 |
71.3 |
288 |
69.8 |
257 |
60.6 |
231 |
52.8 |
217 |
48.0 |
|
26 |
Maramureș |
401 |
78.2 |
473 |
92.4 |
445 |
87.0 |
338 |
66.2 |
342 |
67.2 |
328 |
69.0 |
337 |
71.2 |
354 |
75.1 |
278 |
59.2 |
261 |
55.9 |
|
27 |
Mehedinți |
344 |
115.1 |
333 |
112.8 |
280 |
95.6 |
287 |
98.6 |
279 |
96.6 |
259 |
98.5 |
208 |
79.9 |
237 |
92.0 |
213 |
83.7 |
140 |
55.7 |
|
28 |
Mureș |
421 |
72.4 |
517 |
88.9 |
440 |
75.8 |
433 |
74.6 |
315 |
54.4 |
320 |
58.2 |
238 |
43.4 |
218 |
39.8 |
252 |
46.2 |
228 |
42.0 |
|
29 |
Neamț |
484 |
85.5 |
523 |
92.7 |
622 |
110.6 |
434 |
77.2 |
451 |
80.4 |
349 |
74.8 |
342 |
73.8 |
346 |
75.1 |
305 |
66.7 |
289 |
63.7 |
|
30 |
Olt |
494 |
103.8 |
554 |
117.7 |
650 |
139.2 |
548 |
118.4 |
475 |
103.6 |
476 |
110.4 |
386 |
90.6 |
373 |
88.6 |
375 |
90.2 |
328 |
80.0 |
|
31 |
Prahova |
640 |
78.0 |
593 |
72.5 |
516 |
63.3 |
552 |
67.9 |
499 |
61.7 |
401 |
52.8 |
380 |
50.4 |
343 |
45.7 |
347 |
46.6 |
383 |
52.0 |
|
32 |
Satu-Mare |
364 |
99.4 |
343 |
93.8 |
352 |
96.5 |
272 |
74.7 |
271 |
74.6 |
304 |
88.7 |
245 |
71.7 |
222 |
65.2 |
235 |
69.3 |
245 |
72.6 |
|
33 |
Sălaj |
198 |
81.4 |
189 |
77.9 |
174 |
71.9 |
135 |
56.0 |
134 |
55.8 |
105 |
47.2 |
116 |
52.5 |
102 |
46.4 |
94 |
43.1 |
87 |
40.1 |
|
34 |
Sibiu |
214 |
50.6 |
202 |
47.7 |
200 |
47.0 |
162 |
38.1 |
143 |
33.6 |
137 |
34.3 |
151 |
37.7 |
140 |
35.0 |
145 |
36.2 |
105 |
26.3 |
|
35 |
Suceava |
512 |
72.5 |
520 |
73.6 |
438 |
62.0 |
432 |
61.0 |
429 |
60.5 |
374 |
59.1 |
419 |
66.3 |
390 |
61.7 |
369 |
58.5 |
302 |
48.0 |
|
36 |
Teleorman |
462 |
111.8 |
491 |
120.5 |
491 |
122.0 |
421 |
105.8 |
369 |
93.9 |
372 |
99.2 |
360 |
97.4 |
338 |
92.7 |
318 |
88.7 |
288 |
81.7 |
|
37 |
Timiș |
741 |
111.1 |
697 |
103.3 |
686 |
101.2 |
656 |
96.5 |
538 |
79.1 |
538 |
78.2 |
502 |
72.5 |
487 |
70.1 |
488 |
70.1 |
405 |
58.1 |
|
38 |
Tulcea |
223 |
89.0 |
210 |
84.3 |
252 |
101.8 |
211 |
85.8 |
204 |
83.6 |
167 |
79.1 |
180 |
86.0 |
192 |
92.7 |
166 |
81.1 |
172 |
85.1 |
|
39 |
Vaslui |
463 |
101.6 |
495 |
109.4 |
460 |
102.2 |
415 |
92.3 |
354 |
79.1 |
322 |
82.1 |
293 |
75.1 |
295 |
75.6 |
313 |
80.6 |
255 |
66.1 |
|
40 |
Vâlcea |
320 |
77.7 |
330 |
80.7 |
326 |
79.9 |
255 |
62.7 |
225 |
55.6 |
231 |
62.6 |
239 |
65.2 |
205 |
56.2 |
153 |
42.3 |
172 |
48.0 |
|
41 |
Vrancea |
301 |
76.7 |
309 |
78.9 |
296 |
75.8 |
275 |
70.6 |
262 |
67.4 |
269 |
79.5 |
215 |
63.9 |
212 |
63.3 |
207 |
62.2 |
210 |
63.7 |
|
42 |
București |
1581 |
81.8 |
1434 |
73.8 |
1269 |
65.3 |
1103 |
56.8 |
1129 |
58.8 |
1077 |
57.3 |
1061 |
56.7 |
937 |
50.4 |
943 |
51.0 |
807 |
44.0 |
Sursa: Institutul de
Pneumoftiziologie "Marius Nasta" http://statistici.insse.ro/shop/
Din analiza cazurilor de
TBC la copii, numărul cazurilor noi și incidența
tuberculozei la copiii sub 15 ani a înregistrat cele mai mari
valori în județele din sudul țării, est și nord-vest:
în 2007, cele mai
mari valori ale incidenței la copii < 15 ani s-au înregistrat
în Ilfov, Vaslui, Galați, Maramureș, Constanța, Iaşi.
în 2008, în Ilfov,
Teleorman, Vaslui, Maramureș și Constanța.
în 2009, în Teleorman,
Ilfov, Maramureș, Constanța și Satu-Mare.
în 2010, în Teleorman,
Ilfov, Giurgiu, Vaslui și Galați.
în 2011, în Giurgiu,
Teleorman, Maramurel, Tulcea și Vaslui.
în 2012, în Constanța,
Giurgiu, Satu-Mare, Dolj și Timiș.
în 2013, în Maramureș,
Galați, Ilfov, Satu-Mare, Teleorman.
în 2014, în Maramureș,
Galați, Bihor, Constața, Ilfov, Teleorman.
în 2015, în Brăila,
Teleorman, Maramureș, Galați, Constanța și Dâmbovița.
în 2016, în Brăila,
Teleorman, Maramureș, Giurgiu, Ialomița și Satu-Mare (Conform
Anuarului de Statistică Sanitară 2016, publicat în 2017).
Tabel 14. Evoluția
cazurilor noi de tuberculoză la copii sub 15 ani, în perioada 2007 – 2016,
pe județe
|
Nr. Crt |
Județul |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
||||||||||
|
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
Nr. |
% |
||
|
0 |
TOTAL |
996 |
30.3 |
914 |
28.0 |
953 |
29.4 |
811 |
25.0 |
759 |
23.6 |
712 |
22.5 |
689 |
22.1 |
629 |
20.3 |
651 |
21.2 |
591 |
19.3 |
|
1 |
Alba |
9 |
16.1 |
10 |
18.2 |
8 |
14.7 |
11 |
20.3 |
5 |
9.4 |
2 |
3.8 |
7 |
13.7 |
2 |
4.0 |
4 |
8.1 |
2 |
4.1 |
|
2 |
Arad |
2 |
3.0 |
10 |
14.9 |
5 |
7.5 |
6 |
9.1 |
13 |
19.9 |
8 |
12.1 |
8 |
12.3 |
0 |
0.0 |
5 |
7.8 |
3 |
4.7 |
|
3 |
Argeș |
13 |
13.8 |
20 |
21.5 |
21 |
22.9 |
20 |
21.9 |
18 |
20.0 |
12 |
13.5 |
18 |
20.6 |
14 |
16.3 |
19 |
22.4 |
16 |
19.0 |
|
4 |
Bacău |
13 |
10.5 |
15 |
12.2 |
32 |
26.4 |
22 |
18.4 |
11 |
9.4 |
12 |
11.0 |
9 |
8.4 |
22 |
20.7 |
22 |
20.9 |
11 |
10.5 |
|
5 |
Bihor |
26 |
27.3 |
23 |
24.3 |
25 |
26.5 |
27 |
28.6 |
17 |
18.1 |
29 |
30.9 |
34 |
36.7 |
33 |
35.9 |
23 |
25.2 |
20 |
22.0 |
|
6 |
Bistrița-N. |
10 |
18.0 |
13 |
23.7 |
9 |
16.6 |
7 |
12.9 |
8 |
14.9 |
13 |
25.1 |
11 |
21.5 |
9 |
17.8 |
7 |
13.9 |
5 |
9.9 |
|
7 |
Botoșani |
8 |
9.5 |
6 |
7.2 |
23 |
28.1 |
14 |
17.3 |
9 |
11.4 |
8 |
10.4 |
17 |
22.7 |
7 |
9.6 |
9 |
12.7 |
8 |
11.6 |
|
8 |
Brașov |
14 |
16.9 |
11 |
13.2 |
22 |
26.2 |
26 |
30.4 |
25 |
29.0 |
21 |
24.6 |
28 |
32.6 |
15 |
17.3 |
15 |
17.1 |
13 |
14.6 |
|
9 |
Brăila |
15 |
29.7 |
10 |
20.1 |
8 |
16.3 |
12 |
24.7 |
5 |
10.5 |
11 |
23.7 |
9 |
19.9 |
4 |
9.0 |
32 |
74.1 |
29 |
68.5 |
|
10 |
Buzău |
8 |
10.9 |
7 |
9.6 |
18 |
25.0 |
8 |
11.2 |
7 |
10.0 |
9 |
13.0 |
8 |
11.8 |
16 |
24.0 |
8 |
12.3 |
13 |
20.4 |
|
11 |
Caraș-Sev. |
7 |
14.6 |
8 |
16.9 |
10 |
21.5 |
12 |
26.2 |
14 |
31.1 |
9 |
20.4 |
3 |
7.0 |
10 |
23.9 |
10 |
24.4 |
8 |
19.9 |
|
12 |
Călarași |
10 |
19.5 |
10 |
19.4 |
8 |
15.6 |
9 |
17.6 |
10 |
19.7 |
11 |
21.1 |
6 |
11.7 |
3 |
6.0 |
8 |
16.2 |
5 |
10.3 |
|
13 |
Cluj |
18 |
19.9 |
14 |
15.4 |
13 |
14.3 |
14 |
15.3 |
16 |
17.4 |
5 |
5.4 |
12 |
12.9 |
12 |
12.8 |
17 |
17.9 |
18 |
18.6 |
|
14 |
Constanța |
53 |
50.1 |
61 |
57.1 |
69 |
63.9 |
37 |
33.7 |
38 |
34.4 |
54 |
49.2 |
30 |
27.4 |
37 |
33.9 |
37 |
33.9 |
30 |
27.4 |
|
15 |
Covasna |
5 |
13.5 |
2 |
5.4 |
2 |
5.4 |
6 |
16.1 |
3 |
8.1 |
4 |
10.9 |
3 |
8.2 |
0 |
0.0 |
7 |
19.6 |
2 |
5.7 |
|
16 |
Dâmbovița |
21 |
24.9 |
25 |
30.1 |
16 |
19.5 |
19 |
23.4 |
16 |
19.9 |
17 |
20.6 |
10 |
12.3 |
16 |
20.2 |
25 |
32.1 |
5 |
6.5 |
|
17 |
Dolj |
42 |
40.7 |
31 |
30.6 |
26 |
26.0 |
28 |
28.2 |
32 |
32.7 |
35 |
36.6 |
21 |
22.4 |
23 |
24.8 |
22 |
24.0 |
27 |
29.5 |
|
18 |
Galați |
65 |
67.7 |
37 |
39.1 |
40 |
43.1 |
39 |
42.5 |
30 |
33.5 |
27 |
31.5 |
44 |
52.6 |
31 |
37.8 |
33 |
41.0 |
31 |
39.1 |
|
19 |
Giurgiu |
13 |
30.0 |
15 |
35.1 |
19 |
44.9 |
28 |
66.7 |
22 |
53.2 |
21 |
47.5 |
10 |
23.1 |
12 |
28.3 |
10 |
23.9 |
16 |
38.9 |
|
20 |
Gorj |
13 |
21.1 |
7 |
11.7 |
9 |
15.4 |
14 |
24.6 |
14 |
25.3 |
8 |
15.2 |
10 |
19.6 |
10 |
20.3 |
5 |
10.5 |
5 |
10.9 |
|
21 |
Harghita |
15 |
28.1 |
8 |
15.0 |
4 |
7.5 |
6 |
11.2 |
10 |
18.8 |
11 |
20.8 |
8 |
15.3 |
6 |
11.6 |
0 |
0.0 |
1 |
2.0 |
|
22 |
Hunedoara |
14 |
20.8 |
11 |
16.7 |
8 |
12.4 |
6 |
9.5 |
6 |
9.7 |
7 |
12.0 |
7 |
12.3 |
5 |
9.0 |
7 |
12.7 |
7 |
12.9 |
|
23 |
Ialomița |
19 |
40.0 |
19 |
40.2 |
15 |
31.9 |
12 |
25.5 |
14 |
29.8 |
5 |
10.5 |
4 |
8.6 |
7 |
15.2 |
5 |
11.0 |
17 |
37.9 |
|
24 |
Iași |
81 |
54.7 |
62 |
41.7 |
67 |
45.2 |
37 |
24.9 |
55 |
37.3 |
47 |
32.8 |
28 |
19.7 |
30 |
21.1 |
30 |
21.1 |
32 |
22.4 |
|
25 |
Ilfov |
47 |
110.4 |
35 |
80.0 |
37 |
81.4 |
33 |
69.5 |
15 |
30.1 |
21 |
30.9 |
36 |
51.8 |
23 |
32.3 |
21 |
28.6 |
23 |
30.2 |
|
26 |
Maramureș |
49 |
57.6 |
52 |
62.1 |
67 |
80.9 |
28 |
34.0 |
43 |
53.2 |
40 |
50.2 |
43 |
55.4 |
53 |
69.5 |
37 |
49.1 |
33 |
44.2 |
|
27 |
Mehedinți |
10 |
22.8 |
19 |
44.6 |
9 |
21.5 |
11 |
26.6 |
18 |
44.4 |
9 |
22.6 |
6 |
15.5 |
8 |
21.2 |
7 |
18.9 |
4 |
11.1 |
|
28 |
Mureș |
39 |
41.6 |
44 |
47.0 |
33 |
35.3 |
31 |
33.1 |
31 |
33.2 |
29 |
31.5 |
10 |
11.0 |
13 |
14.3 |
7 |
7.8 |
15 |
16.7 |
|
29 |
Neamț |
18 |
19.5 |
8 |
8.8 |
11 |
12.3 |
12 |
13.5 |
15 |
17.2 |
16 |
20.2 |
6 |
7.7 |
6 |
7.8 |
8 |
10.6 |
5 |
6.7 |
|
30 |
Olt |
26 |
36.9 |
14 |
20.4 |
23 |
34.4 |
16 |
24.5 |
15 |
23.7 |
8 |
12.6 |
11 |
18.0 |
11 |
18.6 |
12 |
21.0 |
5 |
9.0 |
|
31 |
Prahova |
18 |
15.4 |
22 |
19.0 |
28 |
24.3 |
17 |
14.8 |
9 |
7.9 |
5 |
4.5 |
18 |
16.4 |
16 |
14.7 |
16 |
14.9 |
23 |
21.6 |
|
32 |
Satu-Mare |
19 |
31.6 |
21 |
35.3 |
29 |
49.1 |
9 |
15.3 |
18 |
30.9 |
23 |
38.8 |
25 |
42.9 |
15 |
26.0 |
10 |
17.4 |
21 |
36.9 |
|
33 |
Sălaj |
4 |
9.9 |
3 |
7.5 |
2 |
5.0 |
4 |
10.2 |
1 |
2.6 |
1 |
2.6 |
7 |
18.8 |
5 |
13.6 |
1 |
2.7 |
1 |
2.8 |
|
34 |
Sibiu |
7 |
10.5 |
4 |
6.0 |
6 |
9.0 |
9 |
13.4 |
3 |
4.5 |
1 |
1.5 |
4 |
6.0 |
4 |
6.1 |
10 |
15.1 |
3 |
4.5 |
|
35 |
Suceava |
40 |
30.1 |
49 |
37.3 |
21 |
16.2 |
20 |
15.5 |
36 |
28.3 |
12 |
10.0 |
37 |
31.2 |
23 |
19.6 |
30 |
25.7 |
26 |
22.4 |
|
36 |
Teleorman |
25 |
44.7 |
40 |
73.6 |
45 |
85.0 |
47 |
90.3 |
26 |
51.3 |
17 |
32.6 |
19 |
37.6 |
14 |
28.4 |
27 |
56.2 |
29 |
61.6 |
|
37 |
Timiș |
16 |
16.9 |
27 |
28.6 |
29 |
30.7 |
27 |
28.5 |
12 |
12.6 |
34 |
36.1 |
15 |
15.9 |
27 |
28.3 |
17 |
17.6 |
20 |
20.3 |
|
38 |
Tulcea |
8 |
21.2 |
1 |
2.7 |
13 |
35.1 |
15 |
40.9 |
16 |
44.2 |
10 |
29.2 |
4 |
11.9 |
9 |
27.1 |
10 |
30.7 |
4 |
12.6 |
|
39 |
Vaslui |
63 |
73.0 |
56 |
65.5 |
37 |
43.8 |
42 |
50.2 |
36 |
43.8 |
21 |
27.1 |
16 |
21.2 |
11 |
14.8 |
13 |
17.6 |
5 |
6.8 |
|
40 |
Vâlcea |
19 |
31.3 |
10 |
16.9 |
10 |
17.2 |
11 |
19.2 |
9 |
16.0 |
5 |
9.2 |
13 |
24.4 |
3 |
5.8 |
2 |
3.9 |
4 |
8.1 |
|
41 |
Vrancea |
11 |
17.5 |
8 |
12.9 |
4 |
6.5 |
8 |
13.1 |
7 |
11.7 |
12 |
20.7 |
13 |
22.8 |
5 |
8.9 |
12 |
21.5 |
3 |
5.5 |
|
42 |
București |
83 |
37.3 |
66 |
28.9 |
72 |
30.6 |
51 |
21.0 |
51 |
20.8 |
62 |
26.3 |
61 |
25.6 |
59 |
24.3 |
51 |
20.6 |
43 |
17.1 |
Sursa: Institutul de
Pneumoftiziologie "Marius Nasta" http://statistici.insse.ro/shop
Numarul deceselor inregistrate prin
tuberculoză, a înregistrat o creștere în 2008, apoi a scăzut
constant
Tabel 15. Mortalitatea
prin tuberculoză 2007-2016 (nr. si rata /100000 populatie)
|
Cauze de deces |
Ani |
||||||||||||||||||||||||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
||||||||||||||||||
|
Total
decese dintre
care: |
251.965 (1116.7) |
253.202 (1123.2) |
257.213 (1142.1) |
259.723 (1154.7) |
251.439 (1120.4) |
255.539 (1140.7) |
250.466 (1120.2) |
254.791 (1142.6) |
261.697 (1175.6) |
256.761 (1155.6) |
|||||||||||||||||
|
Boli
infecţioase şi parazitare |
2375 (10.5) |
2485 (11.0) |
2358 (10.5) |
2474 (11.0) |
2233 (10.0) |
2396 (10.7) |
2362 (10.6) |
2672 (12.0) |
2738 (12.3) |
3126 (14.1) |
|||||||||||||||||
|
din care: Tuberculoza |
1606 (7.1) |
1639 (7.3) |
1523 (6.8) |
1482 (6.6) |
1283 (5.7) |
1249 (5.6) |
1136 (5.1) |
1125 (5.0) |
1058 (4.8) |
969 (4.4) |
|||||||||||||||||
|
|
|
|
Sursa:INSSE |
|
|
|
|
|
||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
Tabel.16 Decedați
prin tuberculoză pe sexe în perioada 2007 - 2016
|
Sex |
Ani |
|||||||||
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|
|
Număr persoane |
|||||||||
|
Total |
1.606 |
1.639 |
1.523 |
1.482 |
1.283 |
1.249 |
1.136 |
1.125 |
1.058 |
969 |
|
Masculin |
1.331 |
1.341 |
1.278 |
1.249 |
1.052 |
986 |
903 |
876 |
838 |
785 |
|
Feminin |
275 |
298 |
245 |
233 |
231 |
263 |
233 |
249 |
220 |
184 |
Sursa:
INSSE
În ceea ce privește
decesele prin tuberculoză pe sexe, în ultimii 10 ani s-a observat, o creștere
din 2007 în 2008, apoi o scădere constantă, situație
reflectată și la sexul masculin, iar la sexul feminin, valori
fluctuante, cu scăderi în 2009 - 2011, 2013 și 2015-2016.
Evidențe utile
pentru intervenții la nivel național, european și internațional
(ghiduri, recomandări, etc.)
OMS a
elaborat o listă de supraveghere a TBC, „Global Task Force on TB
Impact Measurement” ("Grupul de lucru global privind
măsurarea impactului tuberculozei), privind măsurarea impactului
măsurării tuberculozei, care definește standardele care
trebuie îndeplinite pentru furnizarea datelor
incidenței tuberculozei1. Activitățile privind
supravegherea consolidată au inclus elaborarea unui ghid privind
studiile de inventariere pentru a măsura sub-raportarea cazurilor de
tuberculoză detectate . Pentru perioada 2016-2020, rolul Global Task (grupului de lucru global)
a fost desemnat să ghideze, să promoveze și să susțină
analiza și utilizarea datelor TBC pentru acțiunile politice de
planificare și programare.
Inițiativa
Globală de Laborator (Global Laboratory Initiative - GLI)
este o rețea de parteneri internaționali având scopul de a accelera și
extinde accesul la servicii de laborator de calitate. In octombrie 2017 - GLI a inițiat un Ghid care oferă
informații practice pentru dezvoltarea și îmbunătățirea
eficienței testărilor de laborator, oferind soluții integrate.
Ghid pentru elaborarea
unui plan național de acțiune public-privat pentru prevenirea și
îngrijirea pacienţilor cu tuberculoză, publicat de OMS și USAID
în decembrie 2017.
Acest ghid este un
document de planificare destinat să faciliteze integrarea componentelor
sistemului public-privat (PPM) în planurile strategice naționale privind
TBC. Procesul evidențiat în acest document a fost deja adoptat și
utilizat în peste zece țări, printre care: Bangladesh, Etiopia, Ghana,
Kenya, Malawi, Namibia, Nigeria, Filipine, Tanzania, Uganda și Zambia.
Cu ocazia lansării Raportului
Global TB al OMS 2017, s-a concluzionat că se
înregistrează scăderi foarte mici ale incidenței și
deceselor prin TBC și, astfel, o stagnare a gradului de acoperire a
serviciilor specifice.
Numărul estimat de
persoane care dezvoltă TBC rămâne ridicat: 10,4 milioane;
Mortalitatea a
scăzut de la 1,8 la 1,7 milioane;
Succesul tratamentului
pentru TBC sensibil la droguri rămâne același, de 83%, iar cel al TBC
rezistent la medicamente rămâne la 54% la nivel global.
OMS își propune următoarele:
7,3 milioane de
persoane cu TBC diagnosticate și tratate în 2018, de la 6,3 milioane în
2016
250 000 de pacienți
cu MDR TB diagnosticați și tratați în 2018, în creștere de
la 130 000 în 2016
70% dintre persoanele
noi cu TBC să aibă un test de sensibilitate la droguri în 2018 (față
de 33% în 2016)
Triplarea numărului
de copii care primesc terapie preventivă în 2018 (față de 13%
din 2016)
Atingerea nivelului de
88% pentru TBC sensibil, 65% pentru MDR TB în 2018.
În 2015, Ministerul
Sănătății din România a emis Ordinul nr. 1171/21.09.2015
pentru aprobarea Ghidului de implementare a Programului Național de
prevenire, supraveghere și control al tuberculozei.
Acest ghid oferă îndrumare
profesioniștilor în domeniul serviciilor de sănătate cu
privire la gestionarea cazurilor cu tuberculoză, precum și a celor
care prezintă coinfecție TB-HIV/SIDA.
În România, Ministerul
Sănătăţii consideră tuberculoza o problemă majoră
de sănătate publică şi ca urmare activităţile
antituberculoase prevăzute în Programul Naţional de Prevenire,
Supraveghere și Control al Tuberculozei (PNPSCT) – diagnosticul şi
tratamentul bolnavilor de TBC, controlul contacţilor acestora, tratamentul
preventiv, activităţile de informare, educare, comunicare – sunt
gratuite. Documentul a fost elaborat pe baza strategiilor în domeniul
controlului tuberculozei elaborate de ECDC și OMS.
Scopul PNPSCT: reducerea
mortalităţii, morbidităţii şi transmiterii TBC
până în anul 2050, astfel încât această maladie să nu mai
reprezinte o problemă naţională de sănătate
publică.
Obiectivele PNPSCT
până în anul 2020:
asigurarea accesului
universal la tehnici rapide pentru diagnosticul TBC şi identificarea
profilului de rezistenţă;
diagnosticarea a cel
puţin 85% din cazurile estimate de tuberculoză;
atingerea ratei de
succes terapeutic de 90% la cazurile noi de TBC pulmonară confirmate
bacteriologic;
atingerea ratei de
succes terapeutic de 75% la cazurile noi de TBC MDR;
reducerea ratei de
mortalitate prin tuberculoză până la 3,4%ooo;
scăderea incidenței
globale a TBC la 55,51 %ooo 28.
PNPSCT reprezintă cadrul implementării
obiectivelor specifice Strategiei Naționale de Control al Tuberculozei în
România 2015-2020 de către Ministerul Sănătății, în
concordanță cu recomandările ECDC și OMS.
95% reducere până
în
90% reducere a ratei de
incidenţă a TBC până în
2035 faţă de 2015.
Zero familii afectate de
costurile aferente tratamentului pentru TBC până în 2035.
Date privind politicile,
strategiile, planurile de acțiune și programele existente la nivel
european, național și județean
Raportul
Global al Tuberculozei 2017 prezintă anual situația mondială legată
de politica de vaccinare BCG.
Obiectivele de
Dezvoltare Durabilă ale ONU
vizează un scop comun: să pună capăt epidemiei
globale de TBC -pentru perioada 2016-2035.
2016 este primul an de
punere în aplicare a strategiei privind TBC în contextul Agendei Obiectivelor
pentru Dezvoltare Durabilă a Națiunilor Unite, ambele având ca
obiectiv stoparea epidemiei de TBC. Programul Global Tuberculosis Report
(Raportul Global al Tuberculozei) 2017 al OMS a elaborat orientarea operațională,
pentru o implementare eficientă a noii strategii.
Noua strategie
oferă explicații ale viziunii, obiectivelor și etapelor esențiale
ale strategiei End TB
(Stop tuberculozei), precum și indicatorii cheie pentru măsurarea
progresului. Este organizat în trei părți:
- Partea I prezintă
abordarea generală, principiile și primii pași de
implementare așteptați la nivel de țară.
- Partea a II-a
explică viziunea, obiectivul, indicatorii, obiectivele și etapele
de bază ale Strategiei,
- Partea a III-a
prezintă politicile, actorii și acțiunile necesare pentru a
contribui la implementarea noilor abordări prezentate în cadrul celor trei
piloni ai Strategiei:
îngrijire și
prevenire centralizată;
politici îndrăznețe
și sisteme de susținere;
intensificarea
cercetării și inovării.
Noua strategie
globală de combatere a TBC 2016-2035, care a fost aliniată obiectivelor
ONU de dezvoltare durabilă (SGD) 2030 și aprobată de cea de-a
67-a sesiune a Adunării Mondiale a Sănătății, a fost
adaptată pentru regiunea europeană a OMS.
Planul de acțiune,
care conține șase direcții strategice și 13 activități
în cadrul a trei domenii de intervenție, oferă partenerilor naționali
și partenerilor internaționali un cadru pentru coordonarea
responsabilităților la nivel regional și național.
În conformitate cu
Rezoluția Comitetului Regional al OMS- Europa (document EUR/RC65/17
Rev.1), progresele înregistrate în punerea în aplicare a planului de acțiune
privind tuberculoza vor fi raportate la cel de-al 67-lea Comitet Regional al
OMS din septembrie 2018.
Raportul Global al
Tuberculozei 2017
prezintă cele cinci domenii strategice de lucru pentru perioada 2016 -
2020:
1. Consolidarea
sistemelor naționale de notificare pentru măsurarea directă a
cazurilor de tuberculoză, inclusiv TBC rezistente la medicamente și
TBC asociate cu HIV în mod specific.
2. Consolidarea sistemelor
VR naționale (vital registration – înregistrări vitale) pentru
măsurarea directă a deceselor cu tuberculoză.
3. Studii prioritare
pentru a măsura periodic povara bolii tuberculozei, incluzând:
a. sondaje naționale privind prevalența
TBC-ului
b. analize de rezistență la
medicamente
c. analize de mortalitate
d. studii privind costurile cu care se
confruntă pacienții cu tuberculoză și familiile acestora.
4. Revizuirea
periodică a metodelor utilizate de OMS pentru a estima povara bolii TBC și
a infecției latentă a TBC.
5. Analiza și
utilizarea datelor TBC la nivel de țară, inclusiv:
a. analize dezagregate (de exemplu, în funcție
de vârstă, sex, locație) pentru a evalua inegalitățile și
echitatea;
b. proiecții ale sarcinii bolii; și
c. îndrumare, instrumente și consolidarea
capacităților.1
Cadrul de monitorizare a
TBC-SDG
elaborat cuprinde 14 indicatori care sunt asociati cu incidența
tuberculozei, în cadrul a șapte SDG-uri. Cei mai importanţi
indicatori sunt:
acoperirea serviciilor
esențiale de sănătate;
cheltuieli de
sănătate pe cap de locuitor;
prevalența HIV;
prevalența
fumatului;
prevalența
diabetului;
prevalența
tulburării consumului de alcool.
proporția populației
care trăiește sub pragul sărăciei internaționale;
proporția populației
acoperite de planurile/sistemele de protecție socială;
prevalența subnutriției;
proporția populației care se bazează în principal pe
combustibili și tehnologii nepoluante;
Produsul intern brut
(PIB) pe cap de locuitor;
Indicele Gini pentru
inegalitatea veniturilor;
proporția populației
urbane care trăiește în suburbii.
Dintre Obiectivele de
dezvoltare durabilă a ONU, SDG 3 are ca scop consolidat "Asigurarea
vieții sănătoase și promovarea bunăstării pentru
toți la toate vârstele". Au fost stabilite 13 ținte, printre
care:
Până în 2030,
să se pună capăt epidemiilor de SIDA, tuberculoză, malarie și
boli tropicale neglijate și combaterea hepatitei, a bolilor transmise prin
apă și a altor boli transmisibile.
Să se realizeze o
acoperire universală a sănătății, inclusiv protecția
riscurilor financiare, accesul la servicii de sănătate esențiale
de calitate și accesul la medicamente și vaccinuri esențiale, eficiente;
Sprijinirea
cercetării și dezvoltării vaccinurilor și medicamentelor
pentru bolile transmisibile și netransmisibile care afectează în
primul rând țările în curs de dezvoltare;
Acces la medicamente și
vaccinuri esențiale.
Documentul politic elaborat
de OMS, Investiții globale în cercetarea și dezvoltarea
tuberculozei: trecut, prezent și viitor a fost realizat
împreună cu actori din grupurile societății civile, din mediul
academic și din parteneriatele de dezvoltare a produselor, pentru a fi
utilizat la "prima Conferință ministerială globală
privind tuberculoza în era dezvoltării durabile 2017".
Acest
document subliniază nevoile de cercetare pentru a pune capăt TBC și
a elaborat cerințele de finanțare și structurale necesare pentru
a operaționaliza această viziune, descrie modul în care unele
cercetări finanțate au oferit beneficii pacienților și au
influențat politica și luarea deciziilor, dar și cât de puțin
este investit în cercetarea și dezvoltarea TBC în comparație cu alte
boli, cum ar fi HIV și malaria, care afectează de asemenea populațiile
sărace16.
Rețeaua
Europeană de supraveghere a tuberculozei își propune să mențină
și să dezvolte activitățile de supraveghere și, prin
urmare, să contribuie la progresul internațional atât în domeniul epidemiologiei
TBC, cât și al domeniilor de laborator.
Rețeaua
europeană de supraveghere a tuberculozei este formată din experți
în supravegherea tuberculozei din toate cele 53 de țări care aparțin
regiunii europene a OMS, inclusiv 30 de state membre ale UE / SEE.
Sub coordonarea
comună a ECDC și a OMS / Europa, această rețea
colectează, validează, analizează și diseminează
datele de supraveghere a TBC europene pentru a descrie epidemiologia
tuberculozei în regiune și a monitoriza progresele înregistrate în ceea ce
privește eliminarea tuberculozei. Observațiile cheie și
rezultatele monitorizării sunt publicate în rapoartele anuale.
(Rețeaua
europeană de supraveghere a tuberculozei este o continuare a fostului
Program european de supraveghere a tuberculozei (EURO TB), care a fost
găzduit de Institut de Veille Sanitaire în Franța și a efectuat
supravegherea tuberculozei în regiunea europeană a OMS în perioada
1996-2007).
Guvernul României a
aprobat Strategia Națională de Control al Tuberculozei pentru
perioada 2015-2020. Scopul principal este cel de reducere a incidenței
și mortalității provocate de tuberculoză, prin asigurarea
serviciilor de prevenire, depistare, tratare și creștere a aderenței
la tratament, în conformitate cu recomandările OMS.
Cu toate progresele înregistrate în
ultimii 12 ani, România este țara Uniunii Europene cu cea mai mare incidență
a tuberculozei (de 4 ori peste media UE), având una dintre cele mai mici rate
de vindecare, prezentând o creștere anuală a rezervorului de pacienți
infecțioși. Strategia își propune ca
obiectiv final asigurarea condițiilor petru eliminarea tuberculozei ca
problemă de sănătate publică în România, până în 2050.
România are o rată a
mortalității prin tuberculoză de 5,1 la fiecare 100.000 de
locuitori, de 6,5 ori peste media din UE și 1,9 ori mai mare decât
Regiunea Europeană a OMS, conform ultimelor date ale INSP-CNSISP.
Strategia
Naţională de Control al Tuberculozei pentru perioada 2015-
Scopul strategiei este de a trasa
direcţiile de acţiune privind controlul tuberculozei în funcţie
de nevoile epidemiologice şi programatice din România, dar şi de a
stabili ţinte naţionale pentru îmbunătăţirea
performanţei programului. Ariile majore de intervenţie corespund
celor şase componente ale Strategiei Stop TB:
Componentele Strategiei Stop TBC:
1. Aplicarea DOTS de
calitate la nivel naţional şi îmbunătăţirea acestuia;
2. Abordarea TB/HIV, TB
MDR şi a nevoilor populatiei sărace şi vulnerabile;
3. Contribuţia la
consolidarea sistemului sanitar;
4. Creşterea
implicării în controlul infecţiei TBC a tuturor furnizorilor de
servicii medicale;;
5. Încurajarea
persoanelor cu TBC şi a comunităţilor să lupte împotriva
TBC;
6. Realizarea unui cadru
favorabil pentru cercetare şi promovarea acesteia.
Obiectivele Strategiei pentru următorii 5
ani (2015-2020):
Asigurarea accesului universal la metode
rapide de diagnostic pentru TBC sensibilă şi pentru TBC M/XDR;
Diagnosticarea a cel puţin 85% din toate
cazurile estimate de TBC sensibilă şi TB MDR;
Tratarea
cu succes a cel puţin 90% din cazurile noi de TBC pozitivă în
cultură şi a cel puţin 85% din toate retratamentele.
Tratarea
cu succes a 75% din cazurile de TBC MDR.
Reducerea
ratei generale a mortalităţii TBC la mai puţin de 4,3 la 100 000
de locuitori.
Eliminarea costurilor crescute de tratament.
Rata de
notificare a tuturor formelor de TBC – confirmate bacteriologic plus cele
diagnosticate clinic, cazuri noi şi retratamente –va scădea la
46,59%ooo.
Îmbunătăţirea
capacităţii sistemului sanitar de a control al TBC.
Programul național de prevenire, supraveghere și
control al tuberculozei asigură:
prevenția tuberculozei: vaccinarea BCG și
administrarea tratamentului chimioprofilactic cu izoniazidă la cazurile cu
indicație;
depistarea tuberculozei, pasivă, respectiv
activă;
diagnosticul tuberculozei, prin examen clinic și
metode de laborator: examenul bacteriologic, examen radiologic;
identificarea sensibilității, respectiv rezistenței
microbiene la antibiotice prin metode de laborator, testarea mutațiilor
genetice sugestive pentru rezistențe la medicamentele antituberculoase;
tratamentul pacienților cu tuberculoză
sensibilă sau rezistentă, asigurarea administrării sub
directă observație a tratamentului;
monitorizarea evoluției sub tratament a cazurilor de
tuberculoză;
notificarea și evaluarea cazurilor de
tuberculoză în registrul național;
elaborarea și trimiterea de rapoarte periodice
către diferite instituții la nivel național si internațional;
managementul medicamentelor antituberculoase;
controlul transmiterii tuberculozei în unitățile
sanitare, comunități la risc și societate, prin măsuri
specifice de control al transmiterii tuberculozei;
intervenții pentru schimbarea comportamentelor;
dezvoltarea resurselor umane pentru controlul TB;
Între aprilie 2015 și decembrie 2017
s-au realizat o serie de proiecte implementate în parteneriat cu Fundaţia
Romanian Angel Appeal, cu implicarea factorilor de decizie din cadrul
Programului Naţional de Prevenire, Supraveghere şi Control al
Tuberculozei din România şi cu sprijinul Organizaţiei Mondiale a
Sănătăţii:
Proiectul Diagnosticarea
rapidă şi de calitate a TBC şi TB MDR/XDR prin
îmbunătăţirea dotării laboratoarelor Bk cu echipamente de
testare rapidă şi dezvoltarea de ghiduri metodologice naţionale.
Scop: extinderea accesului
populaţiei din România la diagnosticarea rapidă şi de calitate a
TBC şi TB MDR/XDR.
Obiective: elaborarea de ghiduri naţionale, dotarea
laboratoarelor cu echipamente, consumabile in vedrea asigurarii examenului de laborator de
calitate.
Proiectul Îmbunătăţirea
controlului TB MDR/XDR prin asigurarea tratamentului neîntrerupt, complet
şi de calitate, cu medicamente anti-tuberculoase procurate prin GLC
(DOTS-Plus).
Scop: limitarea
răspândirii infecţiei cu tuberculoză multidrog-rezistentă.
Obiective: asigurarea medicamentelor anti-tuberculoase; monitorizarea
permanentă a evoluţiei sub tratament.
Analiza grupurilor
populaționale la risc.
Influențele mai
largi asupra epidemiei de TBC includ nivelul de sărăcie, infecția
HIV, subnutriția și fumatul6.
Segmente populaționale
vulnerabile,:
Persoane fără
adăpost;
Persoane încarcerate;
Rezistenţa la
medicamente;
Homosexualii;
Fumători;
Persoane cu imunitate
scăzută;
Copiii sub 15 ani.
Raportul ECDC, „Supravegherea
și monitorizarea tuberculozei în Europa
Cazurile de TBC cu
origine străină reprezintă 6,3% din totalul cazurilor de TBC
notificate la nivel regional, 29,8% în țările UE/SEE și doar 0,7%
- țările non-UE/SEE.
Un total de 5,9% (13 845
de cazuri) din cazurile de TBC noi și recidive în regiune au fost
raportate din penitenciare, dintre care 13432 (97%) erau în cele 18 țări
cu prioritate înaltă. Rata generală de notificare pentru cazurile noi
de tuberculoză în penitenciarele din regiunea europeană a OMS a fost
de 915 la 100.000 de locuitori.
O medie regională a
riscurilor asociate pentru tuberculozele emergente în închisori a fost de 24 de
ori mai mare decât în societate.
În timp ce toți
pacienții cu tuberculoză MDR au acces la medicamentele secundare în
regimuri de tratament specifice, rata de tratament eficient este cu mult sub
obiectivul de 75% definit în Planul de acțiune pentru tuberculoză
pentru regiunea europeană a OMS pentru perioada 2016-2020.
22 martie 2017, Geneva -
Noua orientare în domeniul eticii în materie de tuberculoză (TBC),
lansată de OMS, are drept scop să contribuie la garantarea faptului
că țările pun în aplicare Strategia TBC şi cuprinde standarde etice pentru a proteja
drepturile tuturor celor afectați,.
Cea mai mare povară a bolii este dată de comunități socio-economice: migranți,
refugiați, prizonieri, minorități etnice, mineri și alții
care lucrează și trăiesc în medii amenințătoare de
risc.
Sărăcia, malnutriția, locuințele
sărace și salubritatea, complicate de alți factori de risc, cum
ar fi HIV, tutunul, consumul de alcool și diabetul zaharat, pot pune
oamenii la un risc sporit de tuberculoză și îngreunează accesul
la îngrijire.
Mai mult de o treime (4,3 milioane) de persoane cu
tuberculoză sunt nediagnosticate sau nedeclarate, unele nu primesc deloc
îngrijire și altele au acces la îngrijire de calitate discutabilă.
Noua orientare a eticii OMS abordează aspecte controversate, cum ar fi izolarea
pacienților contagioși, drepturile pacienților cu
tuberculoză în penitenciare, politicile discriminatorii împotriva migranților
afectați de TBC.
Etica OMS
subliniază cinci obligații etice cheie pentru guverne, lucrători
în domeniul sănătății, furnizori de servicii medicale,
organizații neguvernamentale, cercetători și alte părți
interesate pentru:
• sprijinul social de care au nevoie
• evitarea izolării pacienților cu
tuberculoză înainte de epuizarea tuturor opțiunilor pentru a permite
aderența la tratament și numai în condiții foarte specifice
• să permită "populațiilor-cheie"
să acceseze același standard de îngrijire oferit altor cetățeni
• asigura
un mediu de muncă sigur pentru personalul din sănătate.
Protecția drepturilor omului, a eticii și
a echității sunt principii care stau la baza strategiei TBC.
Aproximativ un sfert din populația lumii are
TBC latentă, ceea ce înseamnă că oamenii
au fost infectați cu TBC, dar nu sunt (încă) bolnavi și nu pot
transmite boala6.
Persoanele infectate cu bacilul tuberculozei au un risc de
5-15% mai mare de a se îmbolnăvi de TBC, procentul crescând la persoanele
cu sisteme imunitare deficitare , cum ar fi cele HIV-pozitive (20-30%), cu
malnutriție sau diabet, sau persoanele care consumă tutun (8%).
Persoanele cu TBC activă pot infecta alte 10-15
persoane prin contact strâns pe parcursul unui an.
Fără tratamentul adecvat, 45% dintre persoanele
cu HIV-negativ cu TBC, în medie, și aproape toate persoanele HIV-pozitive
cu TBC sunt la risc crescut de deces.
O persoană care trăiește cu HIV este
de aproximativ 26 până la 31 de ori mai susceptibilă de a dezvolta
TBC activă.
Aproximativ 1 din 3 decese în rândul persoanelor cu HIV se
datorează TBC,.
Tuberculoza afectează în cea mai mare parte adulții
în cei mai productivi ani. Cu toate acestea, toate grupurile de vârstă
sunt expuse riscului.
Peste 95% din cazuri și decese sunt în țările
în curs de dezvoltare.
Un milion de copii (cu vârste între 0 și 14 ani) s-au
îmbolnăvit de tuberculoză, iar 250.000 de copii (inclusiv copiii cu
TBC asociată cu HIV) au decedat din cauza bolii în 20165.
1 decembrie 2017, Geneva
- OMS și Fondul Global pentru Combaterea SIDA, Tuberculozei și
Malariei și-au extins parteneriatul strâns cu un nou acord de
cooperare pentru a ajuta țările să accelereze eforturile de a
pune capăt epidemiei de tuberculoză până în 2030,. Componenta
TBC a acordului pune un accent deosebit pe găsirea persoanelor cu TBC care
nu au fost incă identificate ca având boala.
În 2015, în SUA,
majoritatea (87%) dintre toate cazurile de TBC raportate s-au înregistrat la
minorități rasiale și etnice.
TBC a fost
raportată la 1.995 de persoane de culoare, non-hispanici. De asemenea, în
2015, rata de TBC la persoanele de culoare, non-hispanice a fost de 5
cazuri/100.000 locuitori, față de persoanele non-hispanice la care
rata TBC a fost 0,6 cazuri/100.000 de locuitori.
În 2015, în rândul persoanelor din SUA cu
TBC, aproape 36% erau afro-americani. Procentul de cazuri de tuberculoză
care apare la hispanici, afro-americani și asiatici este mai mare decât se
aștepta pe baza procentului acestor minorități din populația
SUA.
În 2015, aproximativ 87% din cazurile de
tuberculoză raportate în Statele Unite apartineau minorităților
rasiale și etnice.
Se estimează
că și copiii cu vârsta sub 15 ani sunt o categorie la risc
pentru TBC, mai ales sugarii și copiii mici. În rândul copiilor, cel mai
mare număr de cazuri de tuberculoză este observat la vârste sub 5 ani
și la adolescenți cu vârsta mai mare de 10 ani.
Există un risc mare
pentru femeia gravidă și copilul ei dacă TBC nu este
tratată. Copiii născuți de femeile cu TBC netratată au o
greutate la naștere mai mică.
Aproximativ 4-6% din cazurile de
tuberculoză raportate în Statele Unite apar în rândul persoanelor
încarcerate la momentul diagnosticării. Populația
încarcerată conține o proporție mare de persoane cu risc crescut
de tuberculoză decât populația totală46.
În Statele Unite, 1% din
populație trăiește fără adăpost, dar mai
mult de 5% dintre persoanele cu TBC au raportat că sunt fără
adăpost în decursul anului anterior diagnosticării.
Condițiile care
cresc riscul de TBC sunt abuzul de substanțe, infecția cu HIV și
convietuirea în adăposturi
aglomerate. Această combinație de condiții este
favorabilă pentru răspândirea tuberculozei. În plus, persoanele care
sunt fără adăpost adesea nu au acces imediat la asistența
medicală necesară pentru a face un diagnostic precoce al tuberculozei46.
Persoanele care
călătoresc
ar trebui să evite un contact strâns sau un timp prelungit cu pacienți
cu tuberculoză cunoscută în medii aglomerate, închise (de exemplu,
clinici, spitale, închisori sau adăposturi fără adăpost).
TBC afectează
negativ vieţile a mii de români, în special celor provenind din
zonele rurale, celor cu situaţie economică precară şi celor
fără adăpost.
Doar aproximativ 50%
dintre locuitorii din mediul rural au acces la unităţi medicale
îmbunătăţite, iar 40% au acces dificil la servicii medicale
primare, în comparaţie cu doar 15% dintre locuitorii din mediul urban. În
general, populaţia rurală este afectată disproporţionat de
TBC, având totodată probabilitatea mai mare de a se confrunta cu
eşecul tratamentului şi cu abandonul47.
Populaţia
rromă
de asemenea este la risc de a face boala, întrucât este disproporţionat
mai săracă decât majoritatea românilor, 75% dintre romi trăind
în sărăcie (sursă: Amnesty International).
Rezistența la
tratament
este un alt factor de risc pentru TBC. Medicamentele la care se poate
dezvolta rezistență sunt
izoniazida și rifampicina, cele mai eficiente medicamente anti-TBC. Cele 2
motive pentru care multidrog-rezistența continuă să apară și
să se răspândească sunt gestionarea defectuoasă a
tratamentului TBC și transmisia de la persoană la persoană.
Majoritatea persoanelor cu tuberculoză sunt vindecate prin tratament
adecvat și supraveghere. Utilizarea necorespunzătoare sau
incorectă a medicamentelor antimicrobiene sau utilizarea unor
formulări ineficiente de medicamente (medicamente unice, de slabă
calitate sau condiții de depozitare necorespunzătoare) și
întreruperea prematură a tratamentului pot determina rezistență
la tratament.
Soluțiile pentru controlul
tuberculozei rezistente la medicamente sunt:
• vindecarea pacientului
cu TBC pentru prima dată
• asigurarea accesului
la diagnostic
• asigurarea unui
control adecvat al infecțiilor în locurile în care sunt tratați
pacienții
• asigurarea
utilizării adecvate a medicamentelor recomandate de a doua linie.
VII. Situația
campaniilor IEC efectuate la nivel național în anii anteriori
Ziua Mondială a TB
este celebrată în fiecare an de către organizațiile din
sănătate, ONG-uri, prin acțiuni de informare și conștientizare
a populației despre epidemia de tuberculoză, privind prevenirea,
diagnosticul și tratamentul bolii: expoziții de fotografie,
evenimente de caritate pentru strângerea de fonduri, dezbateri, evenimente
stradale, etc.
Temele Zilei Mondiale
Împotriva Tuberculozei, de-a lungul anilor, sunt:
|
1997: Folosiți
DOTS pe scară largă 1998: Povestiri DOTS
de succes 1999: Stop TBC,
utilizați DOTS 2000: Forțați
noi parteneriate pentru a opri TBC 2001: DOTS:
Tratament TBC pentru toți 2002: Stop TBC, luptați
împotriva sărăciei 2003: DOTS m-a
vindecat – te va vindeca și pe tine! 2004: Fiecare respirație
contează – Opriți TBC acum! 2005: Furnizori de
îngrijire TBC de primă linie: eroi în lupta împotriva TBC 2006: Acțiuni
pentru viață – Către o lume fără TBC |
2007: TBC oriunde este
TBC pretutindeni 2008–2009: Eu opresc
TBC 2010: Inovați
să accelerați acțiunea 2011: Transformați
lupta prin eliminare 2012: Cereți o
lume fără TBC 2013: Opriți TBC
în timpul vieții mele 2014: Atingeți ținta
de trei milioane: un test TBC, tratament și vindecare pentru toți 2015: Pregătiți-vă
pentru a elimina TBC 2016: Uniți
pentru a elimina TBC 2017: Uniți
pentru a elimina TBC. 2018. DORINȚĂ:
LIDERI PENTRU O LUME
FĂRĂ TUBERCULOZĂ! PUTEȚI FACE
ISTORIE. OPRIȚI TUBERCULOZA! |
Județele care au
realizat acțiuni pentru celebrarea Zilei Mondiale de Luptă împotriva
Tuberculozei în perioada 2015-2017 au fost: Alba, Arad, Bacău, Bihor, Bistriția-Năsăud,
Brașov, Buzău, Constanța, Dâmbovița, Gorj, Hunedoara, Iași,
Maramureș, Mureș, Neamț, Olt, Timiș, Vâlcea. Ca
activități de remarcat, menționăm:
Acțiuni
împreună cu partenerii de campanie – asistenți comunitari, ONG-uri,
asociații (Camera de Comerț, participarea unor partide politice,
etc.), Inspectorate Școlare, Primării, Inspectorate de Poliție,
Emisiuni radio și
tv, filme tematice, interviuri, website-uri, mese rotunde, seminarii;
Informare și
distribuire de materiale informative cu ajutorul asistenților medicali și
comunitari și a mediatorilor sanitari în farmacii, cabinete medicale din
grădinițe și școli, medici de familie, ambulatorii de
specialitate, spitale, biblioteci, pe străzi sau diferite alte unități
(prefecturi, primării, unități comerciale)
Activități
stradale.
Organizare de seminarii
in comunitati scolare si locale.
|
|


 PromoSan-CRSPB
PromoSan-CRSPB ![]()
![]()
Ziua Mondială a Apei –WWD 2018
Apă necontaminată într-un mediu salubru:
alianţă indispensabilă vieţii pe Terra
Analiza
de situaţie
Sumar:
1.
Preambul
2. Poluarea
mediului, apă, sănătate: fapte şi cifre globale
3. Apă, sanitaţie,
mediu – distribuţia poluării pe mapamond
4.
Poluarea
apelor dulci şi a celor marine – de la surse la impactul asupra
sănătăţii umane şi asupra ecosistemelor
5.
Obiectivul
6 privind natura & apa al Agendei ONU de Dezvoltare Durabilă până
în 2030 – extrase
6.
Măsuri
şi ţinte privind rezervele de apă dulce, în acord cu obiectivul
6 ADD 2030
7.
Măsuri şi
ţinte privind poluarea marină şi costală, în acord cu
obiectivul 6 ADD 2030
8.
România
2016: calitatea apelor subterane, poluarile accidentale, volumul şi
chimismul apelor uzate
9. Concluzii
10. Bibliografie
11. Anexe 1 şi 2 Poluarea apelor
dulci/ marine – de la surse la impactul asupra sănătăţii
umane şi asupra ecosistemelor
1. Preambul
Ziua Mondială a Apei (WWD) se
celebrează începând cu 1993 în fiecare 22 martie, în vederea
conştientizării măsurilor privind problematica curentă sau
viitoare a apei - resursă naturală crucială pentru
viaţă şi sănătate pe planeta noastră.
WWD 2018 se derulează sub sloganul“Să protejăm Natura & Apa –
indispensabile vieţii pe Terra!”, iar tema “Natură
nepoluată pentru apă de calitate” îşi propune să analizeze
modurile prin care protejând natura putem depăşi
dificultăţile legate de apă în secolul XXI.
Întrucât ecosistemele deteriorate afectează
în prezent cantitatea şi calitatea apei necesare consumului uman, scopul WWD 2018
este de reducere a poluării mediului natural implicat esenţial în
calitatea apei.
Ca o ilustrare a preocupărilor globale privind apa şi natura, Obiectivul 6 al
Agendei ONU de Dezvoltare Durabilă prevede ca până în 2030 fiecare
persoană să aiba acces la apă de calitate şi include
ţinte privind protejarea mediului natural şi reducerea poluării
[1].
2. Poluarea mediului, apă, sănătate:
fapte şi cifre globale
Habitatul sanogen depinde de
accesul la apă curată, sanitaţia de bază, alimentaţia cu
produse necontaminate, mediul salubru. Poluarea afectează fiecare dintre
factorii de mai sus, punând în pericol sănătatea şi calitatea
vieţii.
Anual circa 19
milioane decese premature sunt legate de impactul asupra mediului al
exploatării improprii a resurselor naturale. OMS a estimat că în 2012
aproape 1/4 din totalul deceselor în lume, adică aproximativ 12,6 milioane
sunt cauzate de factorii de mediu; dintre acestea cel puţin 8,2 milioane
erau atribuibile bolilor netransmisibile în legătură cu mediul, iar
mai mult de 3/4 erau localizate în doar trei regiuni ale lumii.
Țările cu venituri mici
şi mijlocii suportă povara principală a bolilor legate de
poluare, cu impact disproporţionat asupra copiilor [2].
*
Apa dulce
reprezintă doar 2,5% din cantitatea existentă pe Terra [2].
Conform Programului
ONU pentru Evaluarea Apelor Mondiale 2017, în lume peste 80% din apele uzate
sunt deversate netratate în mediu.
57 milioane ani de
viaţă sunt anual pierduţi sau trăiţi cu
dizabilităţi din cauza calităţii necorespunzătoare a
apelor, a igienei şi salubrizării superficiale, precum şi a
practicilor agricole defectuoase.
4 000 de copii
îşi pierd viaţa în fiecare zi din cauza bolilor cauzate de apa
poluată şi a sanitaţiei necorespunzătoare.
La nivel global, 58%
din bolile diareice - un motor major al mortalităţii infantile – sunt
cauzate de lipsa accesului la apă necontaminată şi salubritate
de bază, provocând anual circa 1,8 milioane decese.
Deversarea
îngrăşămintelor şi a altor substanţe chimice în
cursurile de apă dulce poate declanşa poluarea cu nutrienţi,
urmată de creşterea exagerată a plantelor acvatice ce poate
diminua oxigenul necesar faunei specifice.
Apa poluată
poate vehicula vectori de boală, precum vibrionul holerei sau viermi
paraziţi transmiţând schistosomiaza (bilharzioza) [2].
3. Apa, sanitaţie, mediu – distribuţia poluării pe mapamond
Decesele atribuite de OMS factorilor de mediu în
2012 înregistrau cel mai ridicat număr - 3,8
milioane în Regiunea Asia de
Sud-Est, urmată de Pacificul de Vest - 3,5 milioane. Cele
două Americi însumau cel mai mic număr - 847 000, în timp ce Regiunea
Euro-OMS înregistra 1,4 milioane decese.
În privinţa sanitaţiei, datele OMS 2012 indicau proporţia
populaţiei beneficiară de sanitaţie
îmbunătăţită, ca fiind concentrată în America de Nord, Australia, Argentina şi în majoritatea
ţărilor europene; România se găsea pe următorul nivel, în
timp ce regiuni întinse din Africa, India şi Rusia se găseau la
nivele inferioare.
Pe glob, tendinţele privind poluarea organică în râuri, între
1990-1992 şi 2008-2010 (estimate prin oxigenul necesar descompunerii
materialele organice poluante - biological oxygen demand, BOD – în cadrul procesului de epurare) semnalau stagnare în regiuni din America Latină, Africa Centrală
şi Kazahstan; creştere în majoritatea regiunilor din America
Latină, Africa şi China; însfârşit, creştere la nivele de
alarmă în regiunea Sub-Sahariană, vestul Chinei şi în importante
regiuni din India [2].
4. Poluarea apelor dulci şi a celor marine – de la surse la impactul asupra
sănătăţii umane şi asupra ecosistemelor
Poluarea poate îmbrăca mai multe forme,
variind de la compuşi organici şi alte substanţe chimice
până la reziduuri provenind de la producerea diferitelor tipuri de energie.
Gradul de toxicitate a unui poluant pentru sănătatea umană
şi pentru ecosisteme este în funcţie de natura chimică,
cantitatea sau concentraţia, precum şi pe persistenţa acestuia. Efectele specifice ale poluanţilor depind nu numai de mediul în
care se află (aerul, apa sau solul), ci şi de interacţiunea cu
poluanţii co-existenţi, precum şi de durata de expunere.
Unele
tipuri de poluare, precum anumite forme de apă contaminată, calitatea
slabă a aerului, deşeurile industriale, gunoiul, supraîncărcarea
luminoasă, termică sau fonică - sunt uşor de observant, dar
există forme mai subtile de poluare detectabile numai cu instrumente
specializate [2].
Poluarea
organică severă, precum şi salinitatea moderată/severă
a unor râuri ameninţă securitatea alimentară, industria
pescuitului şi, în general, mijloacele de trai ale populaţiei.
Îmbunătăţirea canalizării poate contribui la contracararea
acestor efecte, deşi în multe regiuni apele uzate netratate provenind de
la canalizare continuă să fie deversate în mediul înconjurător;
din această cauză, managementul apelor uzate are o
importanţă fundamentală pentru prezervarea calităţii
mediului şi pentru asigurarea accesului la apă curată pentru
toţi.
Poluarea
cu nutrienţi (nitraţi şi fosfaţi, în principal)
cauzată de excesele agrochimice continuă să reprezinte o
ameninţare semnificativă la adresa biodiversităţii şi
obliga la eforturi/servicii sporite de salubrizare a ecosistemelor la nivel
global. Se apreciază că această poluare va continua să
crească dincolo de 2020, mai ales în Asia, America de Sud şi
Centrală şi Africa Subsahariană. Țările dezvoltate
(din Europa, de exemplu) suferă, de asemenea, din cauza poluării
apelor dulci, semnalate de nivelurile ridicate de nitraţi din apa
potabilă. Între 10% şi 20% din staţiile de monitorizare a apelor
subterane din UE au înregistrat niveluri de nitraţi care
depăşesc pragul admis de 50 mg/l [2].
Tabelele
1 şi 2 din Anexă oferă o privire sintetică asupra poluării apelor dulci sau marine, de la
surse la impactul asupra sănătăţii umane şi asupra
ecosistemelor.
*
5. Obiectivul 6 privind natura & apa al Agendei ONU de
Dezvoltare Durabilă până în 2030 – extrase
6.1 Asigurarea accesului universal şi echitabil la apă
potabilă pentru toţi.
6.2 Asigurarea accesului la o
igienă adecvată şi echitabilă pentru toţi şi
eliminarea defecării deschise, acordând o atenţie specială
nevoilor femeilor, fetelor şi celor aflaţi în situaţii
vulnerabile.
6.3 Îmbunătăţirea
calităţii apei prin reducerea poluării, eliminarea dumpingului
cu rabat în privinţa calităţii şi minimizarea
eliberării substanţelor chimice şi materialelor periculoase,
înjumătăţirea proporţiei apelor uzate netratate şi
creşterea substanţială a reciclării şi
reutilizării în condiţii de siguranţă.
6.4 Creşterea
substanţială a eficienţei utilizării apei în toate
sectoarele, asigurarea captarilor durabile şi aprovizionarea cu apă
potabila - pentru acoperirea deficitului şi pentru reducerea
substanţiala a numărului de persoane care suferă din aceasta
cauza.
6.5 Implementarea gestionarii integrate
a resurselor de apă la toate nivelurile, inclusiv prin cooperarea
transfrontalieră, după caz.
6.a Extinderea cooperării
internaţionale şi sprijinul acordat ţărilor în curs de
dezvoltare în activităţile şi programele legate de apă
şi canalizare, inclusiv recoltarea apei, desalinizarea, tratarea apelor
uzate, tehnologiile de reciclare şi reutilizare.
6.b Sprijinirea
participării comunităţilor locale la dezvoltarea reţelelor
de apă şi canalizăre.
6.6 Până în
2020: Protejarea şi restabilirea ecosistemelor legate de apă,
inclusiv munţii, pădurile, zonele umede, râurile, acviferele şi
lacurile [3].
6.
Măsuri şi
ţinte privind rezervele de apă dulce, în acord cu obiectivul 6 ADD
2030
Reducerea
poluării cursurilor de apă dulce prin creşterea tratării,
reciclării şi reutilizării apelor uzate cu cel puţin 50%
până în 2030.
Adoptarea şi aplicarea unor programe naţionale pentru
protejarea şi restaurarea ecosistemelor de apă dulce şi a
zonelor umede precum şi a altor sisteme naturale care contribuie la
purificarea apei.
Ameliorarea sistemelor de monitorizare a
poluării în apele de suprafaţă şi în apele subterane.
Definirea standardelor naţionale privind
cursurile de apă pentru a oferi o imagine continuă a
calităţii resurselor disponibile şi pentru a identifica
oportunităţile şi riscurile legate de sănătatea
umană şi ecosisteme.
Îmbunătăţirea colectării şi
distribuţiei măsurătorilor specifice, asigurarea şi
controlul calităţii datelor şi punerea la dispoziţia
publicului a informaţiilor privind calitatea apei.
Asigurarea apei potabile de calitate şi acces la sanitaţia de bază
pentru fiecare persoana până în 2030 [3].
7.
Măsuri şi ţinte privind
poluarea marină şi costală, în acord cu obiectivul 6 ADD
2030
Interzicerea deversării
în mediul marin a apelor reziduale netratate şi limitarea scurgerilor
excesive de nutrienţi provenite de la sistemele agricole.
Restaurarea şi conservarea ecosistemelor de
coastă şi a zonelor umede pentru reducerea cantităţii de
nutrienţi în exces şi a altor poluanţi, precum metalele grele.
Prevenirea deversării şi reducerea gunoiului marin şi
armonizarea metodologiilor de evaluare şi monitorizare.
Reducerea/eliminarea treptată a utilizării
anumitor tipuri de plastic ce ajung în mediul marin (de exemplu microbile,
ambalaje, materiale plastice de unică folosinţă) şi
promovarea recuperării acestora.
Elaborarea unor strategii eficiente pentru
prevenirea/minimizarea generării de gunoi marin din plastic, în special
din surse terestre şi responsabilizarea producătorilor pentru
proiectarea, recuperarea, reciclarea şi eliminarea ecologică a
reziduurilor specifice.
Controlul strict al scurgerilor de deşeuri radioactive
în ocean.
Instituirea unor sisteme de colectare a
deşeurilor în zonele de coastă şi monitorizarea strictă a fluxurilor de gunoi marin
[3].
8.
România 2016: calitatea apelor subterane, poluările accidentale, volumul şi
chimismul apelor uzate
Calitatea
apelor subterane
Compoziţia
chimică a 141 corpuri de apă subterană a fost evaluată prin
1523 puncte de monitorizare (foraje, izvoare, drenuri, fântâni) distribuite în
toate zonele accesibile având aflux de apă suficient, cu următoarele
caracteristici/tehnologii/locaţii [4]:
- 1 401 puncte de monitorizare regulată aparţinând
reţelei naţionale hidrogeologice;
- 1 289 de foraje;
- 109 izvoare;
- 3
drenuri; ultimele 3 categorii sunt locaţii în domeniul public;
- 113
foraje (între care foraje de urmărirea poluării amplasate în jurul
marilor platforme industriale şi izvoare de exploatare aparţinând
terţilor);
- 9
fântâni desemnate pentru urmărirea poluării cu nutrienţi (din
cadrul proiectului de Control Integrat al Poluării cu Nutrienţi).
Rezultatele, a căror valoare provine din acoperirea largă de
monitorizare, au fost următoarele:
- 118
corpuri se aflau în parametri chimici corespunzatori (83,68%).
- 23 de corpuri de apă subterană se găseau în afara
parametrilor prescrişi de norme (16,32 %)
*
Poluările accidentale
În 2016 s-au înregistrat 47 de poluări
accidentale, a căror repartiţie, în funcţie de natura poluantului este următoarea:
ape uzate neepurate 18 (evenimente) – reprezentând 38,30% din totalul
accidentelor; produse petroliere 14 - 29,79%; deşeuri semisolide 6 - 12,76%;
poluări de altă natură 4 - 8,51%; substanţe neidentificate
3 - 6,38%; ape de mină 1- 2,13%; chimicale ce atrag oxigenare
scăzută 1 - 2,13% [4].
Se
poate constata că nerespectarea
normelor tehnologice de protecţie a mediului privind evacuarea apelor uzate
în receptori naturali se găsea pe primul loc, urmată de poluările cu
produse petroliere cauzate cel mai des de avariile conductelor de transport ţiţei şi apă sărată (lichide extrase împreună la forare).
*
Actualizarea privind volumul şi
chimismul apelor uzate
În
2016, volumul apelor uzate evacuate în receptorii naturali se ridica la 1
940,98 milioane m3 (mai puţin apele de răcire, conform
noilor specificări Eurostat) faţă de 1 924,66 milioane m3
în 2015, reflectând un consum de apă uşor sporit, explicabil în parte
prin creşterea economică [4].
Domeniile
cu contribuţiile cele mai însemnate la constituirea potenţialului de
poluare chimică a apelor uzate (evaluat după numărul de
indicatori chimici afectaţi) au rămas în mare măsură
aceleaşi faţă de 2015 (în ordine descrescătoare):
§
Captarea
şi prelucrarea apei pentru alimentarea populaţiei;
§
Prelucrările
chimice;
§
Industriile
producătoare de energie electrică sau termică;
§
Industria
extractivă.
9.
Concluzii
Habitatul
sanogen depinde de accesul la apă curată, sanitaţia de
bază, alimentaţia necontaminată, mediul salubru. Poluarea
afectează fiecare dintre factorii de mai sus, periclitând
sănătatea şi calitatea vieţii.
Pe glob,
ecosistemele deteriorate prin poluare afectează cantitatea şi
calitatea apei disponibile pentru consumul uman. Astfel 2,1 miliarde de oameni
trăiesc în prezent, fără siguranţa apei potabile, ceea ce
le afectează sănătatea, mijloacele de trai şi
educaţia.
Obiectivul 6 al
Agendei ONU de Dezvoltare Durabilă prevede ca până în 2030 fiecare
persoană să aibă acces la apă de calitate prin măsuri
ce includ protejarea mediului natural şi reducerea poluării.
În România 2016,
monitorizarea calităţii apei subterane a relevat că, încă,
circa 16% (23/141) corpuri de apă subterană se găseau în afara
parametrilor chimici prescrişi de norme.
Analiza cauzelor
poluărilor accidentale produse în ţara noastră în
În România 2016,
volumul apelor uzate evacuate depăşea cu circa 0,83% deversarea din
2015, reflectând un consum de apă uşor sporit, compatibil în parte cu
creşterea economică. Ierarhia ramurilor economice cu potenţial
de poluare chimică a rămas neschimbată, cu industria apei
potabile, cea chimică şi cea producătoare de energie pe primele
locuri.
Prevenirea
poluării naturii în scopul protecţiei apei şi aerului, a
căror contaminare prezintă potenţialul advers maxim pentru
sănătatea umană, trebuie să devină şi în România
o prioritate pentru toţi responsabilii – stat, organizaţii,
comunităţi şi indivizi.
10.
Bibliografie
[1].
Site-ul oficial UN Water: http://www.worldwaterday.org/theme/
[2]. *** Towards a Pollution-Free Planet Background report environment. © United
Nations Environment Programme, 2017. Published in September 2017: http://wedocs.unep.org/bitstream/handle/20.500.11822/21800/UNEA_towardspollution_long%20version_Web.pdf?sequence=1&isAllowed=y
[3].
Site-ul UN Enviroment: https://www.unenvironment.org/explore-topics/sustainable-development-goals/why-do-sustainable-development-goals-matter/goal-6
[4].
*** Sinteza calităţii apelor din România în anul 2016 (extras).
Bucureşti 2017
http://www.rowater.ro/Lists/Sinteza%20de%20calitate%20a%20apelor/Attachments/16/Sinteza%20calitatii%20apelor%20din%20Romania%20in%20anul%202016_EXTRAS.pdf
11.
Anexe
1. Poluarea
apelor dulci – de la surse la impactul asupra sănătăţii
umane şi asupra ecosistemelor [3].
|
Poluarea apelor dulci de la surse
la impact |
|
Cauze
SURSE NATURALE
SURSE
ASOCIATE ACTIVITĂȚILOR UMANE Geologie,
inundaţii, alunecări de teren, furtuni
Agricultură, deşeuri industriale şi urbane periculoase,
produse
farmaceutice, ape uzate.
……………………………………………………………………………………………………………………………………….
POLUANȚI PRIMARI
Nitraţi, fosfaţi, metale grele, pesticide, chimicale
afectând glandele endocrine, produse
farmaceutice Formare TRANSFORMAREA CHIMICĂ
POLUANȚI
SECUNDARI
Efecte
ale combinatiilor, de ex, solutiile de spălare
de la gropile de gunoi şi emisiile în aer din apele
cu
poluanţi primari. Dispersie IMPACTUL BIOTEI, GEOLOGIEI, şi concentrare CLIMEI,
VREMII ȘI TOPOGRAFIEI FACTORI CARE INFLUENȚEAZĂ
DISPERSIA ȘI
CONCENTRAREA
Topografia
şi scurgerea, clima şi vremea, biotica,
compoziţia fizico-chimică a apei, geologia. ……………………………………………………………………………………………………………………………….……. Expunere EFECTE ASUPRA SĂNĂTĂȚII EFECTUL ECOLOGIC IMPACTUL ASUPRA
ECOSISTEMELOR Afectarea funcţiilor neurologice Eutrofizarea (îmbogăţirea
în P şi N), Necesitatea de măsuri
suplimentare pentru cauzată de inflorescenţa înflorirea algelor
dăunătoare protejarea
producţiei alimentare, a peştilor şi dezvoltarea algelor
dăunătoare precum
cele colorate albastru-verde,
şi altor specii fluviale, a habitatelor din (de ex. sindromul
bebeluşului
toxicitatea, reducerea mărimii apele curgătoare în
vederea menţinerii albastru), boli cardiace
şi renale, unor specii
precum broaştele,
diversităţii genetice. cancer, sterilitate şi
alte tulburări
feminizarea peştilor. de reproducere, rezistenţă la antimicrobiene crescută. |


![Schemă logică: Operaţie manuală: DECESE ANUALE LA NIVEL GLOBAL [1]
Boli cardiovasculare peste 17 mil.
Cancer 8.2 mil.
Boli respiratorii 4 mil.
Diabet 1.5 mil.](educatie_sanatate.files/image195.gif)




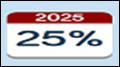











![Dreptunghi rotunjit:
Ø 80% din apele uzate sunt deversate netratate în mediu [1]
Ø Între 4.8-12.7 milioane tone deșeuri de plastic ajung anual în apele oceanice [1]
Ø 1,8 milioane oameni sunt expuși anual la apă contaminată [3]](educatie_sanatate.files/image312.gif)